Document

Le nouveau
référentiel scientifique international
Nouvelles normes de réanimation cardio-pulmonaire et
de mise en œuvre de la D S A
Impact sur les protocoles des soignants
Amiens
Albi
Mai 06
ANCESU
Catherine Bertrand
SAMU / CESU 94

International Consensus Conference
on Cardiopulmonary Resuscitation
and
Emergency Cardiovascular Care
Science AHA Dallas 2005
Circulation 2005; 112: III-1-III-4
Resuscitation 2005, nov, dec vol 67

2005 : Volonté de
simplifier les procédures ++
L’efficacité des techniques, la facilité de leur
apprentissage et de leur mémorisation ont guidé le
choix des experts
Recommandations internationales
2005
La veille scientifique se poursuit entre 2005 et 2010
ILCOR International Liaison Committee
On Resuscitation

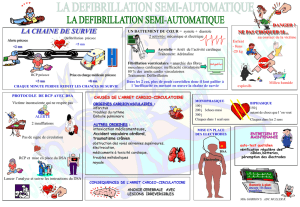
ABCD
Arrêt Cardiaque
Objectifs de la chaîne de survie
–Gagner du temps : alerte précoce
–Rendre le 1er maillon efficace : gestes par premiers témoins
–Rendre la DAE efficace
–Rendre la réanimation spécialisée efficace

Épidémiologie
Europe :700 000 décès/an par mort subite
80% des AC ont lieu au domicile
40 % des patients en AC sont en FV
(et non 80% ; chiffres actualisés)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%