activité physique

Prise en charge de l’obésité en consultation
de médecine générale
CENTRE HOSPITALIER
UNIVERSITAIRE
D'ANGERS
Docteur Agnès Sallé
Département d’Endocrinologie-Diabétologie-Nutrition
CHU Angers
FMC Ambroise Paré
Angers 17 décembre 2013

Première difficulté : aborder le surpoids et
l’obésité en consultation de médecine
générale

Les constats
En France en 2012
Enquête auprès de 641 médecin généralistes de Maine et Loire Mayenne et Sarthe en
2011 :
-en moyenne 8 patients obèses vus la semaine précédent l’enquête
-72,4 % des patients consultaient pour un motif autre que l’obésité
- 19,5 % consultaient spécifiquement pour leur obésité
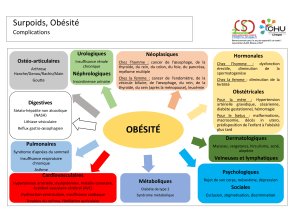
Et pourtant les conséquences sont connues

Comment aborder cette pathologie quand le patient
vient pour autre chose au stade de la prévention ?
-Le sensibiliser : intérêt d’une pesée en sous vêtements à chaque consultation
avec calcul du l’IMC et interprétation de la corpulence avec le patient.
-Ne pas avoir peur des mots : obésité ce n’est pas surpoids, préciser le stade
modérée, sévère, morbide prise de conscience.
-Visualiser l’évolution du poids et de l’IMC : courbe à montrer au patient
- Lui demander :
-ce qu’il en pense,
-ce qu’est pour lui l’obésité
- Est-ce que quelque chose dans son hygiène de vie peut selon lui expliquer
cette évolution du poids
- A-t-il déjà essayer de changer quelque chose ?
- Souhaite-t-il être informé sur la maladie obésité?
SENSIBILISER ET IMPLIQUER LE PATIENT
Avancer progressivement de consultation en consultation

Que souhaitent les patients ?
Thèse de médecine générale en cours
- Souhaitent-ils être informés des complications auxquelles ils s’exposent ?
- Est-ce que ça pourrait les sensibiliser et les aider à être à l’écoute des conseils
hygiéno-diététiques et les motiver pour les suivre ?
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
1
/
56
100%