sn-2010_lesourd_ameliorer_qualite_repas.pps

Améliorer
la qualité nutritionnelle des repas
pour maintenir
l’autonomie des personnes âgées
et retrouver le plaisir de la table
Bruno Lesourd
CHU de Clermont-Ferrand

Constat actuel concernant l’alimentation proposée aux personnes
âgées
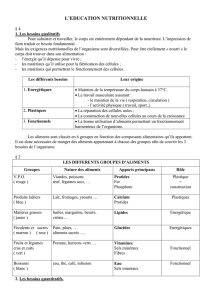
•consommation < 1500 kcal/j chez 30-40% des résidents
•Pas toujours bien équilibrée
•Trop souvent réalisée à base de produits finis ou transformés
par l’industrie agro-alimentaire (moins consommée)
•Stéréotypée
•Répétitive
•Peu appétissante alors qu’ils ont peu faim
•Parfois inadaptée (textures)
•Peu goûteuse (manque d’assaisonnements, d’épices, de
typicité, souvent très peu salée)
•1 cuisiniers sur 2 ne sait pas ce qu’est un plan alimentaire
•30-40% de l’alimentation servie est jetée tous les jours

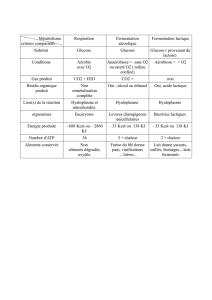
•danger des des prises alimentaires
•modifications du comportement alimentaire
du goût, de l’odorat
ralentissement de la digestion
•modifications des métabolismes
tendance au diabète, à la déshydratation
tendance à la fonte musculaire
•des besoins en cas de maladies

* les sujets entrant en maison de retraite sont :
très âgés et malades
dépendants, y compris pour l’alimentation
* Les changements alimentaires sont perturbants :
nouvelle aide à la prise alimentaire,
introduction d’aliments omis depuis longtemps,
non prise en compte des goûts, ‘‘tabous’’
* Les sujets âgés s’adaptent mal au changement
à faire progressivement à l’entrée

* Une alimentation inadaptée à cette personne âgée
va: entraîner une sous nutrition
précipiter la fin de vie
* Une alimentation adaptée va lui permettre
de conserver ses capacités
parfois de récupérer des capacités ‘‘oubliées’’
maintien en ‘‘bonne santé’’
acceptation et plaisir du séjour
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
1
/
52
100%









![5 fruits et légumes au top pour novembre[...]](http://s1.studylibfr.com/store/data/007290538_1-5668d0a7146ff9880ba26a6ca54937a0-300x300.png)