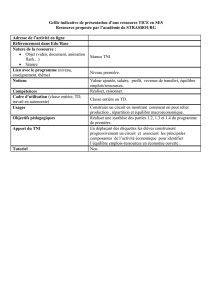
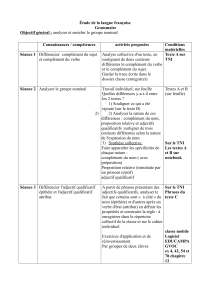
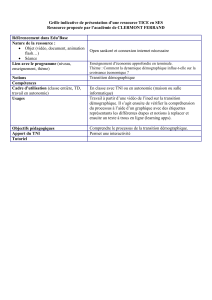
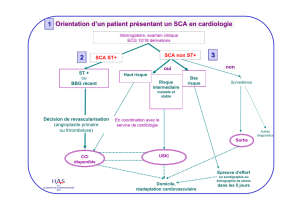
troponine

Complication cardiaque postopératoire:
- Orientation diagnostique
- Conduite à tenir
Vincent PIRIOU
Centre Hospitalier Lyon Sud
Service d’anesthésie réanimation

• Homme de 65 ans
• Fracture du col du fémur
• ATCD:
– Diabète non insulino dépendant
– HTA traitée
• Ttt:
– sulfamide, aspirine,
– IEC (enalapril), alpha bq (médiatensyl)

• Le patient est opéré sous anesthésie générale,
tout s’est bien passé,
• Lorsque vous faites le tour a la 6eme heure, la
troponine est à 2 µg/L

Cardiac troponin is a preferred biomarker of acute
myocardial infarction. Unfortunately, elevation of troponin can
be detected in a variety of conditions other than acute MI.

Stress:
HypoTA
HTA
Tachycardie
Anémie, SaO2
Hyperadrénergie
Elévation de troponine postopératoire
Sensibilité
(fragilité)
myocardique
Coronaropathie
HVG/HTA
RA
MCP
Myocarde sain
Troponine I
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%