Ac anti-Saccharomyces cerevisiæ

Ac anti-Saccharomyces cerevisiæ
Les anticorps anti-Saccharomyces cerevisiæ (ASCA) ont
été mis en évidence dans le sérum de patients atteints
de la maladie de Crohn (Main, 1998), de façon spéci-
fique et sans que cela soit dû àune augmentation de la
perméabilité intestinale. En effet, Saccharomyces cerevi-
siæ est une levure alimentaire :levure de bière ou levure
du boulanger. Depuis lors, ces résultats ont été large-
ment confirmés et les ASCA sont devenus un marqueur
sérologique de la maladie de Crohn, s’intégrant avec les
anticorps anti-cytoplasme des polynucléaires (ANCA)
notamment, au diagnostic biologique des maladies
inflammatoires chroniques de l’intestin (MICI).
Quoique le diagnostic des MICI repose avant tout sur
la clinique, la radioscopie barytée, l’endoscopie et l’his-
tologie, le diagnostic différentiel entre la maladie de
Crohn et la rectocolite hémorragique (RCH) reste par-
fois délicat. La combinaison des ANCA et des ASCA
est un outil utile de discrimination entre ces patho-
logies, moins cher et moins invasif (tableau 21).
La cible antigénique reconnue par les ASCA au cours
de la maladie de Crohn est portée par les mannanes
de la paroi de la levure Saccharomyces cerevisiæ.Les
déterminants antigéniques sont représentés par les rési-
dus de mannose reliés par des liaisons α-1,2 et α-1,3.
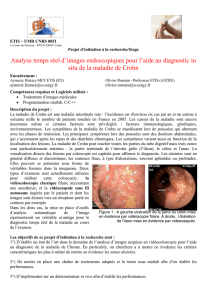
La recherche des ASCA, d’isotypes IgA et IgG, peut être
réalisée par immunofluorescence indirecte sur des
cultures de Saccharomyces cerevisiæ,qui met en évi-
dence la fixation des anticorps sur la paroi des levures.
Les techniques d’immunodot ou ELISA utilisent comme
antigène des mannanes extraits des cultures de Saccha-
romyces cerevisiæ.Lavariabilité de ces préparations
pose le problème de la standardisation des techniques,
donc de leur sensibilité et de leur spécificité. L’utilisa-
tion du mannane hautement purifié qui est décrit
comme la cible des ASCA devrait permettre d’améliorer
cette standardisation.
•Les ASCA sont fortement associés àlamaladie de
Crohn, avec localisation gastrointestinale proximale,
plutôt que colique. Ils peuvent être d’isotypes IgA et
IgG. Leur présence permet de différencier cette mala-
die de la RCH et des autres colites inflammatoires. Il
est recommandé de les interpréter conjointement àla
recherche de pANCA, que l’on retrouve dans la RCH
et les colites ulcératives. Cependant, ces anticorps
souffrent d’un manque de sensibilité, car la moitié des
patients n’ont ni ASCA, ni ANCA. La présence des
ASCA semble être le fait de patients génétiquement
prédisposés :20à25 %des parents sains au premier
degré de patients atteints possèdent des ASCA. Mais
du fait de l’identité de l’exposition pendant l’enfance,
des facteurs environnementaux pourraient également
intervenir. Il n’y apas d’association entre le taux
des ASCA et l’activité de la maladie, leur taux reste
stable au cours du temps. Les anticorps anti-pancréas
exocrine, que l’on peut rechercher par immuno-
fluorescence indirecte sur coupe de pancréas de pri-
mate, sont aussi décrits comme marqueurs de la
maladie de Crohn, mais leur sensibilité est plus faible
que celle des ASCA.
•Les ASCA sont également observés dans la maladie
cœliaque, chez plus de 30 %des patients au moment
du diagnostic, plus souvent chez les adultes (61 %)
que chez les enfants (18 %). Leur présence est liée
àl’altération de la barrière intestinale, qui apparaît
précocement, avant même l’altération de la muqueuse
intestinale, chez les patients qui développent une
maladie cœliaque. Ces anticorps décroissent et dispa-
raissent au cours du régime sans gluten.
•Enfin, les ASCA ont été décrits dans le syndrome de
Behçet, en particulier dans les formes avec atteintes
gastrointestinales, qui ont des signes cliniques com-
muns avec la maladie de Crohn, et dans la spondyl-
arthrite ankylosante, même en l’absence de symptômes
gastrointestinaux.
On sait encore peu de choses sur l’origine de ces anti-
corps. Il est possible que la maladie de Crohn soit asso-
ciée àune réponse immunitaire aberrante vis-à-vis
d’antigènes bactériens, et de levures comme le Candida
albicans,suite àl’augmentation de perméabilité intesti-
nale. Une réaction immunitaire inadaptée suite àune
infection àCandida albicans,chez des patients généti-
quement prédisposés, conduirait àlaformation et àla
persistance d’ASCA.
De nouveaux marqueurs de la maladie de Crohn ont
été récemment caractérisés. Il s’agit d’anticorps dirigés
contre des composants bactériens (anti-I
2
,anti-OmpC).
Leur combinaison au profil ASCA/ANCA permettrait
d’augmenter la sensibilité du diagnostic sérologique de
cette maladie.
☞Ac anti-cytoplasme des polynucléaires neutrophiles
(Bouhnik Y.
Moyens diagnostiquesdansles maladiesinflammatoires chroniquesde
l’intestin.
RevPrat2005 ;55:977-983.
Standaert-Vitse A, Jouault T, Vandewalle P, Mille C, Seddik M, Sendid B,
MalletJM, Colombel JF,Poulain D.
Candidaalbicans is an immunogen foranti-Saccharomyces cerevisiae
antibody markersofCrohn’s disease.
Gastroenterology2006 ;130 :1764-1775.
1
/
1
100%