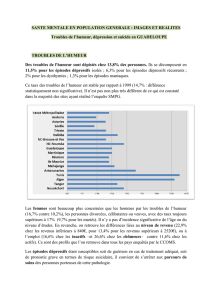
projet de soin - Centre Hospitalier Ravenel


PROJET D’ETABLISSEMENT 2012-2016
Projet de Soin
1
PROJET D'ETABLISSEMENT 2012 / 2016
- TOME 2 . 2 -
PROJET DU PATIENT :
Projet de Soin

PROJET D’ETABLISSEMENT 2012-2016
Projet de Soin
2
Sommaire
Introduction………………….………………………………………………………… 4
Cadre général………………………………………………………………………... 4
Cadre spécifique à la psychiatrie…………………………………………………. 5
Concepts……………………………………………………………………………… 5
1er concept : la santé……………………………………………………………... 6
2ème concept : l’éthique…………………………………………………………… 6
3ème concept : la bientraitance…………………………………………………… 7
4ème concept : la performance…………………………………………………… 7
Note méthodologique……………………………………………………………….. 8
Les fiches – actions…………………………………………………………………. 10
1-1 Projet de Soin - Projet de Vie Individualisés……….......…………………… 12
1-2 Traçabilité du Projet de Soin - Projet de Vie Individualisés dans le DPaI.. 13
1-3 Les Cadres de Santé promoteurs de l’évaluation des pratiques
professionnelles paramédicales…………………………………………………… 14
1-4 Déclaration des évènements indésirables : une dynamique centrale dans
la gestion des risques……………………………………………………………….. 16
1-5 Renforcer l'identification du risque suicidaire des personnes prises en
charge en psychiatrie pour organiser une prise en soins pécifique…………… 19
1-6 Renforcer le partenariat autour de la prise en charge des personnes à
risque suicidaire……………………………………………………………………… 21
1-7 Soutenir et impliquer les aidants dans les projets de soin et/ou projet de
vie des Personnes Âgées…………………………………………………………. 23
1-8 Améliorer la prévention du processus de vieillissement des personnes
atteintes de pathologies psychiatriques…………………………………………… 25
1-9 La prise en charge de la douleur physique : rôle du correspondant
Douleur en lien avec l'encadrement………………………………………………. 27
1-10 La prise en charge de la douleur physique : évaluation de la douleur et
traçabilité……………………………………………………………………………... 28
1-11 La prise en charge de la douleur physique et prévention de la douleur
provoquée par les soins…………………………………………………………….. 30
1-12 Lutte contre la douleur et protocoles analgésiques……………………… 31

PROJET D’ETABLISSEMENT 2012-2016
Projet de Soin
3
1-13 Le recours à l'équipe mobile de soins palliatifs……………………..……... 32
1-14 Sensibilisation à l’Education Thérapeutique du patient…………………… 33
1-15 Proposer et réaliser l’Education Thérapeutique du Patient………….…... 34
1-16 Promouvoir l’éthique dans la pratique des soins et de la santé par la
mise en place d’un espace éthique……………………………………………….. 36
1-17 Promouvoir la bientraitance…………………………………..……………… 38
2-18 Intégration des nouveaux professionnels : parcours d’intégration
professionnelle individuel pour les nouveaux arrivants en unité de soins ….... 40
2-19 Intégration professionnelle des infirmiers arrivant au CH Ravenel : suivi
de l’acquisition des compétences « techniques » et « spécifiques »……..…… 42
2-20 Renforcement des compétences managériales dans les unités de soins
(intra / extra H)…………………………………………………………………….... 44
Fiches hors série…………………………………………………………………….. Erreur ! Signet non défini.46
Mettre en place un Comité de Lutte contre le tabagisme……………………….. 47
Initier la recherche infirmière et paramédicale…………………………………… 49
Les annexes………………………………………………………………………….. Erreur ! Signet non défini.50
Glossaire……………………………………………………………………………… 51
Liste des agents ayant participé aux groupes de travail………………………… 52
Les Cadres Supérieurs de Santé du comité de validation……………………... 54
46
50

PROJET D’ETABLISSEMENT 2012-2016
Projet de Soin
4
PROJET DE SOIN 2012 – 2016
- INTRODUCTION -
Le 3ème projet d’établissement couvre la période 2012 – 2016.
Avec le projet médical, le projet de soin en est un des éléments les plus importants.
Tous deux contiennent la vision prospective de la mission de soin des professionnels
de santé du CH Ravenel pour les 5 ans à venir.
Le présent préambule au projet de soin 2012 – 2016 est le fruit de l’expression des
membres de la commission de soins infirmiers, de rééducation et médico –
techniques représentant les différents collèges des paramédicaux du CH Ravenel
(cf. annexe p. 56, liste des membres participants)
CADRE GENERAL
La nouvelle gouvernance introduite dans les établissements de santé par
l’ordonnance du 2 mai 2005 suivie de la loi HPST du 21 juillet 2009 opère des
changements dans le système sanitaire.
Décloisonnement et mutualisation, pluriprofessionnalité et interdisciplinarité,
collaboration et coopération, réseaux et filières, partenariats… sont autant de
traductions concrètes dans les organisations qui montrent l’appropriation d’un
nouveau cadre de référence.
Parallèlement, les droits des malades par la loi du 4 mars 2002 se sont déployés
dans notre champ professionnel.
Les droits du malade sont aujourd’hui mieux connus et mieux respectés et la qualité
dans les soins est désormais une priorité.
Si cette loi a été accueillie avec grande réserve, il s’en est suivi un repositionnement
des professionnels qui se révèle aujourd’hui bénéfique tant aux patients qu’aux
soignants
Progressivement, l’usager ou son entourage, a pris sa place à nos côtés.
Il est désormais considéré comme un partenaire à part entière ayant un rôle
déterminant à jouer dans sa propre prise en charge.
La loi HPST vient parachever la nouvelle gouvernance.
Cette loi, en 4 titres, institue une territorialisation des politiques de santé et porte une
réforme globale qui doit permettre aux institutions et aux structures de s’adapter aux
nouveaux besoins de la population.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
1
/
55
100%