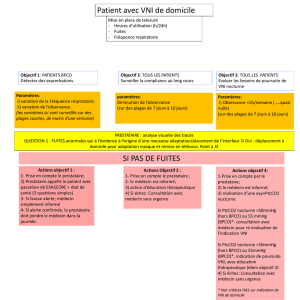
VNI pour SOH: un problème fréquent

Faculté de Médecine René Descartes
Université Paris 5
VNI dans le syndrome obésité-hypoventilation
Jean-Pierre LAABAN
Hôtel-Dieu, Paris

Syndrome obésité-hypoventilation (SOH)
¾Défini par l’existence d’une hypoventilation
alvéolaire chronique (PaO2< 70 mmHg et PaCO2> 45
mmHg), chez des patients obèses, en état stable, et
indemnes d’affection respiratoire associée.
¾Mécanismes :
-augmentation du travail respiratoire
-
altération de la commande ventilatoire centrale avec
diminution des réponses ventilatoires à
l’hypercapnie et
à
l’hypoxie
-troubles respiratoires nocturnes

SOH: indication fréquente de VNI
Registrenationalsuédoisde1526patientsadultestraitéspar
ventilationà domicile(VNIdans91%descas)
SOH:indicationlaplusfréquente(28%descas)deventilation
à
domicile(Laub,RespirMed,2007)
TrèsprobableaugmentationdesindicationsdeVNIpourSOH
danslesannéesàvenir:
‐
prévalencecroissantedel’obésité
(14,5%delapopulation
adulteenFranceen2009)
‐
détectionplusfréquenteduSOH(SASobstrutif,chirurgie
del’obésité)

SOH: indication fréquente de VNI
EtudeeffectuéedansleréseauANTADIR
1141patientsayantunSASobstructifnécessitant
uneventilationnocturne
Prévalencedel’hypercapniediurne:
‐
10%siobésité
modéréeousévère
‐
24%siobésité
massive
IndicationspotentiellesfréquentesdeVNI
Laaban,Chest,2005

Troubles respiratoires nocturnes dans le SOH
¾SAS obstructif :
-
très fréquent (dans 90 % des SOH) et souvent sévère
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%