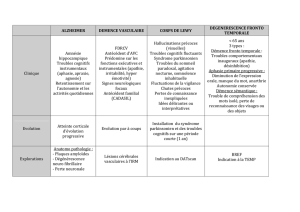
Troubles cognitifs neuro-vasculaires

Les troubles cognitifs neuro-vasculaires
Spécificités neuropsychologiques et psycho-
comportementales
Marie-Anne Mackowiak, CMMR Lille

Questions
•Profil neuropsychologique et comportemental
des lésions ischémiques sous-corticales ?
•Quels sont les troubles du comportements les
plus fréquents dans les démences vasculaires ?

Déclaration de lien d’intérêt
Pas de conflit d’intérêt en lien avec cette
présentation

INTRODUCTION
•Démences vasculaires =
–2ème cause de démence après la MA
•15 à 20 % des syndromes démentiels dans les pays
occidentaux (Lobo, Neurology, 2000; Dubois, Neuroepidemiology, 2001)
–Prévalence :
•0,6 à 2,1 % de la pop européenne > 65 ans (MA= 4,4%)
(Lobo, 2000; Kalaria, 2008)
•Augmente avec l’âge (5,2% après 90 ans)
• MCI d’origine vasculaire : prévalence 2,6% > 65 ans
(Canadian Study of Health and Aging, Rockwood, 2000)
8,5% dans certaines
études (Japon, Ishii, 2007)
Troubles cognitif neuro-vasculaire 5-10% de la population

INTRODUCTION
•Evolution des critères diagnostiques depuis
ceux de démences vasculaires du NINDS-
AIREN (Roman, 1993)
–Différents stades possibles (du MCI à la DV)
–Hétérogénéité clinique, étiologique,
neuropathologique, …
•Vascular dementia Vascular Cognitive impairment
(O’Brien, 2003) puis vascular cognitive disorder (Roman,
2004)
–Nouveaux critères de MA du NIAA (2011)
–Nouvelle version du DSM 5 (2013)
• Troubles neurocognitifs mineurs et majeurs d’origine
vasculaire
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
1
/
50
100%