Cours 2 Prise en charge des patients Alzheimer

Cours n°2 : psychiatrie 27/04/2011
Prise en charge des patients Alzheimer
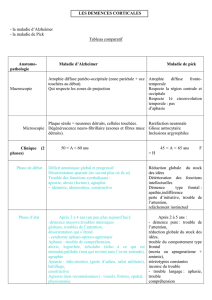
Diagnostic de maladie d’Alzheimer
Apparition de déficits cognitifs multiples:
– Une altération de la mémoire.
– Une ou plusieurs perturbations cognitives:
- Aphasie (perturbation du langage).
- Apraxie (altération de la capacité à réaliser une activité motrice, malgré des fonctions
motrices intactes).
- Agnosie (impossibilité de reconnaître des objets, malgré des fonctions sensorielles
intactes).
- Perturbation des fonctions exécutives ( faire des projets, organiser, ordonner dans le
temps) .
Les déficits cognitifs sont à l’origine d’une altération du fonctionnement social ou/et
professionnel, et représente un déclin.
évolution progressive et continue.
Causes de symptômes confusionnels
Intervention chirurgicale, surtout lié à l’anesthésie.
Troubles hydro-électrolytiques. (hypo ou hypernatrémie) .
Troubles endocrino-métaboliques. (diabète, thyroïde….)
Atteintes cérébrales. (Tumeurs cérébrales, AVC, Hémorragie méningée….)
Infections U, respi, septicémies.
Affections cardiovasculaires (Infarctus, I cardiaque, Trouble du rythme…)
Rétention U, Fécalome, Diarrhées.
Médicamenteuse.
Phase de début: signes cliniques
Troubles cognitifs:
– Trouble de la mémoire
– Trouble du langage (manque de mot, langage altéré, diminution de la fluence
verbale).
– Troubles attentionnels (perte de repères temporels).
Troubles non cognitifs:
- modifications de l’affectivité
- tendance à l’isolement
- apathie
- désintérêt
- abandon des activités
- irritabilité, agressivité
- anxiété

- syndrome dépressif
Phase d’état: signes cliniques
Troubles cognitifs:
- troubles de la mémoire: majeurs, constants
- pertes de repères spatio-temporels
- trouble du langage (discours très appauvri, peu informatif, troubles de l’écriture et de
la lecture)
- apraxie
- agnosie
- perturbations des fonctions exécutives (calcul, jugement, raisonnement )
Troubles psychocomportementaux:
- trouble de l’humeur: dépression
- modification de la personnalité
- troubles du comportement moteur (déambulation, fugue, agression)
- troubles des conduites élémentaires, maîtrise sphynctérienne, rythme nycthéméral,
sexuelles et alimentaires
- troubles psychotiques
Les troubles comportementaux
Contribuent au déclin cognitif, altèrent la qualité de vie et conduisent au placement
des patients
Ils sont la première cause de détresse des aidants familiaux
Augmentent le coût économique global de la maladie
Causes des troubles comportementaux
Causes environnementales
Hospitalisation non acceptée
Maltraitance
Inadaptation au milieu
Ennui ou sensation d’abandon, manque de visite, ou au contraire excès de visite
Situation conflictuelle (famille, soignant…)
Frustrations
Prise de conscience de la diminution, infantilisation
Causes médicales
Pathologie infectieuse
Maladie métabolique
Affections neurologiques
Douleur
Fécalome
Globe vésical
Déshydratation
Causes iatrogènes
Analgésiques opioïdes

Bzd
PEC des patients alzheimer à l’hôpital
Accueil (primordial), instaurer un climat de confiance. Rassurer, parler lentement et
calmement. Les patients ressentent nos émotions).
Se présenter pour établir auprès du patient quelques repères.
Faire un recueil de données auprès de la famille afin de repérer les difficultés,
d’identifier les problèmes. Proposer du soutien aux familles, des pistes de réflexions,
et du repos (madd, souvent familles à bout, mais très présentent auprès du patient
malgré l’hospitalisation).
Troubles rencontrés chez les patients âgés déments
La dépression: liée à la prise de conscience du déclin cognitif. Augmente le désarrois
de l’aidant.
Instauration ou modification d’un antidépresseur selon les signes cliniques.
Repérer l’efficacité ou l’inefficacité. Les modifications de l’humeur ( crises de colère,
euphorie, tristesse…).
Savoir écouter la détresse des patients.
Revaloriser le patient en faisant ressortir les points positifs.
L’anxiété: Agitation, troubles du sommeil, tremblements, plaintes somatiques,
déambulation, cris, fugues, opposition…
Souvent réactionnel à l’environnement ou à la prise de conscience du déclin.
Ne pas réprimer le patient, dédramatiser les actes ( incontinence….)
Ne pas infantiliser.
Approche tactile+++ Ne pas attacher les patients.
L’agressivité: liée à l’incompréhension. Souvent lors des soins.
Ne pas rendre les coups.
Expliquer les soins, parler pendant les soins, prévenir.
Détourner l’attention.
Peut être un signe de douleur.
L’agitation: peut être liée à l’agressivité.
Déambulation +++
Liée aussi à la difficulté à se faire comprendre.
Perte de repères.
Attention aux globes, aux fécalomes, à une hyperthermie.
L’hyper-sollicitation, savoir passer le relais.
Les troubles psychotiques: Surviennent tardivement.
Les idées délirantes sont très fréquentes à titre de préjudice, vol….
Hallucinations visuelles, personnes décédées.
Non identification des proches et même de sa propre image ( parle au miroir ).
Neuroleptiques utilisés, mais en dernier recours.
Troubles des fonctions instectuelles:
Attention à la dénutrition, ne se rappelle plus quand il a manger.

Inversement du rythme nycthéméral : somnifères. Si dort pendant la journée, ne pas
hésiter à les réveiller et les mettrent au fauteuil.
Les troubles de la sexualité: désinhibition, apathie.
Cas pratique
Que faire avec un patient déambulant, fugueur, non compliant aux soins, avec troubles
de la mémoire, le tout se traduisant par de l’agitation montante?
Réponses
Tenter de reposer le cadre de l’hôpital.
Bracelet d’identification, pyjama de l’hôpital.
Mettre des obstacles à la sortie.
Bladder scan pour éliminer un globe.
Prise charge de la douleur.
Vérifier les dernières selles sur le diagramme de soin.
Température pour le risque d’hyperthermie.
Appliquer la prescription médicale.
Ne pas forcément le remettre dans sa chambre, l’occuper dans le lieu de vie avec des
magazines ou autres…
A proscrire ou en dernier recours
La contention, si le patient se met en danger.
Les IM.
Hausser le ton.
1
/
4
100%