Prise en charge des patients après traitement chirurgical de l

CABINET Forum Med Suisse 2007;7:578–582 578
Prise en charge des patients
après traitement chirurgical de l’obésité
Simone Vanninia, Zeno Stangab, Jean-Marc Heinickec
Inselspital Bern
aKlinik und Poliklinik für Gastroenterologie, bAdipositasprogramm, Poliklinik für Endokrinologie, Diabetologie und Klinische Ernährung,
cKlinik und Poliklinik für Viszerale und Transplantationschirurgie
Vous trouverez les questions à choix multiple concernant cet article à la page 573 ou sur internet sous www.smf-cme.ch.
Introduction
Depuis le début des années 1980, le nombre des
obèses (BMI >30 kg/m2) a plus que doublé aux
Etats-Unis. La prévalence de l’obésité morbide
(BMI >40 kg/m2) y a même presque triplé (de
0,8% en 1990 à 2,2% en 2000) [1]. Dans notre
société occidentale, la morbidité, la mortalité et
les coûts considérables des conséquences de
l’obésité sont actuellement l’un des problèmes
centraux de santé publique.
Dans les années 50 déjà, après la perte pondé-
rale constatée chez les patients ulcéreux après
gastrectomie partielle, ont été posées les bases
du traitement bariatrique actuel (du grec baros,
poids; et iatrikos, faisant partie de la médecine).
L’efficacité de la chirurgie bariatrique est actuel-
lement bien documentée, aussi bien pour ce qui
est de la baisse de poids per se que pour ses
conséquences (hypertension artérielle, diabète,
hyperlipidémie, syndrome d’apnées du sommeil,
etc.) [2–4]. Il s’agit d’interventions technique-
ment difficiles que seuls des chirurgiens spécia-
lement formés peuvent effectuer, si possible par
laparoscopie.
Dans le sens d’un monitoring national centralisé,
toutes les interventions effectuées en Suisse sont
enregistrées dans un registre d’évaluation géré par
le Swiss Study Group for Morbid Obesity (SMOB),
à l’intention de l’Office fédéral des assurances
sociales. La chirurgie bariatrique, pratiquée en
Suisse dans plus de 50 centres, est réglementée par
l’annexe 1 de l’Ordonnance sur les prestations de
l’assurance des soins (OPAS) (tab. 1 p) [5].
En 2005, environ 1000 interventions bariatri-
ques ont été effectuées en Suisse, dont 200 cer-
clages et 750 bypass, la tendance au cerclage
étant clairement à la baisse et celle du bypass à
la hausse. Une progression annuelle de quelque
10% des interventions bariatriques est à signa-
ler ces cinq dernières années.
L’indication à une intervention bariatrique est
posée par une équipe interdisciplinaire (diété-
tique, psychiatrie, chirurgie, médecine interne),
qui prend également en charge les patients à la
phase postopératoire initiale. Mais ce sont sou-
vent les médecins généralistes ou internistes ins-
tallés, qui pour la plupart ne disposent pas d’une
formation spécifique, qui sont confrontés aux
complications à moyen et long terme.
Cet article donne une idée des complications les
plus fréquentes d’une intervention bariatrique,
importantes en pratique, et leurs mesures diag-
nostiques et thérapeutiques.
Techniques et efficience
Les interventions bariatriques peuvent se subdi-
viser en techniques restrictives et malabsorpti-
ves. Les restrictives diminuent la quantité maxi-
Quintessence
쎲La chirurgie de l’obésité est en train de devenir le traitement standard dans
le cas d’un BMI >40 kg/m2après un échec des traitements conservateurs.
쎲En 2005, environ 200 implantations d’anneaux gastriques et environ 750
bypass gastriques ont été effectués en Suisse.
쎲La dysphagie postopératoire est souvent l’expression d’une adaptation
insuffisante des habitudes alimentaires. L’instruction des patients par la diété-
ticienne résoudra le problème dans la majorité des cas. Les investigations
radiologiques ou endoscopiques sont rarement nécessaires d’emblée.
쎲La substitution permanente avec une préparation multivitaminique et la vi-
tamine B12 est recommandée. Le contrôle régulier de la ferritine, des vitamines
B12 et B1(thiamine), de l’acide folique ainsi que du calcium et des oligoéléments
est essentiel.
Summary
Clinical management after obesity surgery
쎲Surgery for obesity is about to become the standard therapy for patients
with a BMI >40 kg/m2after failure of conservative treatment.
쎲In 2005 about 200 adjustable gastric band operations and 750 gastric
bypass-operations were performed in Switzerland.
쎲Postoperative dysphagia is often the consequence of insufficient accommo-
dation of eating habits to the new anatomic and functional conditions. In
the majority of cases specific counseling by a dietitian is successful. Further
radiological and endoscopical evaluation is rarely needed.
쎲Patients need a permanent substitution with Vitamin B12 and multivitamin
preparations. Lifelong monitoring of vitamin B12 and B1(thiamin), ferritin, folic
acid, calcium and trace elements is mandatory.

CABINET Forum Med Suisse 2007;7:578–582 579
male de nourriture pouvant être ingérée et les
malabsorptives diminuent la surface de résorp-
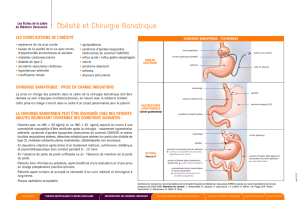
tion intestinale fonctionnelle (fig. 1–3 x).
En Suisse, ce sont principalement le cerclage gas-
trique par laparoscopie (méthode restrictive) et le
bypass gastrique par Roux-en-Y (méthode mixte
restrictive-malabsorptive), également par lapa-
roscopie, qui sont pratiqués. La perte pondérale
semble ne pas être le résultat seul d’une restric-
tion et/ou d’une malabsorption pures, mais aussi
de processus d’adaptation complexes, non entiè-
rement élucidés, dans l’équilibre hormonal intes-
tinal et le métabolisme énergétique [6].
Après implantation d’un anneau gastrique, si la
compliance est optimale au niveau du comporte-
ment alimentaire, il est possible de s’attendre à
une baisse du BMI d’environ 10 unités, de 15
après un bypass gastrique (proximal) et même de
20 unités et plus après pontage distal ou diver-
sion biliopancréatique. La stabilisation du poids
est atteinte deux ans environ après l’intervention.
Complications
Phase périopératoire
En raison de leur status et de leur comorbidité,
les patients bariatriques courent le risque de
complications périopératoires aspécifiques telles
qu’embolie pulmonaire, thrombose veineuse
profonde des membres inférieurs, pneumonie,
infarctus aigu du myocarde et escarres de décu-
bitus.
Phase postopératoire immédiate
L’une des complications redoutées de la pose de
l’anneau est la perforation gastrique, pouvant
survenir lors de la préparation rétrogastrique ou
lors de la fixation de l’anneau. Des hémorragies
Tableau 1. Annexe 1 de l’OPAS: Conditions du traitement chirurgical de l’obésité (d’après [5]).
Après en avoir référé au médecin-conseil.
Le patient ne doit pas avoir plus de 60 ans.
Le patient présente un indice de masse corporelle (BMI) supérieur à 40.
Un traitement amaigrissant approprié de deux ans est resté sans effet.
Le patient souffre en outre d’une des maladies suivantes
Hypertension artérielle mesurée à l’aide d’un brassard large
Diabète sucré
Syndrome d’apnée du sommeil
Dyslipidémie
Affection dégénérative invalidante de l’appareil locomoteur
Coronaropathie
Stérilité avec hyperandrogénisme
Ovaires polykystiques chez une patiente en âge de procréer
L’opération doit être exécutée dans un centre hospitalier disposant d’une équipe
interdisciplinaire et expérimentée en chirurgie, psychothérapie, conseils nutritionnels
et médecine interne.
Système d’évaluation uniforme fondé sur des données quantitatives et une statistique
des coûts.
Anse alimentaire,
75–150 cm
Poche gastrique
Anse bilio-
pancréatique,
10–40 cm
Figure 1
Pontage gastrique par Roux-en-Y.
Figure 3
Diversion biliopancréatique avec switch duodénal.
Figure 2
Anneau gastrique ajustable.
Switch duodénal
Anse
alimentaire
«Common channel» Anse
biliopan-
créatique

Le remplissage de l’anneau gastrique par port
présternal ne doit être modifié que très progres-
sivement par le spécialiste. En situation d’ur-
gence, avec occlusion complète, la vidange de
l’anneau par ponction stérile du port est la me-
sure la plus simple à entreprendre pour résou-
dre le problème dans de nombreux cas.
En cas de vomissements avec douleurs épigastri-
ques et latéro-abdominales, le diagnostic différen-
tiel doit envisager une colique biliaire ou rénale.
Après un bypass gastrique, une hernie interne
(herniation d’un segment du grêle dans l’une des
fentes chirurgicales faites dans le méso du grêle
ou du côlon) peut provoquer un iléus mécanique,
mais cela est rare. Si l’obstruction mécanique ne
touche que l’anse biliopancréatique et en l’ab-
sence du symptôme majeur vomissement, le
diagnostic clinique peut s’avérer très difficile.
Obstruction par bolus
Une aphagie subite pendant ou peu après un
repas, éventuellement accompagnée de douleurs
rétrosternales et d’une hypersalivation, peut ré-
sulter d’une obstruction par un bolus au niveau
de l’anneau gastrique ou de l’anastomose gastro-
jéjunale. Auquel cas il est recommandé de prati-
quer en urgence l’examen à la gastrographine
et l’endoscopie précédemment décrits, car le
risque d’aspiration de salive ou du bolus régur-
gité menace.
Dumping syndrome
Après un bypass gastrique par Roux-en-Y, le
transit direct d’aliments sucrés hyperosmolaires
rapidement résorbables de la poche gastrique
dans le jéjunum peut provoquer un syndrome
dit de dumping. Son tableau clinique comprend
nausée, vomissement, diarrhée et hypersaliva-
tion. L’aversion à l’égard des aliments très riches
en sucres qui en résulte est un effet secondaire
généralement bienvenu du bypass gastrique.
Après pontage gastrique, le diagnostic différen-
tiel du dumping syndrome classique, osmotique,
se fait avec la rare hypoglycémie postprandiale
CABINET Forum Med Suisse 2007;7:578–582 580
intra-abdominales et infections à proximité du
port présternal peuvent également se produire.
Avec le bypass gastrique, techniquement beau-
coup plus compliqué, c’est surtout l’insuffisance
anastomotique de la gastro-jénunostomie qui est
redoutée (incidence atteignant 6,6% dans les
grands collectifs) [7]. Hémorragies et infections de
plaies peuvent également apparaître. Les inciden-
ces des infections de plaies et des hernies cicatri-
cielles sont plus élevées après les opérations à ciel
ouvert qu’après celles par laparoscopie. La tech-
nique chirurgicale à ciel ouvert n’est donc plus
appliquée que dans des situations exceptionnelles
(par ex. en cas d’adhérences très importantes
après de précédentes interventions).
Complications à moyen et long terme
Dysphagie et vomissement
Dysphagie et vomissement sont des complica-
tions relativement fréquentes des interventions
bariatriques. Il s’agit généralement d’une adap-
tation à retardement du comportement alimen-
taire à la nouvelle anatomie gastrique [8]. La
bonne information du patient par les nutrition-
nistes a une importance décisive à cet égard: les
patients doivent apprendre à manger plus lente-
ment de petites portions, et à mieux mâcher les
aliments. Ils doivent boire soit avant les repas so-
lides, soit au moins 30 minutes après. Ils doivent
prendre trois repas principaux et deux ou trois
collations. Si leur dysphagie ou leurs vomisse-
ments persistent, un examen par bolus de gas-
trographine ou une endoscopie sont indiqués,
qui permettront de visualiser une dislocation de
l’anneau gastrique ou une sténose anastomoti-
que après bypass gastrique. Cette dernière peut
être traitée par bougirage ou dilatation au bal-
lonnet, par endoscopie (fig. 4 x).
A long terme, après implantation d’un anneau
gastrique, il se produit assez souvent une pseu-
doachalasie avec dysmotilité et dilatation œso-
phagiennes. Si une diminution du remplissage
de l’anneau n’améliore pas la situation, il faut
l’explanter et procéder à un bypass gastrique.
Figure 4
Sténose anastomotique à la jonction poche gastrique(*)-jéjunum après bypass gastrique.
A) Bolus de gastrographine avec sténose filiforme.
B) Image endoscopique avant dilatation de la sténose.
C) Après dilatation endoscopique sans complication.
ABC
Cardia
Anastomose
Jéjunum

Cholélithiase
Parmi les conséquences d’une perte pondérale
rapide figure la formation de lithiases biliaires.
Une étude prospective a donné une incidence des
lithiases biliaires d’environ 35%, six mois déjà
après bypass gastrique [14]. En Suisse, une cho-
lécystectomie est effectuée de routine lors d’une
intervention bariatrique à ciel ouvert, ou lors
d’une première intervention par laparoscopie en
cas de lithiase vésiculaire déjà présente.
En cas de suspicion de lithiase cholédocienne, il
est impossible de pratiquer une cholangiogra-
phie rétrograde (ERC) diagnostique-thérapeuti-
que en raison de la modification de l’anatomie.
Dans un tel cas, l’ERC peut se faire à travers un
canal transcutané dilaté menant à ce qu’il reste
d’estomac. Les techniques diagnostiques alter-
natives sont la cholangiographie par résonance
magnétique (MRC) ou la cholangiographie trans-
hépatique transcutanée (PTC).
Urolithiase
En raison de la malabsorption des graisses, les
acides gras libres lient le calcium libre dans la
lumière intestinale, qui ne peut ainsi se lier à
l’oxalate et en inhiber la résorption. Cette «hyper-
oxalurie intestinale» est encore accentuée par
la baisse de la métabolisation bactérienne de
l’oxalate dans la lumière intestinale, de même
que par le manque de vitamine B6et de thiamine
(vitamine B1). Le risque de lithiase urinaire
oxalique et de néphrocalcinose s’en trouve par
conséquent augmenté.
Pour la prophylaxie, il est recommandé de boire
beaucoup (de préférence de l’eau minérale riche
en calcium) et de restreindre les aliments riches
en oxalates (par ex. épinards, chocolat, rhu-
barbe, thé froid, côtes de bette, chou et noix).
Le cas échéant, une substitution de citrate de
calcium est également recommandée.
Stéatorrhée
Après les techniques malabsorptives, avec un
«common channel» qui en résulte à très court
terme (segment de grêle dans lequel les nutri-
ments sont en contact avec les sucs biliopancréa-
tiques) (fig. 3), une stéatorrhée peut se produire
en raison de la présence d’acides gras non digé-
rés dans la lumière intestinale. Elle peut la
plupart du temps être prévenue par le remplace-
ment des graisses alimentaires par des triglycé-
rides à chaînes moyennes mieux résorbables (ou
lipides MCT), ou par l’administration d’une spé-
cialité orale d’enzymes pancréatiques.
Chirurgie de l’obésité et grossesse
La chirurgie bariatrique augmente la fertilité des
patientes fortement obèses en âge de procréer,
qui présentent souvent une infertilité. Comme
une grossesse doit être évitée à la phase de perte
CABINET Forum Med Suisse 2007;7:578–582 581
résultant d’une hypertrophie des cellules des îlots
pancréatiques (ou nésidioblastose) avec hyper-
insulinémie postprandiale [9].
Sous-alimentation
Après des opérations bariatriques, en raison de
leurs composantes malabsorptives, la moins
grande résorption de calories, intentionnelle, est
inévitablement associée au risque d’une baisse
de la résorption intestinale de vitamines et d’oli-
goéléments [10, 11].
Une baisse de la résorption du fer est due en par-
tie au contournement des principaux segments de
sa résorption (duodénum et jéjunum proximal).
D’autre part, le fer alimentaire non au contact du
suc gastrique ne peut être réduit en sa forme
mieux résorbable. Il faut être attentif à une bonne
substitution de fer, surtout chez les femmes pré-
ménopausées courant un risque d’anémie.
Un manque de vitamine B12 résulte de l’achlorhy-
drie gastrique et de la sécrétion moins abondante
de facteur intrinsèque, responsables de la transfor-
mation de la vitamine B12 en sa forme résorbable.
La carence en acide folique est rare, généralement
imputable à l’absorption de moins de nourri-
ture. La principale étiologie d’une carence en
thiamine (vitamine B1) est le contournement
du duodénum (principal site de résorption de la
thiamine) secondaire au bypass gastrique. Les
vomissements multifactoriels peuvent encore
l’accentuer. Non diagnostiqué et non traité, le
manque de thiamine peut aller jusqu’au tableau
extrême de l’encéphalopathie de Wernicke (am-
nésie, ataxie, troubles de la motilité oculaire).
La diminution de la résorption des graisses, vou-
lue, comprend inéluctablement une diminution
de la résorption des vitamines liposolubles (A, D,
E et K). La diminution de la résorption duodénale
du calcium et le manque de vitamine D peuvent
provoquer une hyperparathyroïdie secondaire
avec risque accru d’ostéoporose [12].
Un manque d’oligoéléments tels que zinc, sélénium
et magnésium est rare et ne se voit pratiquement
que chez les patients ayant subi une diversion
biliopancréatique ou un bypass gastrique distal.
Les contrôles postopératoires portent sur les para-
mètres suivants: albumine, protéines, ferritine,
vitamine B12, acide folique, calcium (à corriger si
hypoalbuminémie), magnésium, phosphatase al-
caline (si augmentée, dosage de la parathormone
et du phosphore). Après diversion biliopancréati-
que et bypass gastrique distal, il faut en outre doser
les vitamines liposolubles A, D, E, le Quick comme
témoin de la vitamine K, le zinc et le sélénium.
Il est généralement recommandé de donner une
substitution à vie par une spécialité multivitami-
née avec sels minéraux et oligoéléments.
En fonction de leurs concentrations sériques, la
vitamine B12 et le fer doivent également être
substitués. Des études récentes insistent sur l’im-
portance de la substitution de vitamine D et de
calcium en prophylaxie de l’ostéoporose [13].

limites de tels traitements, de même que les
changements nécessaires des modes de vie et
d’alimentation avant l’intervention.
La chirurgie bariatrique est de nos jours un trai-
tement efficace de l’obésité morbide. Son but
majeur est d’en diminuer les complications. En
fonction de la morbidité psychique et somatique
complexe de ces patients, l’indication doit être
posée et la prise en charge postopératoire assu-
rée par une équipe interdisciplinaire (diététique,
chirurgie, psychiatrie et médecine interne).
Remerciements
Les auteurs remercient le Dr Viktoria Senn de ses
précieuses remarques et adjonctions.
CABINET Forum Med Suisse 2007;7:578–582 582
pondérale la plus rapide, une contraception effi-
cace est recommandée pendant les 18 mois sui-
vant l’opération.
Mais après traitement chirurgical de l’obésité,
avec une alimentation adéquate et une subs-
titution de fer et d’acide folique, l’incidence
des complications de la grossesse, dont diabète
gestationnel, hypertension et macrosomie est
remarquablement diminuée [15].
Conclusions
La chirurgie bariatrique éveille souvent des at-
tentes et espoirs irréalistes chez les patients.
C’est pourquoi il est particulièrement important
de leur présenter par le détail les possibilités et
Correspondance:
Dr Simone Vannini
Klinik und Poliklinik
für Gastroenterologie
Inselspital
Freiburgstrasse 14
CH-3010 Bern
Références
1 Freedman DS, Kettel Kahn L, Serdula MK, et al. Trends and
correlates of class 3 obesity in the US from 1990 through
2000. JAMA. 2002;288:1758–61.
2 Buchwald H, Avidor Y, Braunwald E, et al. Bariatric surgery.
A systematic review and meta-analysis. JAMA. 2004;14:
1724–38.
3 Maggart M, Shugarman L, Suttorp M, et al. Meta-analysis:
surgical treatment of obesity. Ann Intern Med. 2005;142:
547–59.
4 Christou NV, Sampalis JS, Liberman M, et al. Surgery de-
creases long-term mortality, morbidity, and health care use
in morbidly obese patients. Ann Surg. 2004;240(3):416–23.
5 Ordonnance du DFI sur les prestations dans l’assurance
obligatoire des soins en cas de maladie (Ordonnance sur les
prestations de l’assurance des soins, OPAS) du 29 septem-
bre 1995 (état le 1er avril 2007). RS 832.112.31.
6 Flancbaum L. Mechanisms of weight loss after bariatric sur-
gery. J Laparoendosc Adv Surg Tech. 2003;13:215–20.
7 Cadière GB, Himpens J, Dapri G. Laparoskopische Magen-
bypasschirurgie. Chirurg. 2005;76(7):668–77.
8 Ukleja A, Stone RL. Medical and gastroenterologic manage-
ment of the post-bariatric patient. J Clin Gastroenterol.
2004;(38)4:312–21.
9 Service GS, Thompson BG, Service FJ, et al. Hyperinsuline-
mic hypoglycemia with nesidioblastosis after gastric-by-
pass surgery. N Engl J Med. 2005;353:249–54.
10 Alvarez-Leite JI. Nutrient deficiencies secondary to bariatric
surgery. Curr Opin Clin Nutr Metab Care. 2004;7:569–75.
11 Bloomberg RD, Fleishman A, Nalle JE, et al. Nutritional de-
ficiencies following baritric surgery: what have we learned?
Obes Surg. 2005;15(2):145–54.
12 Goldner WS, O’Dorisio TM, Dillion JS, et al. Severe meta-
bolic bone disease as a long-term complication of obesity
surgery. Obes Surg. 2002;12:685–92.
13 Molly McMahon M, Sarr MG, Clark M, et al. Clinical man-
agement after bariatric surgery: value of a multidisciplinary
approach. Mayo Clin Proc. 2006;81(Suppl 10):S34–45.
14 Shifmann ML, Sugerman HJ, Kellum JM, et al. Gallstone for-
mation after rapid weight loss: a prospective study in pa-
tients undergoing gastric bypass surgery for treatment of
morbid obesity. Am J Gastroenterology. 1991;86:1000–5.
15 American College of Obstetricians and Gynecologists. ACOG
Committee Opinion number 315, September 2005. Obesity
in pregnancy. Obstet Gynecol. 2005;106:671–5.
1
/
5
100%