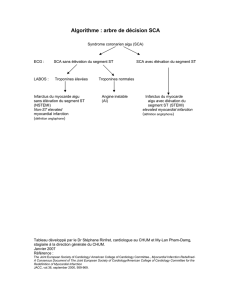
Sortie precoce post-infarctus du myocarde

http://portaildoc.univ-lyon1.fr
Creative commons : Paternité - Pas d’Utilisation Commerciale -
Pas de Modification 2.0 France (CC BY-NC-ND 2.0)
http://creativecommons.org/licenses/by-nc-nd/2.0/fr
GOOD
(CC BY-NC-ND 2.0)

UFR de MEDECINE LYON-EST
Année 2016 N° 181/2016
Early discharge strategy after ≤ 48 hours in patients
with ST-segment elevation myocardial infarction :
Safety assessment at one-year follow-up
Sortie précoce post-infarctus du myocarde (≤ 48 heures) :
Evaluation avec un suivi d'un an de la sécurité de cette stratégie
THESE D'EXERCICE EN MEDECINE
Présentée
A l'Université Claude Bernard Lyon 1
Et soutenue publiquement le 29 septembre 2016
En vue d'obtenir le titre de Docteur en Médecine
Par
Florence GOOD
Née le 28 Novembre 1987 à Chambéry
Sous la direction du Docteur Brahim HARBAOUI
GOOD
(CC BY-NC-ND 2.0)

GOOD
(CC BY-NC-ND 2.0)

1
UFR de MEDECINE LYON-EST
Année 2016 N° 181/2016
Early discharge strategy after ≤ 48 hours in patients
with ST-segment elevation myocardial infarction :
Safety assessment at one-year follow-up
Sortie précoce post-infarctus du myocarde (≤ 48 heures) :
Evaluation avec un suivi d'un an de la sécurité de cette stratégie
THESE D'EXERCICE EN MEDECINE
Présentée
A l'Université Claude Bernard Lyon 1
Et soutenue publiquement le 29 septembre 2016
En vue d'obtenir le titre de Docteur en Médecine
Par
Florence GOOD
Née le 28 Novembre 1987 à Chambéry
Sous la direction du Docteur Brahim HARBAOUI
GOOD
(CC BY-NC-ND 2.0)

2
UNIVERSITE CLAUDE BERNARD – LYON 1
Président François-Noël GILLY
Président du Comité de François-Noël GILLY
Coordination des Etudes Médicales
Directeur Général des Services Alain HELLEU
Secteur Santé
UFR de Médecine Lyon Est Doyen : Jérôme ETIENNE
UFR de Médecine Lyon Sud- Doyen : Carole BURILLON
Charles Mérieux
Institut des Sciences Pharmaceutiques Directrice : Christine VINCIGUERRA
Et Biologiques (ISPB)
UFR d’Odontologie Directeur : Denis BOURGEOIS
Institut des Sciences et Techniques Directeur : Yves MATILLON
De Réadaptation (ISTR)
Département de Biologie Humaine Directrice : Anne-Marie SCHOTT
Secteur Sciences et Technologie
UFR de Sciences et Technologies Directeur : Fabien de MARCHI
UFR de Sciences et Techniques des Directeur : Yannick VANPOULLE
Activités Physiques et Sportives (STAPS)
Polytech Lyon Directeur : Emmanuel PERRIN
I.U.T. Directeur : Christophe VITON
Institut des Sciences Financières Directeur : Nicolas LEBOISNE
Et Assurances (ISFA)
Observatoire de Lyon Directrice : Isabelle DANIEL
Ecole Supérieure du Professorat Directeur : Alain MOUGNIOTTE
Et de l’Education (ESPE)
GOOD
(CC BY-NC-ND 2.0)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
1
/
58
100%