Aucun titre de diapositive - Club des Cardiologues du Sport

CARDIOPATHIES
ET VOYAGES AERIENS
QUELS RISQUES ?
Pr Jean Pierre GOURBAT
clinique de Chatillon
Mise à jour février 2013

Santé et voyages aériens
La banalisation des voyages aériens
La part grandissante des personnes âgées
Les classes économiques
Les durées de plus en plus longues des vols
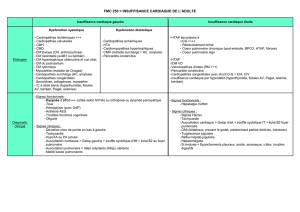
Certaines affections peuvent se
décompenser lors d’un vol et
entraîner le décès : 0.38 décès par
million de passagers
Facteurs préoccupants

Que répondre à un patient qui vous demande
« j'ai fait un infarctus du myocarde il y a trois
semaines, puis-je prendre l'avion pour le Japon
après demain
Que répondre à la question
« je pars pour Tahiti en classe économique,
comment faire pour ne pas risquer une embolie
pulmonaire » ?
Quels conseils et informations donner
à un insuffisant cardiaque chronique qui souhaite
partir en vacances sous les tropiques ?

Pourquoi une consultation
Pour évaluer le risque :
Pour le patient : décès , accident aigu a
bord
Pour les autres passagers ……
Pour la compagnie: déroutement
Pour préparer le vol

Facteurs aéronautiques
Altitude cabine : 5000
a 8000 pieds
diminution de la pression
barométrique
de la Pa O2
de la Sa O2
dilatation des gaz de
30%
diminution de
l’hygrométrie à 15%
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%