Décubitus ventral et kinésithérapie en réanimation

Décubitus ventral
et kinésithérapie en réanimation
*Kinésithérapeute
Service de réanimation chirurgicale
(Pr J.-M. Desmonts)
** Kinésithérapeute
Service de réanimation cardio-
chirurgicale (Pr U. Hvass)
*** Kinésithérapeute
Service de réanimation des maladies
infectieuses (Pr B.Régnier)
Service de médecine physique
et de réadaptation (Pr C. Hamonet)
CHU Bichat-Claude Bernard
Paris
33
n° 440
janvier 2004
KS
La défaillance respiratoire aiguë (IRA)
impose souvent l’intubation trachéale
et le recours à la ventilation méca-
nique (VM) du patient qui en est
atteint. Dans certains cas, tel le syn-
drome de détresse respiratoire aiguë
(SDRA), les limites de la VM conven-
tionnelle peuvent être atteintes sans
que la restauration des échanges
gazeux atteigne un niveau suffisant
pour prévenir la survenue de compli-
cations graves liées à l’hypoxie persis-
tante.
Ainsi depuis plus de 25 ans [1], ces
patients sont traités transitoirement
par la mise en décubitus ventral (DV).
Plusieurs hypothèses physiopatholo-
giques [2, 3, 4] tentent d’expliquer les
mécanismes du DV. De plus, de
récents travaux comparent les effets
du DV et ceux du positionnement
alterné [5] (décubitus latéral gauche,
droit ou dorsal) pratiqué depuis long-
temps par les masseurs-kinésithéra-
peutes (MK) de réanimation en
France et en Europe et les respiratory
therapists anglo-saxons [6].
Après quelques brefs rappels, cette
communication expose les principales
hypothèses visant à expliquer les
effets du DV. Nous préciserons ensuite
les modalités de réalisation et le rôle
que le MK de réanimation, à l’instar
des autres paramédicaux, peut tenir
dans sa mise en œuvre et dans la sur-
veillance du patient qui y est soumis.
Rappels
L’IRA traduit l’incapacité de l’appareil
respiratoire à assurer la circulation
des gaz respiratoires (ventilation)
et/ou à assurer leur transfert à travers
la membrane alvéolo-capillaire (diffu-
sion) vers le sang veineux mêlé.
Syndrome de détresse
respiratoire aiguë (SDRA)
Le SDRA représente une forme grave
d’œdème pulmonaire lésionnel,
consécutive à une altération de la
membrane alvéolo-capillaire par un
mécanisme inflammatoire intense
produit in situ (pneumopathie) ou bien
Aurélie BINET*, Laurent SUN**,
Philippe Le Masson***
MOTS CLÉS
• Décubitus
ventral
• Kinésithérapie
• Rapport
ventilation/
perfusion
• Réanimation
• SDRA
• Ventilation
mécanique
Le recours
au décubitus
ventral, qui reste
une technique
peu onéreuse,
semble réservé
aux patients
en hypoxie sévère
réfractaire,
caractéristique
du syndrome de
détresse respiratoire
aiguë, et ne doit pas
être utilisé de façon
routinière en raison
de ses multiples
complications
potentielles.
“
”
TECHNIQUE

34
n° 440
janvier 2004
KS
amorcé à distance (choc septique, cir-
culation extra-corporelle en chirurgie
cardiaque, etc.).
D’après la récente conférence de
consensus euro-américaine sur le
sujet [7], le SDRA est défini par :
1- PaO2/FIO2< 200
2- Pression artérielle pulmonaire d’oc-
clusion (PAPO) < 18 mmHg
3- Infiltrats pulmonaires bilatéraux à la
radiographie thoracique de face.
Rapport ventilation-perfusion
(VA/Q)
Parmi les nombreuses causes d’hy-
poxie (hypoventilation alvéolaire, trou-
bles de la diffusion, etc.), les troubles
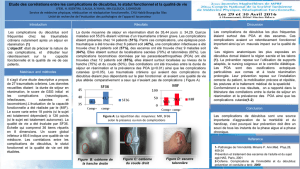
du rapport VA/Q (fig. 1 et 2) sont sans
nul doute la cause la plus difficile à
saisir.
Pour illustrer ces troubles dans le
SDRA, nous avons délibérément
choisi un modèle pulmonaire simplifié
bialvéolaire (fig. 3), avec une alvéole
ventrale (représentative des régions
pulmonaires ventrales), et une alvéole
dorsale (représentative des régions
pulmonaires dorsales).
Au cours du SDRA, en DD (fig. 4), l’al-
véole dorsale est inondée (œdème
lésionnel) et collabée (donc non venti-
lée). Ainsi, son rapport VA/Q diminue,
étant alors responsable d’une hypoxie.
La ventilation se dirige préférentielle-
ment vers l’alvéole ventrale et la sur-
distend [8, 9].
Mécanismes d’action
du décubitus ventral
L’objectif du DV est l’amélioration de
l’oxygénation lorsque celle-ci ne peut
plus être assurée par les autres théra-
peutiques (VM, FIO2élevées – ventila-
tion en O2pur : FiO2= 100 % ou 1–,
sédation et curarisation optimisées,
monoxyde d’azote (NO) administré par
voie inhalée, almitrine (Vectarion®)
administrée par voie générale).
Cette amélioration tient à plusieurs
mécanismes : l’homogénéisation des
rapports VA/Q en DV grâce à l’unifor-
misation de la distribution de la venti-
lation alvéolaire [10]. En effet, les
régions dorsales, où la perfusion
demeure préférentielle, sont mieux
ventilées et VA/Q y est donc augmenté
(fig. 5).
En DV il semblerait que les poumons
subissent moins l’influence de la com-
pression du cœur qu’en décubitus
dorsal puisqu’il y a moins de paren-
chyme pulmonaire en avant du cœur
qu’en arrière [11].
La cinétique diaphragmatique semble
être optimisée en DV (fig. 5), les
régions postéro-inférieures pulmonai-
res étant libérées de la masse abdo-
minale [2,3].
En revanche, chez les malades peu ou
moyennement sécrétants, l’améliora-
Décubitus v
Décubitus ventr
entral et kinésithér
al et kinésithérapie en réanimation
apie en réanimation
▲Figure 1
Distribution de la ventilation (VA)
et du débit sanguin (Q) du sommet à la base,
dans un poumon sain vertical
VA/Q diminue de haut en bas (d’après J.-B. West [8])
▲Figure 2
Distribution des rapports VA/Q dans le SDRA
Shunt droit-gauche à 15 % (VA/Q = 0)
Trait noir : Q (perfusion)
Zone grisée : VA (ventilation alvéolaire)
Shunt et troubles de VA/Q expliquent l’importance
de l’hypoxémie dans le SDRA (d’après M. Grippi [9])
▲Figure 3
Modèle physiologique de poumon bialvéolaire en décubitus dorsal
L’alvéole ventrale (en haut) est distendue mais peu ventilée et peu perfusée (VA/Q élevé : cf. fig. 1).
L’alvéole dorsale (en bas) est peu distendue mais bien ventilée et très perfusée (VA/Q faible : cf. fig.1)
Pour plus de détail, voir le texte

tion de l’oxygénation observée ne
dépendrait pas de l’importance du
drainage bronchique [12].
Tout comme la pression expiratoire
positive (PEP), le DV tente d’optimiser
le recrutement alvéolaire, c’est-à-dire
l’ouverture des alvéoles préalablement
collabées, donc d’agir sur le versant
ventilatoire des troubles des rapports
VA/Q.
En parallèle, ce recrutement potentia-
lise l’augmentation de PaO2liée au NO
inhalé (vasodilatateur pulmonaire
sélectif qui relaxe les vaisseaux cons-
trictés perfusant les territoires alvéo-
laires ventilés) et à l’administration
d’almitrine (Vectarion®) par voie
générale qui agit par vasoconstriction
des territoires non ventilés [13, 14].
La mise en décubitus
ventral
En réanimation, il n’est jamais simple
de mobiliser des patients précaires,
lourdement appareillés (sondes,
drains, cathéters, capteurs divers et
variés) et, le plus souvent dans ce cas,
profondément endormis (sédatés),
voire paralysés (curarisation). La mise
en DV ne nécessite aucun équipement
spécifique. Cependant, il est néces-
saire que l’équipe soignante (méde-
cins, infirmières, kinésithérapeute) soit
formée et que la manœuvre ait fait
l’objet d’une fiche de protocole [16].
Technique de retournement
Il faut en moyenne entre trois et cinq
personnes selon les études et l’habi-
tude des équipes : une à la tête (de
préférence le médecin) chargée de la
gestion de la sonde d’intubation et qui
supervisera la manœuvre, et une à
deux personnes de chaque côté du
patient [2, 16].
La manœuvre se décompose en
plusieurs temps :
• Tout d’abord, il faut préparer l’envi-
ronnement du patient : vérifier que
les tubulures des cathéters et des
voies veineuses périphériques soient
d’une longueur suffisante, qu’elles
ne soient pas emmêlées, et plus
généralement anticiper la position
finale de l’appareillage (tubulures du
ventilateur, drains, sonde urinaire,
capteurs de saturation, câbles
d’ECG, etc.).
• Ensuite, le patient est déplacé sur un
côté du lit. Une fois le bras homo-
latéral au retournement placé le long
du corps en pronation (protection de
l’épaule), le patient est tourné en
décubitus latéral, et enfin en DV. Le
membre supérieur est alors dégagé
et le patient recentré.
Il n’existe pas de consensus sur l’ins-
tallation finale du patient en DV.
Certains préconisent d’installer les
deux membres supérieurs le long du
corps en pronation ; d’autres propo-
sent d’allonger un bras au-dessus de
la tête placée en rotation controlaté-
rale (position du nageur) [2, 16].
Dans tous les cas, on proscrira toute
mise en tension des structures neuro-
musculaires par extension des deux
35
n° 440
janvier 2004
KS
TECHNIQUE
▲Figure 4
Modèle physiologique de poumon bialvéolaire au cours du SDRA
L’alvéole ventrale est très distendue, ventilée et perfusée quasi physiologiquement
L’alvéole dorsale est collabée, inondée (œdème), peu ou pas ventilée mais toujours perfusée :
VA/Q s’effondre (shunt), entraînant l’hypoxémie
▲Figure 5
Modèle de poumon bialvéolaire en décubitus ventral au cours du SDRA
Uniformisation du rapport VA/Q par redistribution de VA vers les zones dorsales (en haut maintenant),
sans vraie modification de la distribution de la perfusion [10]
L’abdomen exerce moins son action sur les zones dorsales [11]
Le tout permettrait l’optimisation de VA/Q et diminuerait l’hypoxémie
Pour plus de détail, voir le texte

36
n° 440
janvier 2004
KS
bras au-dessus de la tête. Il est
conseillé d’installer la tête en proclive
et de libérer l’accès à la sonde de tra-
chéotomie ou d’intubation pour per-
mettre les aspirations trachéales.
Certains préconisent de surélever par
des billots la ceinture scapulaire et le
bassin pour faciliter l’ampliation thora-
cique et libérer la masse abdominale.
L’installation d’un traversin au niveau
du cou-de-pied permet de prévenir
l’équin des chevilles.
La durée moyenne du passage en DV
selon les différentes études et l’habi-
tude des équipes est de 10 ± 2 minu-
tes [2, 16].
La durée et la fréquence des séances de
DV ne sont pas encore standardisées
(de 4 à 12 heures consécutives, une à
plusieurs fois par jour, en alternance
avec le DD, pour une durée allant de 2 à
plus de 10 jours) [16, 18, 19, 20, 21].
L’efficacité du DV est essentiellement
évaluée par la gazométrie artérielle
qui permet d’objectiver d’une part l’a-
mélioration de l’oxygénation en DV
(notion de patient “répondeur” ou
“non répondeur”) et d’autre part la
persistance de cette amélioration
après le retour en décubitus dorsal
(notion de patient “répondeur persis-
tant” ou “non persistant”).
Surveillance et complications
Les complications inhérentes au
retournement sont l’arythmie, l’hypo-
tension artérielle, les vomissements...
D’autres complications, telles l’extuba-
tion accidentelle ou l’arrachement des
voies d’abord, deviennent rares chez
les équipes entraînées.
Les complications neurologiques
(lésions du plexus brachial) et ortho-
pédiques (luxation gléno-humérale)
sont prévenues par l’installation du
membre supérieur [2, 16] (cf. précé-
demment).
Complications liées à la position
Le MK tient une place importante
dans la surveillance du patient en DV,
au même titre que l’infirmière et l’aide-
soignante.
Le visage du patient n’étant plus visi-
ble, de même que de nombreux dispo-
sitifs invasifs (cathéters fémoraux,
voies veineuses, sondes gastriques,
urinaires, etc.), la surveillance doit être
particulièrement attentive et assidue.
Le massage des points d’appuis est
essentiel pour prévenir l’apparition d’es-
carres [16]. Les principaux points d’ap-
pui sont le front, l’arcade sourcilière et
le menton au niveau de la face (il est
préconisé d’alterner régulièrement la
position de la tête afin de modifier ces
points d’appui), la poitrine, le sternum,
les épines iliaques antéro-supérieures,
la face antérieure des genoux, et enfin
la face dorsale du pied.
Les complications telles que les com-
pressions nerveuses, les lésions du
plexus brachial sont détectées à dis-
tance, une fois que la sédation est
levée [16, 17].
La participation du MK est justifiée lors
du retournement, de l’installation, et du
retour en décubitus dorsal. Son rôle
est essentiel dans la prévention des
risques cutanés, trophiques, neurolo-
giques et orthopédiques, qui peuvent
être sous-estimés par rapport à l’IRA.
Ceci passe par l’implication du MK lors
de la réalisation des fiches de proto-
cole sur l’installation en DV et par l’é-
ducation des autres paramédicaux au
DV (mise en œuvre et complications).
Ainsi, les équipes formées et entraî-
nées voient certaines complications
graves, telle l’extubation accidentelle,
devenir exceptionnelles [16, 17].
N’oublions pas aussi, que la prise en
charge locomotrice quotidienne et
systématique de tous les patients ali-
tés de réanimation, facilitera la réali-
sation pratique du DV chez ceux qui le
nécessiteront [16].
Contre-indications au DV
Il faut peser les bénéfices et les
risques liés au passage en DV pour
chaque patient. Les fractures instables
du rachis, l’hypertension intracrâ-
nienne, l’œdème cérébral sont des
contre-indications formelles.
L’instabilité hémodynamique, la tra-
chéotomie, la chirurgie thoracique
(sternotomie par exemple) ou abdomi-
nale récente sont des contre-indica-
tions relatives. La chirurgie orthopé-
dique peut être une contre-indication
(fixateur externe au niveau du bassin
par exemple).
Conclusion
Malgré les nombreuses études réalisées
ces dernières années, les mécanismes
du DV, ainsi que l’impact sur la survie
des patients [15] ne sont que partielle-
ment élucidés [18, 19, 20, 21]. D’autres
recherches sont nécessaires, en particu-
lier sur la relation drainage bronchique/
amélioration de la PaO2, mécanisme
intéressant directement le MK (peut-on
améliorer l’oxygénation du patient en DV
par le drainage bronchique ?).
En tout cas, le recours au DV, qui reste
une technique peu onéreuse, semble
réservé aux patient en hypoxie sévère
réfractaire, caractéristique du SDRA, et
ne doit pas être utilisée de façon routi-
nière en raison de ses multiples com-
plications potentielles. Le MK y justifie
son rôle par la simplification de sa
réalisation et la limitation de ses effets
secondaires délétères [2, 16, 17].
■
Décubitus v
Décubitus ventr
entral et kinésithér
al et kinésithérapie en réanimation
apie en réanimation

37
n° 440
janvier 2004
KS
TECHNIQUE
Bibliographie
1. PIEHL M.A., BROWN R.S. Use of extreme position changes in acute respiratory fai-
lure. Crit. Care Med. 1976;4:13-4.
2. GAILLARD S., GUÉRIN C. Le décubitus ventral dans le syndrome de détresse
respiratoire aiguë. Réanimation 2001;10:27-34.
3. MACKENZIE C.F. Anatomy, physiology and pathology of the prone position and
postural drainage. Crit. Care Med. 2001;29:1084-5.
4. SLUTSKY A. The acute respiratory distress syndrome, mechanical ventilation, and
the prone position. N. Engl. J. Med. 2001;345:610-1.
5. STAUDINGER T., KOFLER J., MÜLLNER M. and al. Comparison of prone positio-
ning and continuous rotation of patients with adult respiratory distress syndrome :
results of a pilot study. Crit. Care Med. 2001;29:51-6.
6. NORRENBERG M., VINCENT J.L. A profile of European intensive care unit physio-
therapist. Intensive Care Med. 2000;26:841-4.
7. BERNARD G.R., ARTIGAS A., BRIGHAM K.L. and al. The American-European
consensus conference on ARDS : definitions, mechanisms, relevant outcomes, and
clinical trial coordination. Am. J. Respir. Crit. Care Med. 1994;149:818-24.
8. WEST J.-B. Physiologie respiratoire. Paris : Pradel, 1995.
9. GRIPPI M. Physiopathologie pulmonaire. Paris : Arnette Blackwell, 1996.
10. MURE M., DOMINO K., LINDAHL E. and al. Regional ventilation-perfusion distri-
bution is more uniform in the prone position. J. Appl. Physiol. 2000;88:1076-83.
11. ALBERT R., HUBMAYR R. The prone position eliminates compression of the lungs
by the heart. Am. J. Respir. Crit. Care Med. 161:1660-5.
12. GILLART T., BAZIN J.-E., GUELON D. et coll. Influence du drainage bronchique
dans l’amélioration des échanges gazeux observés en décubitus ventral au cours
du SDRA. Ann. Fr. Anesth. Réanim. 2000;19:156-63.
13. DUPONT H., MENTEC H., CHEVAL C. and al. Short term effect of inhaled nitric
oxyde and prone positioning on gas exchange in patients with severe acute respi-
ratory distress syndrome. Crit. Care Med. 2000;28:304-8.
14. RIALP G., BETBESE A., PEREZ-MARQUEZ M. and al. Short-term effects of inha-
led nitric oxyde and prone position in pulmonary and extrapulmonary acute respi-
ratory distress syndrome. Am. J. Respir. Crit. Care Med. 2001;164:243-9.
15. GATTINONI L., TOGNONI G. and al. Effect of prone positioning on the survival of
patients with acute respiratory failure. N. Engl. J. Med. 2001;345:568-73.
16. BAKTOFT B. Nursing care of patients in the prone position. Connect (Critical Care
Nursing in Europe) 2001;1(3):83-6.
17.WARD N.S. Effects of prone position ventilation in ARDS. An evidence-based
review of the literature. Crit. Care Clin. 2002;18(1):35-44.
18. MALHOTRA A., AYAS N., KACMAREK R. Prone positioning of patients in acute
respiratory failure. N. Engl. J. Med. 2002;346(4):295-7.
19. THOBURN K., KERR S.J., BAINES P.B. Prone positioning of patients in acute respi-
ratory failure. N. Engl. J. Med. 2002;346(4):295-7.
20. ZILJSTRA J.G., LIGTENBERG J.J., VAN DER WERF T.S. Prone positioning of
patients in acute respiratory failure. N. Engl. J. Med. 2002;346(4):295-7.
21. RODRIGUEZ-NIETO M.J., PECES-BARBARA G., GONZALEZ MANGADO N. and
al. Similar ventilation distribution in normal subjects prone and supine during tidal
breathing. J. Appl. Physiol. 2002;92(2):295-7.
Indexation Internet :
Pneumologie
Réanimation
Comprendre la kinésithérapie respiratoire
Du diagnostic au projet thérapeutique
D. Delplanque, M.Antonello – Réf.LD0400 – 33,00 €
La pratique quotidienne de la kinésithérapie a été modifiée par l'introduction du bilan-diagnostic et l'acquisi-
tion d'une plus grande autonomie du thérapeute. Cet ouvrage consacré à la rééducation respiratoire, qui a elle-
même évolué rapidement des dernières années, entérine ces modifications et propose une approche originale tant
dans son contenu que dans sa présentation.
Le cœur de l'ouvrage est constitué de chapitres traitant de la prévention et du traitement des grands types de dys-
fonctions que le praticien doit prendre en charge au quotidien (troubles de la mécanique ventilatoire externe,encom-
brement et obstruction bronchiques,insuffisance respiratoire, désadaptation à l'effort, etc.).
L'accent est mis sur les objectifs et les moyens spécifiques qui caractérisent le projet thérapeutique du kinésithérapeute.
Rééducation respiratoire
Bases cliniques,physiopathologie et résultats
A. Vandevenne – Réf. LD2201 – 45,00 €
Cet ouvrage présente un panorama complet de la rééducation respiratoire chez l'adulte,en insistant sur la raison d'être physiopa-
thologique de chaque exercice ou manoeuvre.Il expose pour chaque grand syndrome respiratoire les aspects cliniques et physio-
pathologiques avec, pour chaque pathologie, les explorations fonctionnelles correspondantes, avant de présenter les différentes
possibilités de rééducation.
Les techniques de rééducation : méthodes de drainage,exercices respiratoires,entraînement des muscles respiratoires et réentraî-
nement physique sont détaillées,en appréciant chaque fois que possible leurs résultats.
spek
Librairie
Frais de port et d’emballage :
un livre, 6 €– Au-delà, 8 €
Bon de commande
à adresser à la SPEK – 24, rue des Petits Hôtels, 75010 Paris
Tél. : 01 44 83 46 46 – Fax : 01 44 83 46 47 – www.librairiespek.com
SARL de Presse au capital de 23 000 €– R.C.S. Paris 302 113 881
NOM, Prénom ...................................................................................................................................................................
Adresse ................................................................................................................................................................................
Désire recevoir : ❑Réf. LD0400 (33 €)❑Réf. LD2201 (45 €)
que je règle, à l’ordre de la SPEK, par :
❑chèque n° .......................................................................................
❑CB (Carte bleue, Visa, Eurocard-Mastercard)
n° ....................................................................................................... Date d’expiration : ....../......
À ............................................................., le ....../....../......
Signature du titulaire de la carte obligatoire
1
/
5
100%