suite - CHUM

1
Centre hospitalier de l’Université de Montréal
Les chirurgies aux soins intensifs
Version Mars 06
Les chirurgies aux soins intensifs
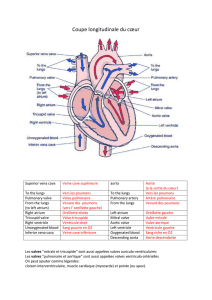
La chirurgie cardiaque
Pontage aorto-coronarien
Les chirurgies valvulaires
Remplacement de valve
Annuloplastie
Commissurotomie
Les chirurgies aux soins intensifs
(suite)
Exentération pelvienne
Les chirurgies vasculaires
Anévrismes
Endartériectomies
Pontage aorto-bifémoral
Situation clinique
Mme Elsa Bloqué, 60 ans
La coronarographie nous démontre une
sténose de 80% de l’IVA et de 75% au
niveau de la coronaire droite
Situation clinique
(suite) Situation clinique
(suite)
Admise pour subir un pontage aorto-
coronarien
Le chirurgien procède à la chirurgie
sous CEC

2
Chirurgie cardiaque
QU’EST-CE QUE LA CEC ?
QUELS SONT LES RISQUES ASSOCIÉS À
CETTE PRATIQUE ?
1- canule aortique
2- canule VCS
3- canule VCI
4- pompe à galet
5- échangeur
thermique
6- échangeur gazeux
7- canule fémorale
8- oreillette droite
9- valve aortique
10- canule aortique
11- clamp aortique
Définition de la CEC
C’est une technique qui assure la
circulation et l’oxygénation du sang
dans l’organisme, sans qu’il ne passe
par le cœur et les poumons. Elle se fait
au moyen d’un appareil appelé cœur-
poumons artificiel.
Définition de la CEC
(suite)
Le sang est intercepté aux niveaux des
veines caves et réinjecté au niveau de
l’aorte
Le cœur est arrêté durant l’opération et
refroidi (de 28 à 32 degrés)
Définition de la CEC
(suite)
Durant l’intervention, la cliente est :
Héparinée pour empêcher la
formation de caillots
Peut être réchauffée par le biais de la
CEC avant l’arrêt complet de la CEC
On surveille l’état général, le débit
urinaire, les électrolytes, les épreuves
de coagulations et l’ECG

3
Définition de la CEC
(suite)
Après le débranchement de la CEC on
administrera du sulfate de protamine
pour neutraliser les effets de l’héparine
Complications de la CEC
à court terme
Perturbation de la coagulation
Hypothermie -> arythmies ->coagulation
Hémolyse
Hypoxie et anoxie
Formation de caillots et d’embolies
Dissection cardiaque et vasculaire
Anémie
Complications neurologiques reliées à la
mobilisation de petites plaques de calcaire
Avantages de la CEC
À long terme, il y a moins de
sténose au niveau des greffons
La cliente reçoit plus de volume
Les chirurgies sous CEC
Pontage coronarien
Résection d’anévrysme
Valvuloplastie :
plastie des cordages tendineux
réparation des valves
Remplacement valvulaire
Réparation septale
Correction des myocardiopathies
Greffe cardiaque et pulmonaire
Chirurgie cardiaque à cœur
battant
La technique du pontage à cœur
battant est différente du pontage
classique car le cœur continue à
battre durant l’opération
La difficulté technique principale
réside dans le fait de réussir à
immobiliser la partie du cœur à
opérer
Chirurgie cardiaque à cœur
battant (suite)
L’immobilisation des sites de pontages
fait appel à un stabilisateur (octopus)
qui, une fois fixé sur la partie du cœur
choisie, l’immobilise totalement et
permet au chirurgien de réaliser le
pontage en toute sécurité et visibilité

4
Désavantages de la chirurgie à
cœur battant
Perte de chaleur, compensée après le
prélèvement de la saphène par un
matelas stérile réchauffant au niveau des
jambes
Reçoit moins de volume
À plus long terme, nous observons plus de
sténose au niveau des pontages donc une
anticoagulation plus agressive post PAC
(antiplaquettaire)
Avantages de la chirurgie à cœur
battant
Moins d’anticoagulant
Récupération plus rapide
(extubation précoce)
Pas les risques associés à la CEC
Histoire de cas
Les pontages sont effectués sous
anesthésie générale
L’artère mammaire ainsi que la saphène
sont utilisées pour pratiquer les
pontages
Les drains médiastinaux et pleuraux
sont installés
La chirurgie a durée 4 heures

5
Histoire de cas
(suite)
La cliente est hémodynamiquement
instable à sa sortie de pompe
Un BIA est installé via l’artère fémorale
gauche
Histoire de cas
(suite)
À son arrivée à l’unité des S.I. :
Intubée par voie endotrachéale, A/C 600
X 20, FiO2100%, peep 5 cm H2O, se
laisse ventiler
Drains médiastinaux et pleuraux : Les
drains sont reliés à un système de
succion. 30 minutes après son arrivée,
ils ont drainé 200 ml
Sonde urinaire : débit horaire de 10 ml,
urine foncée
Histoire de cas
(suite)
Pacemaker temporaire relié aux
électrodes épicardiques, mis en mode
VVI
Sonde naso-gastrique : retour de 50
ml jaunâtre
Pansement au thorax propre
Histoire de cas
Données observées
TA 80/60, via courbe artérielle de la canule
T* : 35.1ºC Une couverture chauffante est
installée jusqu’à ce que la température
atteigne 37ºC
saturation : 93%
Moniteur cardiaque : tachycardie sinusale
à 145/min
PAP : 11/4, Wedge : 4, TVC : 3
DC : 3 l/min , DC indexé 2 l/min (N:2.8 +)
État d’éveil : RASS -4
:
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%