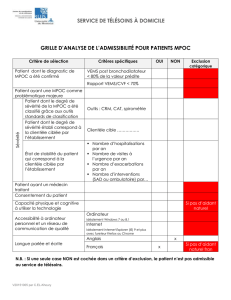
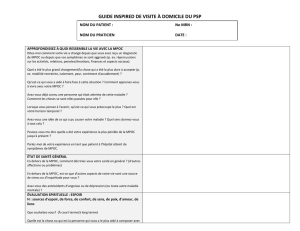
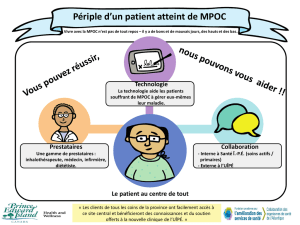
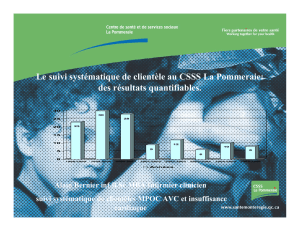
Décloisonner nos pratiques pour des soins et services en santé

DÉCLOISONNER NOS PRATIQUES
POUR DES SOINS ET DES SERVICES
EN
SANTÉ
POUR DES SOINS ET DES SERVICES
EN
SANTÉ
Jean
-Louis Denis, Ph. D., FACSS, MSRC
Professeur titulaire,
ÉNAP
Titulaire
de la Chaire de recherche du
Canada sur la gouvernance et la
transformation des organisations et
systèmes de santé
Denis A. Roy,M.D., MPH, M. Sc., FRCPC
Vice-président, Science et gouvernance
clinique, INESSS
Président, Association canadienne de
recherche sur les politiques et services de
santé

Plan de la conférence
1. Les défis et opportunités de la réforme
2. Réussir la transformation
3. Vers un système apprenant

1. Les défis et opportunités de la réforme
Première partie
2. Réussir la transformation
3. Vers un système apprenant

Des besoins de santé en évolution:
l’enjeu des maladies chroniques
–La majorité des 65+ présentent 2 problèmes ou +
–La majorité des 75+ présentent 3 problèmes ou +

Des normes de bonne pratique de
plus en plus exigeantes…
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%