p2-ue2-pelluard-biopathologie-moleculaire%2c-cellulaire

UE2 – Biopathologie moléculaire, cellulaire et tissulaire
Date : 12/09/16 Plage horaire: 8h30-10h15
Promo : P2 2016/2017 Enseignant : Dr : PELLUARD Fanny
Ronéoistes: AÏZEL Lyes / LAURET Axel
La mort neuronale et les maladies neurodégénératives
1. Rappels et généralités
2. Différenciation et prolifération neuronale
1. Naissance des neurones au cours du développement
2. Les cellules souches adultes dans le cerveau
3. Production des neurones à usage thérapeutique
3. La mort neuronale
1. La mort neuronale programmée (« normal »)
2. La mort neuronale pathologique
4. Compensation et réparation dans le système nerveux
1. La compensation et réparation spontanée
2. Les tentatives thérapeutiques de réparation du système nerveux
3. La compensation fonctionnelle
4. Cas particulier : la dégénérescence wallérienne et régénération
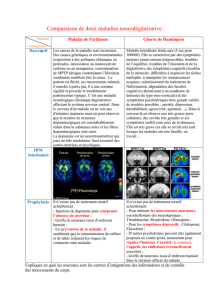
5. Les maladies neurodégénératives
1. Définitions, classifications et étiologies des maladies neurodégénératives
2. La maladie de Parkinson
1. Généralités
2. Aspects cliniques

3. Histoire naturelle et physiopathologique
4. Traitement
3. La chorée de Huntington
1. Généralités
2. Aspects cliniques
3. Histoire naturelle et physiopathologique (accumulation intra-neuronale de
huntingtine)
4. Traitement
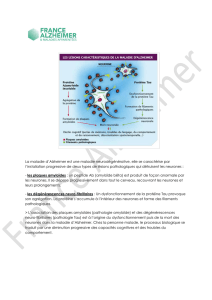
4. La maladie d’Alzheimer
1. Généralités
2. Aspects cliniques
3. Histoire naturelle et physiopathologie
4. Traitement
5. La maladie de Creutzfeldt-Jakob
1. Généralités
2. Aspects cliniques et classification
3. Histoire naturelle et physiopathologie
4. Exemples d’autres maladies neurodégénératives
1. Rappels et généralités
Dans l’espèce humaine, à l’âge adulte, il n’existe (quasiment) pas de phénomène de prolifération neuronale
(Les neurones sont des cellules post-mitotiques).
1. Toute perte neuronale est donc irréversible et définitive.
De nombreuses situations pathologiques très diverses sont dues à des phénomènes de perte neuronale. Parmi
celles-ci les maladies neurodégénératives. La diversité de ces pathologies, leur caractère invalidant ou
mortel, leurs particularités limitent les possibilités thérapeutiques. Leur fréquence, en font un enjeu
important en médecine aujourd’hui.
Nous sommes aujourd'hui dans une impasse thérapeutique du fait qu'il n'existe que des traitements
symptomatiques.
On a des milliards de neurones donc quand ils commencent à dégénérer on peut quand même fonctionner

normalement et c'est pour cette raison que généralement, lors du dépistage, il est déjà trop tard.
2. Différenciation et prolifération neuronale
1. Naissance des neurones au cours du développement
Ces neurones naissent à partir des cellules neuroépithéliales, lors de la neurulation (fin du premier mois de
développement). Ces cellules neuroépithéliales donnent deux populations cellulaires très différentes :
1. Les neurones
2. Les cellules gliales
Ces cellules neuroépithéliales pourront aller dans deux voies de différenciation :
1. La gliogénèse
2. La neurogénèse
Cette production de neurones contribue à ce qu’on appelle l’histogenèse du système nerveux.
1. La Gliogénèse
Ce phénomène de gliogénèse est constant tout au long de la vie (y compris à l’âge adulte avec des cellules
gliales qui gardent la capacité de proliférer, de se développer, et donc de remplacer les cellules gliales détruites
durant la vie de l’individu).
La gliogénèse va nous donner différentes cellules gliales qui sont :
3. Les astrocytes
4. Les épendymocytes
5. Les oligodentrocytes, qui va myéliniser au niveau du SNC
6. Les cellules de Schwann, qui va myéliniser au niveau du SNP
La myélinisation se termine à la puberté.

1. La Neurogenèse
Elle va aboutir à la construction du tissu nerveux, à la fabrication des neurones en passant par différentes
étapes (dont le stade neuroblaste).
Il existe pleins de neurones différents avec des fonctions différentes (dopaminergique, gabaergique…)
Cette fabrication de neurones passe par des phénomènes de prolifération cellulaire (présence de nombreuses
mitoses aux niveaux des précurseurs de neurones, durant la période embryonnaire). On considère que ce
phénomène cesse autour de la naissance (on ne peut pas dater précisément cet arrêt de la prolifération,
probablement à des étapes, à des stades différents selon la région du cerveau concernée).
Donc ces neurones en devenir, prolifèrent, migrent (durant la vie embryonnaire) de l'intérieur du cerveau
vers la périphérie pour constituer le système nerveux. Ils se différencient sur un plan neurochimique
(acquièrent tel ou tel neurotransmetteurs qui va en être la signature). Certains produiront de la dopamine,
d’autres de l’acétylcholine…
Puis ces cellules nerveuses établissent des contacts les unes avec les autres. C’est le phénomène de
synaptogénèse. C'est une étape capitale car si un neurone n'établit pas de contact, il ne sera pas fonctionnel.
Parallèlement à ce phénomène prolifératif, à ces différentiations neurochimique, et à la synaptogénèse, on a
des phénomènes de myélinisation. Il s'agit d'un phénomène lent, progressif et sélectif (tous les neurones ne
sont pas myélinisé) qui se déroule de façon constante et en particulier dans les années suivant la naissance.
Ces phénomènes sont indispensables au bon fonctionnement du système nerveux.
En outre, durant cette période de développement on a des phénomènes de mort neuronale, qui sont des
phénomènes normaux, programmés. Parmi tous les neurones qui sont produits certains disparaissent. Comme
dans tous tissus en construction on a un certain nombre de cellules qui disparaissent de manière naturelle au
cours de ce qu’on appelle l’organogenèse (la mise en place des tissus et des organes). Généralement on
considère que les neurones qui disparaissent sont ceux qui ne se sont pas intégrés dans les circuits, donc qui
n’ont pas établi de contact synaptique avec les autres cellules.
7. Ce premier type de mort neuronale est un phénomène normal au cours du développement.
2. Les cellules souches adultes dans le cerveau
Chez l’animal, on a remarqué qu’il existait des phénomènes de différenciation de certaines cellules souches
en neurones.
Chez les primates, dont l’homme, on considère que ces phénomènes sont restreints à des zones très limitées
du cerveau (hippocampe, bulbe olfactif, épithélium olfactif et zone sous-épendymaire) et sont
d’importances fonctionnelles limitées. Mais ça a tout de même une importance pour les chercheurs dans le
cadre d’une utilisation des cellules souches à une fin thérapeutique.
Les cellules souches à l’origine de ces neurones sont présentes en nombre très limité au sein de niches de
cellules gliales (les cellules épendymaires) et des neuroblastes.
La connaissance des mécanismes de production de ces neurones, leurs modalités de contrôle constituent des
enjeux importants pour comprendre et maîtriser la production artificielle de neurones à visée thérapeutique.
Il existe certaines zones dans lesquelles les neurones sont capables de se reproduire. On retrouve sur
l’image ci-après des cellules souches présentes sous les cellules épendymaires, et chez l’embryon ce sont

vraiment des zones de multiplication pour qu’après ces neurones aillent en périphérie. On arrive à les
mettre en évidence par des techniques d’immunohistochimie.
3. Production des neurones à usage thérapeutique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%