29/04/16 LEBAS Floriane L3 CR : MAROZAVA Eugénie

!"#$%&'("&
)*+,
-"
./"#0%0#1%%#2%#34
–56 -"#'"##"
– !"56 -"#'"(#&"
–5-"#'"(#&"
"%"'"%-#'"#' "'&73'"#%-##"4
-#38&&.%-#''.')8.#()9#.')#
&%-0:;8':8.#(:<9#"'":#<;4
,! % %#'&'-#7"'#'""&7"'"##"'"(#&"4

='"""#-''(&("- 4:'"##""' -"#8"2#"
(&#'7#>"#''#?&74)""&8')"##$9("&7;
%9(">";4
('.')6,,#4
– 6,,8 '&' ! ()* # +, - # ! ,
%#4 !"#$## %&"#
– 8 "# .# 9-"#(# # -" #(# #%8 (& -"#(# -"
%-##;4
"'."&7#8!-"'3## '%"&'"
##4
(%'2"(&#"'' -"##"%-#'"'
.')4
&7#'#
–6,,8.%-#'"#"- ?%%
–8- "#"-&#>-7"3(&- '%&"-%$-#'.')4
&7#&7
–6,,8' "#"- ?%%#.')"#>2'9'>>"";
–8- "#"-&#>-7"3(&- '%&" #(# 9.##&7"
' -"-$".##'#;4
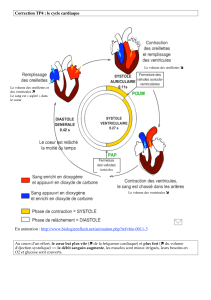
##&/&#$ 0&1 2&' &1(3

"(#&"".&#(##@"'%$" 3#'%1%%$4''(
)*+
–,-./0/1234256/72849:/95;/<=82>7/<2/:9/?69>3@2/A953@2/B:2/72845C/>D274/897/46E7/1F:4=G
–,-H/0/<=8F:96I794IF>/12>46I35:2/A953@2/B<2/@954/2>/?97/24/<2/<6FI42/J/A953@2G
–,-K/0/19/6212>I6/8:57/2>/8F74=6I256
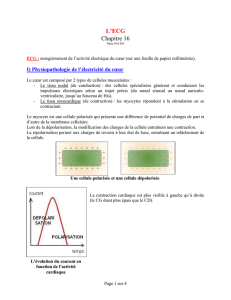
LMN*O#N#P
&7(#&&7 ,!3## -"%-##'2>" "3(#-#&-
(&#'&>"( 1 "4
Q:/R/9/5>/I><I32/3=:E?62/S/:DI><I32/<2/TFUF:FV/BC27562/<2/:D9C8:I45<2/<27/WXTY/39:35:=/2>/CCY/F>/19/862><62/:9
8964I2/>=A94I12/<5/WXT/:9/8:57/1F:4=2/2>/Z./F5/ZH/[5DF>/19/9<<I4IF>>26/J/:9/8964I2/:9/8:57/1F:4=2/2>/8F7I4I\/2>
]^]_`$^##]aPLMN*)*
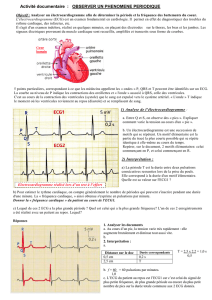
N#b##c#P

&7(#&'# '$$/&1/$$&#&4
*%%#8>"( #(# #-"#(# -"#(# -""'?4,!
"#"#-"#(# -'-"" #(# #'4
"'."&7'68'$"8>"(-"#(# - '%#':&-"'. &#&# (
("(#&'#93"#((#'/;4"#">''#'"#%46$8
6#'$6/4,!-"'. &#&# 3(("'&##$'(4
A2 3&&'3%""###>-%4
"3."#2 ?%8-'.&4/&83-#("'22 #"
–%'$"'.#%#&# ""='"""#"#&#"- &" 9#""
';2#'-"&%#3 $##%#&# '")8-7"-#
'"#34###%#&# -#' &'"&#""##"-#73""".22#'
(""%#4:'='"" $%"(#&###%#&# 8-' .&4/&
+4#0/-##4-# %#1#"-">'-""&'3"4"?B
'"!%-#C%"''!"- '.22#8-#'&""&444 8&"#-"'"-#7"
("4
,&85%4.&#(# #D#' '='""&&."#-"#26,#4#20"#
'%$>&--"#3&3.'(#4
–& &E(#& .20 "# > %" "# % &'# '" ##" 0
(#&"4,".#'.%'&'&##"##"#"(#&"8('
FGHIJKLMNOPQNRRNOSMLQTMQLNOUVWHSTNWQXOFYQZOZNO[HSOKQO\LWFT]NS^XO_ORGHF`NLSNOZNORWOZaSVKFTMHKFOSHFQSWRNX
3."#-"%'&'*NNNdeN""#
-"%"("4#"'.#00-"#?'""3"'%#">#-"!"#4
,0"#"$"-"">"'>&'.20 
–*'#E(#&
–"&'+"
–&7"'2"&'+"
2&#'" ( # #'"$'8'22 #""-&#" "4

' &#' "
–'' ####/#9-"'.')>3 ;%"#""%#'
&'&# 1#/4#.')#' >#':5)** #9b%%;4
–'$%' #"'")"#&'#"8'.#""#>3 "4
–>#c%#-""2'."-&)-"')>3 4."#-"(8
2##8&."#2(" -.7!-(#4
–>#c )"#>-" ')>3 '%$ - 9"" %# - > '
."-&);4."##@"(&d"#>'&'&#E'"""'='
9"#'"2"&'+"8"#'""">&7";4 &""#.%-##'."#%#
&'34
–')>3 8')&'#8')>3 8')&'##"'"#444
– ' $% ' / 1# /3 !#7% (#& "# !#7%
'. &7--%#4,!>&&%-#'.20 #"##"#"(#&"
'& E'""" ' "$ ' >&8 '" "#&#" (# -' " # "E%1%"
.#%#&# 42!'. &7--%#-1#"# 2&#'"$'>&4"3>&
"##$"7#'"='82!'. &7--%#""#'"=''"2"&'
+"4"3>&"#'"2"&'+"82!'. &7--%#""#'""">&7"4
"3>&"#'"">&7"82!'. &7--%#""#('%!&'4"$
' >& ( ' #% ( ' 2! '. &7--%# -" "# 7# "# 8 -" 2!
'. &7--%#"#7#"# %##-""#-'#"#>4]#f
*N#Ng]c)NO^"h#+
##]c*N#
###)N%^&"h#+#c
N#fc ,! ##/&6$&/&"##">###?
!#7% # " (#&" >### ? !#7% >&- -" #4 // $&/& #
&'7&4
>&7&7(-'%#">237 %E
>&7 # &7 # 7 %E>&7 -"#
&74
A ./.&/ "&&# "- ""%#
' :4 &'&#  ( " 2
&%-$#%#->&7--" -"("2'
-&7 -&7 - %!&' &%%4 ##
&'&#'-&7-&7"#>&--"#
3&'#"""- &" 8'.e. ""%#':4
b
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%