J`aimerais en savoir plus - Policlinique médicale universitaire

Dysthyroïdies
1. Introduction | Pathogenèse
1-5
—Prévalence de l’hyperthyroïdie dans la population nord-américaine :
‒ clinique : 0,5 % ;
‒ subclinique : 0,7 %.
—La prévalence générale augmente avec l’âge (en particulier pour le
goitre nodulaire toxique) et le fait de fumer. La maladie de Basedow
se rencontre particulièrement chez les femmes de 20 à 40 ans.
—Prévalence de l’hypothyroïdie dans la même population :
‒ clinique : 0,3 % ;
‒ subclinique : 4,3 %.
—La prévalence augmente aussi avec l’âge.
2. Définition | Classification
5
—Au Centre Hospitalier Universitaire Vaudois/Policlinique Médi-
cale Universitaire de Lausanne, les valeurs de référence sont les
suivantes :
‒ TSH : 0,2-3,5 mU/l ;
‒ T4 libre : 9-19 pmol/l.
—Ces valeurs sont basées sur des études de répartition dans une
population ambulatoire sans pathologie thyroïdienne. Les don-
nées de la littérature parlent plutôt pour une limite supérieure de
la TSH à 4,0 mU/l.
38
COPYRIGHT

Endocrinologie et métabolisme
38. Dysthyroïdies
Hyperthyroïdie et hyperthyroïdie subclinique
—L’hyperthyroïdie primaire peut être définie comme un excès d’hor-
mones thyroïdiennes (T3 et T4) lié à une production trop impor-
tante, une libération excessive ou une libération d’origine exogène.
Une diminution de la TSH par feedback négatif de la T4 est présente.
—L’hyperthyroïdie secondaire d’origine hypophysaire est excep-
tionnelle, caractérisée par une TSH normale ou légèrement aug-
mentée face à des valeurs augmentées de T3 et T4 (sécrétion
inappropriée de TSH par un adénome hypophysaire).
—L’hyperthyroïdie subclinique est caractérisée par une diminution
de la TSH et des valeurs normales de T3 et T4, parfois à la limite
supérieure de la norme.
N.B. En cas de maladie aiguë, de dénutrition ou suite à l’adminis-
tration de certains médicaments (corticostéroïdes), les valeurs des
hormones thyroïdiennes peuvent être altérées. La TSH peut être
abaissée, faisant croire à tort à une hyperthyroïdie. Les valeurs de
T3 et T4 peuvent être normales-basses (low T3 syndrome).
Hypothyroïdie et hypothyroïdie subclinique
6
—L’hypothyroïdie primaire correspond à une diminution du taux
de T4 et se traduit par une élévation de la TSH par diminution
du feedback négatif de la T4 sur l’hypophyse. Habituellement, la
TSH est supérieure à 10 mU/l.
—L’hypothyroïdie secondaire ou tertiaire isolée avec diminution de
la TSH, la T3 et la T4 est très rare. Elle ne se rencontre pratique-
ment que dans les pathologies hypophysaires (p. ex. adénome).
L’hypothyroïdie subclinique est caractérisée par une augmentation
modérée de la TSH et une T4 libre dans la norme. Le risque de pro-
gression vers une hypothyroïdie franche est associé à la présence
d’AC anti-TPO (anticorps anti-thyroperoxidase). Dans une étude
menée sur des femmes avec hypothyroïdie subclinique, le risque
de développer une hypothyroïdie franche à dix ans était de 23 %
en l’absence d’AC anti-TPO et de 58 % lors d’AC anti-TPO positifs.
N.B. Une augmentation modérée et transitoire de la TSH peut se
voir après une exposition à l’iode, par exemple après une injection
de produit de contraste iodé ou une désinfection cutanée prolongée.

3. Drapeaux rouges
Critères d’urgence
Crise thyrotoxique
—Répercussions hémodynamiques :
‒ tachyarythmie
‒ insusance cardiaque décompensée
‒ ischémie myocardique
—Signes neuropsychologiques :
‒ état confusionnel
‒ décompensation maniaque
ÄUne hospitalisation est à envisager.
Hypothyroïdie
—Asthénie importante, ralentissement psychomoteur
—Trouble de l’état de conscience (coma myxœdémateux)
—Facteur de stress aigu : infection sévère, infarctus du myocarde
—Hypothermie
—Répercussions hémodynamiques : hypotension artérielle, brady-
cardie
—Décompensation cardio-pulmonaire, épanchements pleuraux et/
ou péricardiques
ÄUne hospitalisation est à envisager.
N.B. Une insusance surrénalienne associée à une hypothyroïdie,
principalement lors d’une maladie auto-immune, doit être recher-
chée et traitée afin d’éviter une crise addisonnienne lors de la subs-
titution en hormones thyroïdiennes.
Situations à risque
Grossesse
ÄIndication à une consultation spécialisée en urgence en raison
des risques pour la mère et l’enfant en cas d’hyper- ou d’hypo-
thyroïdie non traitée.

Endocrinologie et métabolisme
38. Dysthyroïdies
4. Diagnostic
—Le dépistage systématique d’un trouble thyroïdien n’est pas
recommandé en raison de l’absence de données probantes sur les
bénéfices cliniques individuels.
—Le dépistage se justifie cependant en début de grossesse chez les
femmes à risque :
‒ antécédents personnels ou familiaux de dysthyroïdie ;
‒ maladie auto-immune, dont le diabète de type 1 ;
‒ status après radiothérapie cervicale ;
‒ fausses couches à répétition (association avec anticorps anti-
TPO) ;
‒ infertilité.
Diagnostic de l’hyperthyroïdie
7-10
La démarche clinique lors d’hyperthyroïdie est résumée à la
Figure1. Les diagnostics étiologiques suivants doivent être évoqués :
—la maladie de Basedow, qui est due à la stimulation du récepteur
de la TSH par des anticorps, entraînant une augmentation de la
synthèse et sécrétion de T3 et T4. Un agrandissement dius et
indolore de la thyroïde est souvent présent. Une orbitopathie est
présente chez 30 % des patients, se manifestant par une exoph-
talmie avec irritation et congestion, risque de lagophtalmie ainsi
que parfois un déficit visuel par compression du nerf optique et
un trouble oculomoteur.
—l’adénome toxique et le goitre multinodulaire toxique, qui sécrètent
de façon autonome des hormones thyroïdiennes. L’autonomie
(unifocale ou multifocale) évolue au fil des années vers une
hyperthyroïdie, favorisée par l’apport éventuel d’iode exogène.
Un nodule ou un goitre doivent être recherchés à la palpation.
Parfois la thyroïde n’est pas palpable. Le diagnostic nécessite un
ultrason et une scintigraphie.
N.B. Un nodule ou un goitre peuvent être mis en évidence au status,
sans perturbation de la fonction thyroïdienne. Ils justifient en
général un examen par le spécialiste, en raison du risque de cancer
thyroïdien (ponction du nodule si > 1 cm, voire > 1,5 cm, selon les
caractéristiques ultrasonographiques).

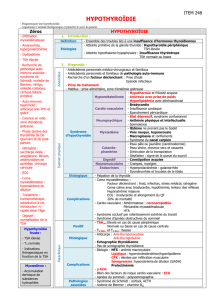
Suspicion d’hyperthyroïdie
Grossesse,
drapeaux rouges
oui
oui
Dosage
AC anti-récépt.
TSH
non
non
Avis
endocrinologue
Dosage
T4 libre
normaleélevée
Clinique
de Basedow
Dosage T3
Hyperthyroïdie
subclinique
Age >60 ans
ATCD cardiopathie
TSH <0,1 mU/L
normale
élevée
Maladie
de Basedow
* Augmentation du risque de FA (surtout si TSH ,0,1 mU/L),
possible augmentation de la mortalité chez les patients avec antécédents
de cardiopathie, possible augmentation du risque d’ostéoporose
chez les femmes ménopausées.
Avis endocrinologue:
recherche de
goitre, de nodule
Suivi clinique
1×/6 mois
positifs
négatifs
non
oui*
—la thyroïdite subaiguë lymphocytaire, une maladie auto-immune
souvent rencontrée dans le post-partum (5-12 % selon les pays).
L’infiltrat entraîne une destruction du parenchyme avec libéra-
tion d’hormones thyroïdiennes. Une brève période d’hyperthy-
roïdie peut être suivie d’une hypothyroïdie rarement persistante.
Le plus souvent, le retour à une fonction thyroïdienne normale est
observé en 6 à 12 mois.
Figure 1. Stratégie clinique de l’hyperthyroïdie
11-14
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%