Insuffisance cardiaque en 2007

Insuffisance cardiaque
en 2007
Dr Y Moreau

L insuffisance cardiaque (IC) peut se définir comme étant
l incapacité du cœur à assurer dans des conditions
normales, le débit sanguin nécessaire aux besoins
métaboliques et fonctionnels des différents organes.
Ce n est plus seulement une maladie de la pompe
cardiaque mais avant tout une maladie neuro-hormonale.

EPIDEMIOLOGIE
La prévalence de l IC augmente avec l âge . Selon l étude
de Framingham :
- 0,8 % entre 50 et 60 ans
- 4,9 % entre 70 et 80 ans
- 9,1 % entre 80 et 90 ans .
La maladie coronaire représente 50 % des causes, les
autres étant les myocardiopathies, valvulopathies, HTA et
diabète.
60 % sont dues à des dysfonctions systoliques et 40 % à
des dysfonctions diastoliques.

Son pronostic a beaucoup changé ces 20 dernières années
mais l IC reste une maladie grave.
Pour l IC systolique, la mortalité à un an est
- 5 % si moins de 65 ans et classe I
- 25 à 30 % si moins de 65 ans et classe IV
- plus de 50 % si plus de 70 ans et classe IV.
En moyenne, la mortalité de l IC est 2 à 3 fois plus
importante que celle d un sujet de même âge indemne.
1 patient sur 2 ou 3 décède de mort subite.
La mort subite rend compte de 64 % des décès en classe II
et seulement 33 % en classe IV
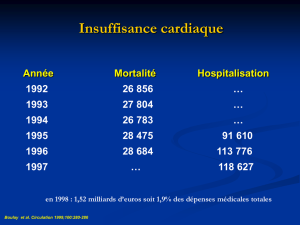
L IC consomme 2 à 3 % du budget de la Sécurité Sociale.

Améliorations diagnostiques.
1- Le BNP
c est un peptide sécrété par les myocites du VG étirés en
réponse à une surcharge de pression ou volume.
- < 100 pg / ml : pas d IC
- > 300 pg / ml ( 450 si âgé) :IC probable
Il a aussi une valeur pronostic en période de stabilité.
2- l écho-doppler cardiaque
Détermine des facteurs de gravité ( FE< 30 %, VG dilaté >
30mm / m², TDE < 150 ms, PAPS > 50 mm Hg.)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%