Manuel de pratique sensible à l`intention des

Leçons tirées des personnes qui
ont été victimes de violence
sexuelle durant l'enfance.
Manuel de pratique
sensible à l’intention des
professionnels de la santé :

Manuel de pratique sensible à l’intention des professionnels de la santé – Leçons tirées des
personnes qui ont été victimes de violence sexuelle durant l’enfance, recherche et rédaction par
Candice L. Schachter, Carol A. Stalker, Eli Teram, Gerri C. Lasiuk et Alanna Danilkewich.
This publication is also available in English under the title: Handbook on Sensitive Practice for Health Care
Practitioners: Lessons from Adult Survivors of Childhood Sexual Abuse.
Les opinions exprimées dans ce document sont celles des auteurs et ne refl ètent pas forcément le point
de vue de l’Agence de la santé publique du Canada.
Il est interdit de reproduire ce document à des fi ns commerciales, mais sa reproduction à d’autres fi ns est
encouragée, à condition que la source soit citée.
Notice bibliographique conseillée :
Schachter, C.L., C.A. Stalker, E. Teram, G.C. Lasiuk, et A. Danilkewich. Manuel de pratique sensible
à l’intention des professionnels de la santé – Leçons tirées des personnes qui ont été victimes de
violence sexuelle durant l’enfance, Ottawa, Agence de la santé publique du Canada, 2009.
Cette publication est offerte, sur demande, sur support de substitution.
Pour de plus amples renseignements sur les questions de violence familiale,
prière de communiquer avec :
Le Centre national d’information sur la violence dans la famille
Unité de la prévention de la violence familiale
Agence de la santé publique du Canada
200, promenade Églantine
Immeuble Jeanne-Mance, 1909D, pré Tunney
Ottawa (Ontario) K1A 0K9
Téléphone : 1-800-267-1291 ou (613) 957-2938
Télécopieur : (613) 941-8930
Téléimprimeur : 1-800-561-5643 ou (613) 952-6396
Site Web : www.phac-aspc.gc.ca/nc-cn
Adresse électronique : [email protected].ca
© 2009 Candice L. Schachter, Carol A. Stalker, Eli Teram, Gerri C. Lasiuk, Alanna Danilkewich
Catalogue: HP20-11/2009F HP20-11/2009F-PDF
ISBN 978-0-662-08855-4 978-0-662-08856-1

Recherche et rédaction par . . .
Candice L. Schachter, D.P.T., Ph.D.
Professeure auxiliaire, École de physiothérapie
University of Saskatchewan, Saskatoon (Saskatchewan)
Carol A. Stalker, Ph.D., trav. soc. aut.
Professeure, Faculté de travail social
Wilfrid Laurier University, Waterloo (Ontario)
Eli Teram, Ph.D.
Professeur, Faculté de travail social
Wilfrid Laurier University, Waterloo (Ontario)
Gerri C. Lasiuk, inf. aut., Ph.D.
Professeure adjointe, Faculté des sciences infi rmières
University of Alberta, Edmonton (Alberta)
Alanna Danilkewich, M.D., F.C.F.P.
Professeure agrégée, Faculté de médecine
University of Saskatchewan, Saskatoon (Saskatchewan)
Leçons tirées des personnes qui
ont été victimes de violence
sexuelle durant l'enfance.
Manuel de pratique
sensible à l’intention des
professionnels de la santé :

Remerciements .................................................................................................................... vii
Épigraphe............................................................................................................................. ix
1 Le manuel de pratique : un outil de pratique clinique .................................................... 1
1.1 Destinataires et orientations ............................................................................. 1
1.2 Un enjeu pour l’ensemble des praticiens et praticiennes de la santé ................ 1
1.3 Structure ............................................................................................................ 2
1.4 Usage recommandé du manuel de pratique ..................................................... 3
1.5 Terminologie ..................................................................................................... 4
1.6 Limites ............................................................................................................... 5
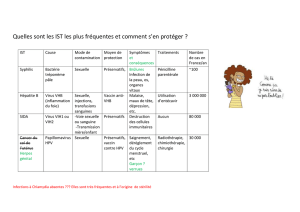
2 La violence sexuelle pendant l’enfance : quelques renseignements généraux ................ 7
2.1 Défi nitions ......................................................................................................... 7
2.2 Personnes ayant survécu à une agression sexuelle pendant l’enfance .............. 7
2.3 Auteurs ou auteures de violences sexuelles à l’endroit d’enfants ...................... 8
2.4 Dynamique de la violence sexuelle à l’endroit d’enfants .................................. 9
2.5 Effets sur la santé de la violence sexuelle à l’endroit d’enfants ......................... 9
3 L’expérience des personnes ayant survécu à une agression sexuelle pendant
l’enfance : élément d’une rencontre de santé ................................................................. 12
3.1 Socialisation des sexes : expériences vécues par les femmes ............................. 12
3.2 Socialisation des sexes : expériences vécues par les hommes ............................ 13
3.3 Croyances sociales à propos du cycle de la violence .......................................... 15
3.4 Transfert et contre-transfert .............................................................................. 15
3.5 Comportements et sentiments précis qui se manifestent lors de
rencontres de santé ........................................................................................... 17
3.6 Questions relatives à la sexualité et à l’orientation sexuelle .............................. 20
4 Principes pour la pratique sensible .................................................................................. 22
4.1 Une considération essentielle : promouvoir un sentiment de
sécurité pour la personne .................................................................................. 22
4.2 Les neuf principes pour la pratique sensible ..................................................... 23
4.3 Le recours aux principes pour éviter de réitérer les traumatismes .................... 30
4.4 Questions pour stimuler la réfl exion ................................................................. 31
Table des matières

v
Table des matières
5 Lignes directrices pour la pratique sensible : cadre dans lequel se
déroulent les rencontres .................................................................................................. 32
5.1 Personnel administratif et assistants ou assistantes .......................................... 32
5.2 Attente et salles d’attente .................................................................................. 32
5.3 Protection de la vie privée ................................................................................. 33
5.4 Autres questions liées au milieu physique ........................................................ 33
5.5 Préparatifs visant les patients et patientes ........................................................ 34
5.6 Présence d’accompagnateurs et d’accompagnatrices ou de
personnes exerçant la fonction de « chaperon » ................................................ 35
5.7 Collaboration avec des personnes ayant survécu à une agression
sexuelle et provenant de divers groupes culturels ............................................. 36
5.8 Prestation concertée de services ........................................................................ 37
5.9 Entretien personnel des praticiens et praticiennes ............................................ 38
5.10 Ressources communautaires à l’intention des personnes ayant
survécu à une agression sexuelle et des praticiens et praticiennes
de la santé ......................................................................................................... 39
6 Lignes directrices pour la pratique sensible : rencontres avec les patients ou patientes.. 41
6.1 Présentations et négociation des rôles .............................................................. 41
6.2 Vêtements ......................................................................................................... 41
6.3 Demandes de renseignements spécifi ques à la tâche ........................................ 42
6.4 Suggestions générales visant les examens ......................................................... 45
6.5 La question du temps ........................................................................................ 47
6.6 Consentement éclairé ........................................................................................ 48
6.7 Le toucher ......................................................................................................... 50
6.8 Examens et formalités visant le pelvis, le sein, les organes génitaux
ou le rectum ...................................................................................................... 51
6.9 Position du corps et proximité........................................................................... 53
6.10 Grossesse, travail, accouchement et post-partum .............................................. 53
6.11 Santé bucco-dentaire et soins du visage ............................................................ 55
6.12 Soins dispensés dans le système correctionnel .................................................. 58
6.13 Fin de l’examen physique .................................................................................. 59
6.14 Questions pour stimuler la réfl exion ................................................................. 59
7 Lignes directrices pour la pratique sensible : problèmes lors de rencontres .................... 60
7.1 Douleur ............................................................................................................. 60
7.2 Séparation du corps ........................................................................................... 61
7.3 Non-respect des traitements.............................................................................. 62
7.4 Annulation de rendez-vous ................................................................................ 63
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
1
/
142
100%