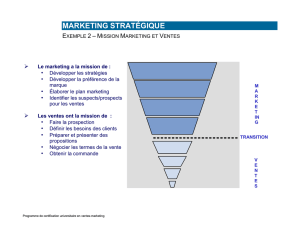
Qu`est ce que la tuberculose bovine

Ministère de l’agriculture de l’Agroalimentaire et de la Forêt
Direction générale de l’alimentation
29/06/2012
Questions - Réponses sur la tuberculose bovine
Qu’est ce que la tuberculose bovine ?
La tuberculose est une maladie contagieuse due à des bactéries qui sont plus ou moins adaptées à
certaines espèces. Il existe une souche bovine (Mycobacterium bovis), responsable de la tuberculose
bovine, qui peut être transmise à l’homme dans certaines conditions mais qui touche principalement
les bovins.
En France, plus de 99% des cas de tuberculose chez les humains sont dûs à la souche humaine de la
maladie (Mycobacterium tuberculosis).
Cette maladie est-elle présente en France ?
Depuis quelques années, les autorités sanitaires font face à une augmentation progressive du nombre
de cas qui est passé d’une cinquantaine à une centaine par an avec une concentration des cas dans
certaines zones localisées en Côte d’Or, en Dordogne, en Camargue et dans le Sud-Ouest. La
maladie s’est également développée chez certaines espèces d’animaux sauvages (sangliers, cerfs et
blaireaux), ce qui rend son éradication plus complexe.
Comment la maladie se transmet-elle aux animaux?
•Par inhalation de gouttelettes émises lors de la toux ou d'aérosols contaminés (lorsque les
bovins se reniflent de muffle à muffle par exemple).
•Par ingestion, inhalation ou léchage de matières contaminées : lait, eau d'abreuvement,
fourrage, pierres à lécher, etc.
•Certaines sécrétions comme le sperme ou l’urine peuvent également être contaminantes.
Comme la maladie évolue lentement, pendant des mois, voire des années, avant qu’elle ne tue un
animal atteint, celui-ci peut la transmettre à de nombreux autres animaux de l’élevage avant de
commencer à présenter des signes cliniques.
Comment les hommes se contaminent-ils ?
Les hommes, qui semblent moins sensibles que les bovins à cette souche de la bactérie, se
contaminent principalement par ingestion de produits contaminés (lait, viande mal cuite) dans les pays
où la prévalence de la maladie est importante ce qui n’est plus le cas de la France. La grande majorité
des cas humains détectés ces dernières années sont dus à la contamination à l’étranger par des
souches exotiques qui sévissent dans des pays où la maladie est mal contrôlée.
L’inhalation d’aérosols provenant de carcasses présentant des lésions importantes ou les coupures
avec des instruments tranchants ayant servi à l’inspection de carcasses présentant des lésions
importantes peut constituer une voie de contamination pour les personnels d’abattoirs et les
chasseurs pratiquant l’éviscération des carcasses infectées.
Quels sont les symptômes de la maladie chez l’animal ?
Les animaux infectés ne présentent pas, le plus souvent, de signes ou de symptômes
caractéristiques ; leur état général peut être altéré (maigreur, baisse de production) de façon plus ou
moins prononcée. Ce n’est qu’après leur mort (ou leur abattage) que peuvent être identifiées à
l’autopsie (ou au cours de l’inspection sanitaire) les lésions, de type abcès, évocatrices « signant »
l’action de Mycobacterium bovis.
Comment la maladie est-elle diagnostiquée ?

La méthode standard de détection de la tuberculose bovine, du vivant de l’animal est, comme chez
l’homme, le test cutané à la tuberculine, qui consiste à injecter par voie intradermique (tests
d’intradermotuberculination simple, IDS, ou d’intradermotuberculination comparative IDC)une petite
quantité d’allergène (extraits de mycobactéries) et à mesurer la réaction immunitaire éventuelle qui
révèle une sensibilisation antérieure à une mycobactérie. Ce diagnostic est peu spécifique (une
réaction positive n’est pas toujours due à la maladie) et il doit être complété par d’autre méthodes.
Récemment un test basé sur la mesure d’un peptide, l’interféron gamma, a été mis au point. Ce test
mesure in vitro le même phénomène que celui mesuré par le test cutané mais il est permet une
détection plus précoce et dans certaines conditions plus spécifique.
Aucun test sérologique n’est actuellement validé.
A la mort de l’animal, l’inspection de la carcasse, qui est systématique à l’abattoir, permet de détecter
la présence de lésions suspectes qui font l’objet d’examens complémentaires notamment la culture et
la PCR.
Le diagnostic définitif repose sur la culture de la bactérie en laboratoire, technique qui nécessite au
moins trois mois pour obtenir une réponse négative, la culture de Mycobacterium bovis étant
particulièrement lente, dans certains cas un diagnostic par analyse PCR permet de réduire le délai
d’obtention des résultats à environ une semaine.
Quelles précautions doivent-être prises pour éviter la transmission à l’homme ?
•A partir d’animaux
En règle générale, pour les personnes amenées à entrer en contact avec des animaux suspects
(issus de cheptels infectés ou des animaux sauvages présentant des abcès suspects), les règles
d’hygiène générales suivantes doivent être respectées :
- Se laver les mains (eau potable et savon) systématiquement :
oAprès contact avec les animaux, les déchets ou les déjections animales.
oAvant les repas, les pauses, en fin de journée de travail.
- En cas de plaie : laver, savonner, puis rincer. Désinfecter et recouvrir d'un pansement imperméable,
en cas de signe de surinfection, consulter un médecin.
•A partir des aliments
Le risque de transmission au consommateur est tout d’abord maîtrisé par les mesures de sécurité
sanitaires des aliments mises en œuvre sous le contrôle de l’Etat :
- pour la viande, il s’agit de l’inspection systématique de salubrité des carcasses des espèces
sensibles mises sur le marché et qui permet de détecter les lésions et d’écarter la viande qui
présente un risque pour la santé publique,
- pour le lait, dont l’Anses a évalué en 2010 que le risque pour la santé publique en France était
négligeable, grâce au contrôle périodique des élevages livrant directement du lait cru pour la
consommation humaine et au traitement thermique du lait (pasteurisation) dans les troupeaux
Suspects.
- Pour les venaisons de gros gibier, un examen initial est rendu obligatoire pour toute carcasse qui
n’est pas consommée dans le cadre familial.
Lors de déplacements dans des pays où la maladie est mal ou peu contrôlée, les mesures suivantes
permettent de réduire les risques de contamination :
-Ne consommer que des produits au lait pasteurisé.
-Ne consommer que de la viande cuite à cœur à une température suffisante pour tuer les
bactéries (la bactérie est sensible à la chaleur humide à 121°)
Quelles sont les mesures de surveillance et de lutte existantes ?

Les mesures de surveillance et de lutte mises en œuvre sont le dépistage précoce au moyen d’un test
cutané sur les animaux du troupeau, selon des rythmes définis suivant le risque, et l’inspection
systématique des carcasses dans les abattoirs.
Les troupeaux suspects font l’objet de mesures de blocage parfois longues compte tenu des difficultés
techniques pour établir un diagnostic. L’assainissement des troupeaux infectés se fait par abattage
total ou partiel des animaux du troupeau infecté, qui doit être suivi d’un nettoyage-désinfection des
locaux.
Des mesures de surveillance de la faune sauvage sont également en place au plan national dans le
cadre du réseau de surveillance Sylvatub.
La présence de la maladie sur le territoire doit être déclarée à l’Organisation mondiale de la santé
animale (OIE) mais les cas n’ont pas à faire l’objet de déclaration systématique.
La vaccination est pratiquée en médecine humaine mais elle est interdite en France et dans le reste
de l’Union européenne chez les bovins : les vaccins à usage vétérinaire existants sont d’une efficacité
variable et ils entravent le diagnostic de la maladie et donc son éradication. Un certain nombre de
nouveaux vaccins candidats sont en cours d’essai, notamment pour la faune sauvage.
Le traitement des animaux par antibiotique est également interdit en France et dans le reste de l’Union
européenne pour des raisons de santé publique, car le traitement étant très long, il induirait des
risques de présence de résidus d’antibiotiques dans les produits animaux et des risques de sélection
de souches résistantes aux antibiotiques.
La DGAL a mis en place en novembre 2010 un plan d’action national afin de renforcer le dispositif de
surveillance. Ce plan prévoit notamment des actions de sensibilisation et de formation des éleveurs
dans certaines régions et l’intensification des mesures de surveillance et de lutte.
Un nouveau plan pluriannuel est mis en vigueur depuis mai 2012. Cette nouvelle version renforce
particulièrement les aspects concernant la faune sauvage, l’harmonisation des mesures de lutte sur le
territoire et le pilotage rapproché du plan.
1
/
3
100%