Demande d`un examen radiologique et radiobiologie

Kevin CHEVALIER 1
DEMANDE DES EXAMENS RADIOLOGIQUES ET
RADIOBIOLOGIE
I. Rappel
Un examen radiologique repose sur :
Justification : Il doit présenter une indication et une clinique.
Optimisation. C'est-à-dire qu'on va le réaliser dans les meilleures conditions possibles
Limitation. On va limiter les effets néfastes de l'imagerie (rayonnements, …)
Responsabilité entre le demandeur et l'effecteur.
L'information (consentement éclairé)
Le rapport bénéfice – risque
II. La demande d'examen
A. Questions à se poser avant de prescrire
Avant de prescrire un examen, il est important de se poser quelques questions telles que :
Ai-je besoin de l'examen ? Maintenant ?
L'examen a-t-il déjà été réalisé ?
Ai-je expliqué le problème sur la demande ?
Ai-je expliqué ce que j'attends de l'examen sur la demande ?
Ai-je demandé le bon examen ?
Le but est d'éviter la répétition du même examen ainsi que l'exposition des enfants, des femmes
jeunes mais aussi des patients atteints de pathologies chroniques qui nécessitent beaucoup de ces
examens.
B. Qu'est ce qu'une demande d'examen ?
La demande d'examen est une question a un collègue qui doit être bien posée, expliquée,
argumentée (clinique +++). Il faut indiquer le but du dit examen et ce que l'on recherche.
La demande doit être signée (ou au moins le nom du demandeur). De plus la prescription doit être
écrite et justifiée.
Il faut que les risques soient acceptés par le malade avant d'effectuer une quelconque demande
d'examen.
La réalisation de cet examen doit pouvoir permettre de poser un diagnostique et/ou de modifier un
traitement

Kevin CHEVALIER 2
C. Balance bénéfice / risque
Pour qu'un examen soit réalisé, il faut que le bénéfice apporté par celui-ci soit supérieur aux risques
encourus.
Ainsi, on choisira toujours :
L'examen le moins irradiant
L'examen le moins agressif
Mais l'examen le plus adapté et contributif.
En cas de désaccord entre le prescripteur et le réalisateur c'est ce dernier qui a le dernier mot.
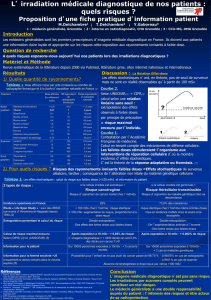
D. Type d'imagerie
Radiographie standard
conventionnelle
Echographie
Scanner
IRM
Angiographie
(Imagerie
interventionnelle)
Disponibilité
Grande
Grande
Grande (mais
insuffisante)
Faible
Limitée à cause du
coût du matériel et
de la formation
Irradiation
Faible (sauf pelvis et
enfants)
Nulle
Importante
Nulle
Importante mais sur
peu de patients
Intérêt(s)
Os
Poumons
Etude des
parties molles
Poumons
Urgences
Vaisseaux
Os
Parties molles
Imagerie
fonctionnelle
Intérêt majeur
(curatif+++)
Limite(s)
Contraste limité
Fréquence
de la sonde
Interface
air/os
Enfants
Le contraste
Mauvaise
définition
spatiale
Claustrophobie
Abord de la
pathologie
Contre-
indication(s)
Aucune (± femme
enceinte)
Aucune
Femmes
enceintes
Pacemaker
Clips
chirurgicaux <1
mois et >10 ans
Corps étranger
métallique
orbitaire
Certaines
prothèses
cochléaires
Obésité majeure
Absence
d'indications

Kevin CHEVALIER 3
II. Radioprotection
La radioprotection est un ensemble de mesures destinées à assurer la protection sanitaire de la
population et des travailleurs.
A. Principes de base
1. Justification
C'est l'évaluation du rapport bénéfice / risque qui doit être faite avant chaque prescription et
réalisation d'examen.
Pour ceci, il existe un guide des bonnes pratiques.
2. Optimisation
C'est le PRINCIPE A.L.A.R.A (As Low As Reasonably Achievable): Dose aussi basse que
raisonnablement possible
C'est-à-dire qu'on veut obtenir l'information diagnostique recherchée au moyen de la dose la plus
faible possible.
3. Limitation
Cela consiste en une limitation de l'exposition.
NE CONCERNE PAS LES PATIENTS
DOSE EFFICACE
DOSE EQUIVALENTE
PUBLIC
1 mSv / an
PERSONNEL
< 20 mSv / an
Peaux, extrémités
< 500 mSv /
an
Cristallin
< 150 mSv /
an
GROSSESSE
< 1 mSv de la déclaration à l'accouchement
(9 mois)
Les réflexes de la radioprotection sont pour les professionnels :
Le temps : Moins de temps on passe au contact de la source, moins on y est exposé.
La distance : Si on augmente la distance la dose est inversement proportionnelle au carré de
la distance
Des écrans (plomb ++)

Kevin CHEVALIER 4
B. Les rayonnements ionisants
Ce sont des rayonnements suffisamment énergétiques pour ioniser la matière.
Il existe des rayonnements directement ionisants car ils sont chargés électriquement et vont ioniser
leur parcours (rayonnements β et α)
Il existe des rayonnements indirectement ionisant dits corpusculaires (Neutrons, Rayons X et γ)
C. Modes d'exposition
D. Les différents types de doses
1. La dose absorbée
Elle représente l'énergie déposée par unité de masse dans les tissus.
C'est une grandeur physique mesurable dont l'unité est le Gray (Gy).
On la note D.
2. La dose équivalente
Elle concerne l'exposition d'un organe ou d'un tissu particulier.
La grandeur calculée est le Sievert (Sv). Elle est notée Ht.
Ht = D x Wr

Kevin CHEVALIER 5
Avec Wr : Facteur de pondération du rayonnement
TYPE DE
RAYONNEMENT
VALEUR DE
Wr
X, γ et β
1
Neutrons
10
α
20
Ainsi, l'effet biologique varie en fonction de la nature du rayonnement.
Remarque : Pour les rayons X : Ht (mSv) = D (mGy)
3. La dose efficace
Elle traduit une exposition locale en termes d'exposition globale équivalente au corps entier
La grandeur calculée est, elle aussi en unité Sievert (Sv) et est notée E.
E = Σ (Ht x Wt)
Avec Wt : facteur de pondération tissulaire (radiosensibilité de l'organe)
C'est une dose fictive qui administrée au corps entier, induirait le même risque que l'ensemble des
doses reçues par les différents organes.
C'est donc un indicateur de risque qui permet de comparer des expositions. C'est donc un très bon
outil de communication.
E. Influence de l'âge et du sexe
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%

![(NUCLEAIRE SANTE2 [Lecture seule] [Mode de compatibilité])](http://s1.studylibfr.com/store/data/004419939_1-c17aa940c4162ca554765fbd9a370e7e-300x300.png)