thêse mëdecine rëdigëe

1
UNIVERSITE TOULOUSE III – Paul SABATIER –
FACULTES DE MEDECINE
ANNEE 2005 2005 TOU3-1534
THESE
POUR LE DOCTORAT D’ETAT EN MEDECINE
MEDECINE SPECIALISEE CLINIQUE
présentée et soutenue publiquement
le 13 Octobre 2005
par
Jean-Michel LAFFOSSE
Interne des Hôpitaux
Etude prospective et comparative de la voie postérieure
minimale versus voie postérieure standard dans les
arthroplasties totales de hanche
Directeur de Thèse : Pr Philippe CHIRON
JURY
M. le Professeur Jean PUGET Président
M. le Professeur Bernard MAZIERES Assesseur
M. le Professeur Philippe CHIRON Assesseur
M. le Professeur Paul BONNEVIALE Assesseur
M. le Professeur Pierre MANSAT Assesseur
M. le Docteur Jean-Louis TRICOIRE Suppléant

2
1. Introduction
L’arthroplastie totale de hanche est devenue en 50 ans une des interventions offrant le plus
de satisfaction en chirurgie orthopédique. Elle est aujourd’hui considérée comme fiable,
reproductible, les patients sont soulagés et présentent d’excellents résultats fonctionnels. Les
techniques de pose et les implants sont quant à eux en constante évolution. Les biomatériaux
progressent, l’instrumentation devient plus pratique et conviviale, la modularité permet une
restauration plus fidèle de l’anatomie du patient. Aussi, de nombreuses voies d’abord de la
hanche ont pu être décrites depuis la fin du XIXème siècle19,68 : voies antérieures, voies
antéro-latérales et voies postéro-externes. La voie postéro-externe est actuellement la plus
utilisée dans le monde : environ 85 à 90 % des arthroplasties totales de hanche s’effectuent
par cette voie. Ces procédures « conventionnelles » nécessitent des incisions entre 15 et 30
cm, en moyenne. Depuis moins d’une dizaine d’années, des chirurgiens89,107 ont essayé de
faire évoluer ces techniques, en partie grâce aux industriels, afin de diminuer l’agression du
geste chirurgical. Cela passe par des voies d’abord moins extensives, respectant plus les
structures anatomiques péri-articulaires. On considère ainsi comme minimales, les voies
d’abord dont l’incision cutanée est inférieure ou égale à 10 cm44,50,82,87,106. On assiste depuis à
un véritable engouement de la part des chirurgiens, mais aussi des patients, de mieux en
mieux informés par le biais des médias. Cet intérêt est multifactoriel1. De nombreux
avantages ont été rattachés à ces techniques qualifiées de mini-invasives : avantage esthétique
d’une cicatrice moins grande, récupération fonctionnelle plus rapide grâce à de moindres
douleurs post-opératoires7 et un geste chirurgical moins hémorragique103,107, durée
d’hospitalisation plus courte…, mais il faut aussi y voir l’intérêt des patients pour les
procédures les plus nouvelles, la compétition entre les chirurgiens et le marketing des
industriels. Plusieurs types de voies d’abord minimales ont été décrits : la voie postérieure
mini-invasive, la voie antérieure pure type « mini-Hueter »55,57,59, la voie antéro-latérale type
« Watson-Jones modifiée »9, les voies latérales directes minimales5,51 et la voie à deux
incisions6. Ces « nouvelles » techniques sont le plus souvent des évolutions ou l’association
de différentes techniques éprouvées. Néanmoins, leur pratique nécessite toujours une certaine
courbe d’apprentissage1,31,81 qui peut être alors associée à l’apparition de complications ou de
difficultés nouvelles pour le chirurgien : durée opératoire allongée, moins bonne visualisation
en per-opératoire avec des risques accrus de complications neuro-vasculaires, implants plus
difficiles à positionner ou avec une fixation plus aléatoire pouvant compromettre le devenir à
long terme de l’arthroplastie8. Déjà, des auteurs31,66,106 se sont faits l’écho des complications
apparues. Il est donc nécessaire d’évaluer ces innovations techniques82.
Il existe actuellement encore peu de publications13,77,106 les évaluant de façon prospective
et comparative. De plus parfois, il s’agit de techniques difficilement comparables entre
elles103. Voilà maintenant plus de 3 ans que nous pratiquons dans notre Service la voie
d’abord postérieure minimale pour la mise en place de prothèse totale de hanche.
Ce travail se propose donc d’évaluer, de manière prospective, les résultats cliniques
précoces d’une série continue de prothèses totales de hanche (PTH) de première
intention réalisées par voie postérieure minimale comparée avec une série continue de
PTH pratiquées par voie postéro-latérale classique.

3
2. Matériel et Méthode
Il s’agit d’une étude prospective, continue et non randomisée.
2.1. Critères d’inclusion et critères d’exclusion
Il s’agissait dans tous les cas de prothèses de première intention. Nous avons
exclu de l’étude les reprises d’arthroplasties de hanche (Fig. 1) quelle que soit leur
cause et les patients où il était nécessaire de pratiquer l’ablation de matériel
d’ostéosynthèse (fracture du col du fémur ostéo-synthésée par vissage, fracture du
cotyle, antécédent d’ostéotomie du fémur…). Nous avons également exclu de cette
étude les troubles architecturaux majeurs tels que la maladie luxante de hanche (Fig.
2) au stade de luxation intermédiaire et haute. Les patients des deux groupes n’ont été
sélectionnés ni en fonction de leur poids, ni en fonction de leur indice de masse
corporelle (IMC).
2.2. Démographie, étiologies et antécédents chirurgicaux
Nous avons pu inclure 116 arthroplasties totales de hanche (110 patients)
consécutives mises en place dans le Service d’Orthopédie et de Traumatologie du
CHU de Rangueil entre Janvier et Décembre 2004 chez 68 hommes et 48 femmes
d’âge moyen 57,3 ans (21-86) à la date de la chirurgie. Nous avons alors pu considérer
deux groupes distincts de 58 patients chacun ; un groupe mini-voie d’abord et un
groupe voie d’abord standard.
Les pathologies ayant fait poser l’indication d’une arthroplastie totale de
hanche sont comparables entre les deux groupes :
- Le groupe « mini-voie » comportait 29 arthroses primitives, 18 ostéonécroses de la
tête fémorale, 2 dysplasies de hanche, 4 arthroses secondaires (1 dysplasie, 1
ostéochondrite, 1 fracture du cotyle et 1 fracture du col du fémur), 2 coxarthroses
Fig. 1: Descellement prothétique bipolaire Fig. 2: Maladie luxante de hanche, antécédent
d’ostéotomie et de butée de hanche

4
destructives rapides, 1 spondylarthrite ankylosante, 1 coxite rhumatoïde et 1
synovite villo-nodulaire.
- Le groupe « voie standard » comportait 32 arthroses primitives, 14 ostéonécroses
de la tête fémorale, 6 arthroses secondaires (3 fractures du cotyle, 1 dysplasie, 1
chondromatose et 1 arthrite), 2 coxarthroses destructives rapides, 2 coxites
rhumatoïdes, 1 dysplasie de hanche et 1 spondylarthrite ankylosante.
Seize patients (28 %) présentaient des antécédents chirurgicaux au niveau de
leur hanche dans le premier groupe (10 forages de hanche, 3 arthroscopies, 1 butée, 1
ostéotomie de varisation et 1 ostéotomie cotyloïdienne de recentrage) et 8 patients (14
%) dans le deuxième groupe (5 forages, 1 butée, 1 arthrolyse et 1 ostéotomie de
valgisation).
2.3. Examen clinique pré-opératoire
Les patients ont été examinés en pré-opératoire la veille de l’intervention. Nous
avons tout d’abord noté l’existence d’une atteinte articulaire associée à celle de la
hanche à opérer selon la classification de Charnley. Puis nous avons demandé au
patient d’évaluer « globalement » l’importance de leur douleur (qui est le maître-
symptôme puisque c’est ce dernier qui amène le plus souvent à consulter) selon une
échelle verbale analogique allant de 0 (pas de douleur) à 10 (la douleur maximale
imaginable). La date de survenue de cette douleur a été notée. Enfin, nous avons
précisé les capacités fonctionnelles pré-opératoires de nos patients grâce au score de
Postel et Merle d’Aubigné (PMA), au score de Harris (HHS), et de l’index de
WOMAC (Western Ontario and McMaster University Osteoarthritis Index).
La classification de Charnley12 permet de prendre en compte dans la restriction
des activités ce qui revient à la hanche ou à l’existence d’un autre handicap en classant
les patients en 3 sous-groupes :
- A : Patient handicapé d’une seule hanche
- B : Patient handicapé par les deux hanches
- C : Autre handicap moteur.
Le score de Postel et Merle d’Aubigné70 est une cotation chiffrée de la hanche
prenant en compte la mobilité, la marche et la stabilité. Chaque item étant coté de 0 à
6, la cotation maximale est égale à 18 pour un sujet normal.
Le score de Harris42 est un score d’évaluation clinique coté sur 100 points qui
privilégie la douleur (44 points) et la fonction (47 points) par rapport à la mobilité (5
points) et l’absence de position vicieuse (4 points). Cent points correspondent donc à
la normalité.
L’index de WOMAC4 est un score subjectif. Il repose sur 24 items répartis en 3
catégories : la douleur (5 items), l’enraidissement (2 items) et les difficultés au cours
de certaines activités de la vie quotidienne (17 items). Chaque item est coté de 0
(aucun) à 4 (extrême). Le score varie donc de 0 (sujet normal) avec un maximum de
96. Le plus souvent, on ramène ce score sous la forme d’un pourcentage76 grâce à la
formule : 100 – ((score / 96)x 100). On obtient donc un score global allant de 0 (très
anormal) à 100 % (pour un sujet normal) permettant ainsi une correspondance et une

5
comparaison plus aisées avec les autres scores fonctionnels. L’index de WOMAC
permet de plus une auto-évaluation par le patient lui-même enlevant ainsi tout biais
pouvant provenir de l’observateur. Des études22 ont démontré l’intérêt de cet index
dans le suivi des patients avant et après une arthroplastie.
En résumé, un sujet « normal » aurait un score de PMA égal à 18, un score de
Harris égal à 100 et un score de Womac égal à 0.
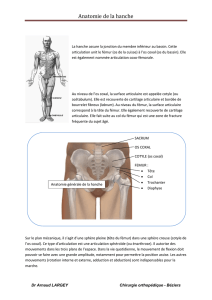
2.4. L’intervention chirurgicale
Nous avons pratiqué une voie d’abord postérieure dans les deux groupes. Il n’a
pas été utilisé d’instrumentation spécifique et le même type d’implant a été mis en
place : au fémur tige Omnicase™ (Société Centerpulse, Zimmer) cimentée ou non
cimentée et tige Linéa™ (Société Tornier) non cimentée ; au cotyle, cotyle Atlas™
(Société Fournitures Hospitalières), Shuster™ (Société Centerpulse, Zimmer) (lors du
choix d’un couple de frottement de type métal-métal), cotyle Tornier™ (Société
Tornier), ou insert en polyéthylène cimenté. En cas de cimentage, il a toujours été
utilisé du ciment de type Palacos® LV-40 avec 1 gr de gentamycine (Société
Schering-Plough Europe, Bruxelles).
2.4.1. Description de la voie d’abord postérieure minimale14
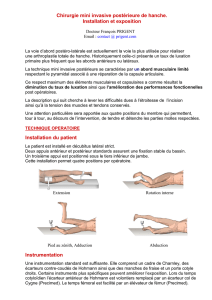
- Installation : Elle est fondamentale. Le patient est installé en décubitus latéral
strict. La position du bassin détermine en partie le bon jugement de l’orientation du
cotyle. Les deux épines iliaques antéro-supérieures doivent être situées sur une ligne
verticale à la table. La table elle-même doit être horizontale par rapport au sol et
perpendiculaire au mur qui lui fait face. C’est en effet non seulement les repères
anatomiques osseux visibles de l’acétabulum, mais également la position du malade
par rapport à la salle qui permettront de bien orienter la cupule prothétique, notamment
son antéversion. La longueur relative des membres inférieurs genoux fléchis sera
également vérifiée. Le patient est fermement maintenu par deux appuis thoraciques
(un antérieur et un postérieur), un appui pubien et un appui sacré. La stabilisation du
malade sur la table est primordiale pour préserver tout au long de l’opération la
position choisie. Par voie postérieure, la luxation de hanche se fait en flexion
adduction rotation interne du membre inférieur. Par conséquent, pour éviter un
déplacement du bassin vers l’avant qui pourrait être néfaste au bon positionnement du
cotyle, il faut positionner l’appui avant bien au contact de l’os du pubis au-dessus de la
jonction pubienne mais en dessous des vaisseaux fémoraux. L’appui postérieur quant à
lui, doit être positionné le plus bas possible au contact des ischions laissant libre la
totalité de la région fessière à opérer. Le confort du malade ne doit pas être négligé. Il
faut vérifier que les appuis n’entrent pas en conflit avec le pédicule fémoral en avant,
que les membres supérieurs soient correctement positionnés pour éviter une
compression nerveuse périphérique ou un étirement du plexus brachial : la main du
membre au contact de la table doit être en supination pour éviter une compression du
nerf cubital au coude ; l’épaule qui supporte le poids du corps doit être soulagée par
des appuis souples ; le membre qui est libre doit être positionné sur une gouttière. Il
faut également diminuer la compression du N. Peroneus Communis entre la tête du
péroné et la table en utilisant des supports souples. Lors de la mise en place des
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
1
/
82
100%