URG Prospectus algorithme antalgie aigue.indd

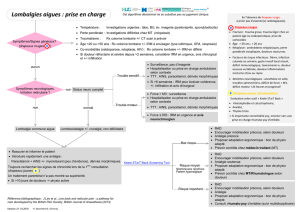
Algorithme « Antalgie aiguë précoce chez l’adulte en urgence »
Adulte avec Douleur Aiguë
Douleur Aiguë
Evaluation: Localisation, Qualité, Intensité
Mesures immédiates: Réassurance, application de froid,
immobilisation, position antalgique...
VAS/EN > 4/10 ACéphalées
sans critères de gravité
VAS/EN < 4/10
Morphine 0,1 mg/kg i.v.
puis titration
jusqu’à dose totale initiale
de 0,15 mg/kg i.v.
et
Paracétamol 1g
ou
AINS
Paracétamol 1g
et/ou
AINS, p. ex.:
- ibuprofène 600 mg
si absence de critère
de gravité
- pas d’opiacés
Voie d’administration
selon la clinique
Paracétamol 1g
et/ou
AINS, p. ex:
- ibuprofène 600 mg ou
- diclofénac 75 mg
voie d’administration
selon la clinique
Douleurs
A
F
D
F
Si traitement inefcace HSi traitement efcace/toléré
Prescription journalière
Voie p.o à privilégier
Efcacité du traitement
évaluée à 15 minutes (VAS/EN)
Réévaluation constante de la douleur:
localisation, qualité, intensité
Réadministration d’antalgique systémique: poursuivre
avec le même médicament
vs modier la stratégie thérapeutique?
Si pas de réponse à l’antalgique systémique: le
diagnostic de présomption est-il toujours le bon?
Actes thérapeutiques/étiologiques
Surveillance paramètres vitaux
Traiter préventivement
la douleur liée aux
actes diagnostiques
et thérapeutiques
La prise en charge de la
douleur et du diagnostic
se font en parallèle B
Douleurs chroniques,
somatoformes, toxicomanes,
refus du patient C
Céphalées avec critères
de gravité D
Vérier les contre-indications
médicamenteuses G
Acide acétylsalicylique
contre-indiqué en
urgence G
Prévenir les effets indésirables
médicamenteux (laxatifs, IPP,
antiémétiques, p. ex.)
Prise en charge
Médecins
Prise en charge
Inrmièr(e)s
H
Service des urgences

Algorithme « Antalgie aiguë précoce chez l’adulte en urgence »
A
Identication et évaluation de la douleur : Rechercher la douleur chez tout patient examiné en
urgence (« Avez-vous mal ? »). Mesurer l’intensité de la douleur avec une échelle identique (verbale,
numérique-EN, visuelle analogique-VAS) durant tout le séjour. Douleur intense : VAS > 40 mm (EN
> 4/10). VAS/EN à moduler selon gravité de la pathologie, attentes et préférences du patient (p.ex.).
B
Antalgie et prise en charge diagnostique : Réalisées en parallèle. Une antalgie devrait être administrée
dans un délai de 15 minutes suivant l’examen du patient. Si les risques dépassent nettement les
bénéces (p.e. hypertension intracrânienne), prise en charge diagnostique et antalgie à déterminer
avec le spécialiste. Dans les douleurs abdominales, il est démontré qu’une antalgie précoce ne modie
pas la sensibilité du status ni le résultat de la prise en charge.
C
Douleurs chroniques (> 3 mois, seuil de la douleur modié), douleurs neuropathiques, ou
somatoformes moins sensibles aux analgésiques standards. Administration de doses plus élevées
souvent nécessaire. Avis spécialisé utile pour réévaluation et introduction d’une co-analgésie.
Toxicomanes : Administration d’une antalgie selon l’algorithme, sans changement des doses de
méthadone (si substitution). Augmenter de façon importante les doses de morphine jusqu’à effet
antalgique. Prévoir rapidement avis spécialisé (anticipation du sevrage). Refus du patient : comprendre
pourquoi, expliquer bénéces d’une antalgie, garder une « porte ouverte ». Si refus dénitif, consigner
dans le dossier.
D
Céphalées avec critère de gravité : La description de « la pire des céphalées », « de céphalée
différente », de céphalée positionnelle ou manœuvre de Valsalva, de céphalée en crescendo sur
quelques jours, de céphalée post-traumatique, en présence d’une anticoagulation ou d’une prise
d’alcool, de èvre, de perte de poids, de troubles des fonctions supérieures doivent, entre autres, faire
suspecter une céphalée à caractère « grave ». L’acide acétylsalicylique ne devrait pas être utilisé aux
urgences (fort potentiel antiaggrégant). Les opiacés n’apportent pas de bénéce dans le traitement des
céphalées et compliquent la prise en charge ultérieure. Administration d’antimigraineux spéciques
indiquée en urgence après discussion avec le neurologue.
E
Morphine : a) Patient insufsant respiratoire : En urgence, une surveillance continue est de mise
et une réversion en cas de problème (naloxone) est toujours possible. Lorsque la fréquence
respiratoire est régulière et > 10/min, administration de morphine possible. Le contrôle des
paramètres vitaux et de l’état de vigilance par l’équipe inrmière est essentiel. b) Hypertension
intracrânienne : Contre-indication sauf si douleur intense avec excellente ventilation. c) Iléus
paralytique : Utilisation d’une antalgie alternative préférable. d) Coliques biliaires, pancréatites,
coliques néphrétiques : L’augmentation de la pression du sphincter d’Oddi ne survient qu’à dose
élevée de morphine et parfois aussi avec péthidine. Les recommandations récentes incitent à
utiliser préférentiellement la morphine (effets indésirables moins délétères que la péthidine).
Coliques biliaires et rénales : En l’absence de contre-indications (Cave : déshydratation, âge
avancé), l’administration de 75 mg de diclofenac i.v. est le traitement recommandé. e) Titration :
En urgence, la voie i.v. est préférée pour la morphine (voie s.c. trop lente et inconstante) :
1) injecter 0,1 mg/kg en i.v. lent - 2) attendre 15 minutes - 3) si nécessaire, ajouter 0,05 mg/kg
par complément de 2mg toutes les 5-10 minutes - 4) La dose totale reçue correspond à la dose à
répéter toutes les 4 heures. f) paracétamol (ou AINS si Ø contre-indication) : Permet de diminuer
la dose totale de morphine (effet additif). g) choix de l’opiacé : La morphine est l’opiacé de choix. Si
contre-indications formelles au paracétamol / AINS, un opiacé de faible puissance peut
éventuellement être envisagé pour les douleurs modérées. Cave : connaître avantages, risques
et doses équianalgésiques des différents opiacés - cf Compendium - (p.e. buprénorphine adéquate
dans l’insufsance rénale, mais effet plafond et réversion par naloxone très difcile). Fentanyl : réservé
aux douleurs « suraiguës » et aux médecins connaissant parfaitement ce produit. Minalgine et
Péthidine : riches d’effets indésirables importants.
F
Voie d’administration : Paracétamol, diclofénac, morphine sont disponibles sous différentes formes
galéniques (notamment suppositoires pour les deux premiers). Hormis la morphine, voie i.v.
exclusivement réservée aux pathologies nécessitant une antalgie rapide (p.ex. coliques néphrétiques)
ou lorsque l’administration p.o. est formellement contre-indiquée (penser aux suppositoires !). Les
produits i.v. sont plus chers et peuvent provoquer des chocs (sultes).
G
Contre-indications et Effets indésirables : Identier les contre-indications (ulcère gastrique, grossesse
p.ex.) et effets indésirables (antiaggrégation plaquettaire p.ex.) des produits utilisés. En cas de
contre-indications, choisir un autre antalgique. Adapter les doses en présence d’insufsance rénale,
hépatique, de déshydratation, de terrain polymorbide (patient âgé), ou de prise concomitante d’autres
médicaments. Les « adaptations » de doses se font sur la base du Compendium.
H
Stratégie antalgique : Si absence d’effet antalgique ou effet mineur, réévaluer le diagnostic présumé et
les choix thérapeutiques. Faire intervenir un spécialiste ?
Tamchès E. et all ; Swiss Medical Weekly 2007; 137 :223-7
Decosterd I. et all ; Annals of Emergency Medicine 2007; 50:462-71
Version 06.2010
Service des urgences
1
/
2
100%