Télécharger ceci

RSCA 6 : Indécision face à une grossesse imprévue
Actuellement en stage de gynécologie-obstétrique, je reçois aux urgences Mme D. 22 ans, pour des
douleurs pelviennes avec un test de grossesse urinaire positif.
J’accueille cette patiente avec un grand sourire, elle rentre dans mon box la mine vraiment déconfite,
peu réceptive à mon accueil. En reprenant l’histoire avec elle, cette patiente sans antécédent
particulier, ayant déjà eu 2 enfants, prenait une pilule contraceptive et ne désirait pas de grossesse.
Elle me raconte avoir eu ses dernières règles normales le 28 avril (nous sommes le 29 juin), et dit ne
pas s’être inquiétée initialement devant son retard de règles car elle prenait la pilule et pensait être
protégée d’une éventuelle grossesse. Finalement devant des douleurs pelviennes et des
vomissements depuis une dizaine de jours, elle a fait un test de grossesse chez elle 2 jours avant de
venir aux urgences, qui s’est révélé positif. Elle vient aujourd’hui aux urgences pour la persistance
des douleurs et surtout probablement parce qu’elle était un peu perdue comme je le vois à sa mine
angoissée, même si en entrant dans le box elle met clairement en avant sa plainte de douleurs. Elle
est aujourd’hui à 8 semaines d’aménorrhée, elle m’explique donc qu’elle ne comprend pas, que ce
n’était pas prévu, etc.
Je ne sais pas trop initialement comment réagir à son comportement, si je dois la rassurer,
commencer à lui expliquer les options possibles, ou d’abord mener mon examen jusqu’à son terme.
Je choisis la deuxième solution : son examen clinique est sans particularité, hormis le fait qu’à la
palpation abdominale, je ressens franchement le fait qu’elle majore son ressenti des douleurs, elle
me prend limite la main lorsque je lui palpe le ventre pour la retirer… Je termine mon examen
clinique et poursuis avec l’échographie pelvienne.
Je commence par l’échographie sus-pubienne en me disant d’avance que je changerai vite pour
l’échographie par voie endo-vaginale pour mesurer l’embryon devant le terme annoncé. Finalement,
je tombe sur un fœtus avec mouvements actifs fœtaux, qui me semble bien grand, et que je mesure
donc : la LCC est à 81mm, ce qui correspond à un terme de 13SA+5. Je suis extrêmement surprise de
cet écart, je lui annonce dans la foulée, elle-même semble stupéfaite et encore plus démunie.
J’avais déjà prévu initialement de poursuivre en l’orientant vers le planning familial pour une
éventuelle IVG, mais devant ce terme, l’IVG en France est compromise : l’IVG n’est autorisée que
jusqu’à 13SA+6 ! Je ne sais trop que lui annoncer à ce moment, je décide donc de discuter un peu
avec elle pour savoir quels sont véritablement ses projets pour cette grossesse.
Elle est très hésitante et m’explique que son mari n’acceptera jamais, que c’était pour ça qu’elle
prenait la pilule, parce qu’il ne voulait pas d’autres enfants, qu’elle ne peut pas le garder parce qu’il
n’y aura personne pour l’aider à assumer, qu’il n’est pas encore au courant. Je lui demande si elle n’a
pas une famille, elle m’explique que non, qu’il n’y a que lui, et ne cesse de me répéter qu’il
n’acceptera jamais, comme un disque rayé. Je suis encore plus démunie qu’elle à ce moment parce
que je ne peux même pas lui expliquer qu’elle a le libre choix d’avorter, car dans son cas c’est trop
tard, du moins en France.
A ce moment, j’appelle à l’aide, je m’éclipse du box en annonçant à la patiente que je revient tout de
suite, et je trouve une de mes co-internes de DES gynécologie, qui vient confirmer avec moi ce terme
échographique. Elle retrouve la même chose. On explique donc à la patiente qu’il reste l’option de

l’IVG en Belgique ou en Espagne, mais que le choix doit venir d’elle. Elle semble complètement
tiraillée et nous dit que le choix ne peut pas venir que d’elle si elle est toute seule ensuite avec sa
grossesse et son enfant. On lui explique alors que dans ce cas on peut lui faire un certificat de
demande d’IVG, pour procéder ensuite à ses démarches à l’étranger. Mais à ce moment encore elle
refuse le certificat en expliquant que son mari de toute façon est aussi contre l’avortement. Elle
semble ne pas savoir du tout quoi faire, elle est complètement perdue, les larmes aux yeux.
Finalement on la laisse partir en lui expliquant qu’elle peut revenir à tout moment si elle veut ce
certificat de demande d’IVG, la consultation se termine ainsi. En continuant mes consultations
d’urgence, j’ai vu qu’elle est restée prostrée à peu près 1heure assise dans la salle d’attente à
attendre, ou à réfléchir, puis est partie.
Problèmes posés :
Au final, lors de cette consultation, je me rends compte que je n’ai répondu à aucun des problèmes
de cette patiente :
- Elle est venue avec des douleurs et vomissements et repart sans traitement
- Elle est venue avec une grossesse à 13SA+5, soit un terme limite pour une échographie de
datation officielle, et je ne lui en ai même pas prescrite ; et si la grossesse était finalement
gardée, je ne lui ai rien expliqué concernant l’inscription à la maternité, la 1ère consultation à
faire etc. Je n’ai pas du tout abordé la 1ère consultation de grossesse….
- Elle ne désirait initialement pas cette grossesse, et elle repart sans option de réaliser une IVG
- Elle est complètement perdue sur le plan psychologique, et je n’ai pas su comment la guider,
l’adresse vers quelqu’un de compétent, etc…
Je suis revenue sur cette consultation avec pas mal de remords et je me suis demandé comment
j’aurais pu améliorer cette consultation et mieux prendre en charge ma patiente. Je pense avoir eu
un gros défaut de connaissances sur le suivi normal, le déroulement des consultations de grossesses
normales, les démarches pour l’IVG et l’orientation. Je suis en effet depuis le début de mon stage
focalisée sur les urgences gynéco et je n’ai pas pris le temps de sortir de ce contexte, j’ai donc éliminé
l’urgence et laissé la patiente face à ses questionnements car je ne savais pas comment l’aider vis-à-
vis des démarches pour une grossesse normale, des démarches pour une IVG après le terme autorisé
en France, et surtout comment l’aider à prendre sa décision calmement et à tête reposée.
J’ai donc décidé de développer mes axes sur les compétences nécessaires à ce cas : un axe sur le
suivi d’un début de grossesse normale en ville, un axe sur l’IVG et un axe sur l’aide à la décision
dans le cadre d’une grossesse non désirée.
Pour cette patiente à 13SA+5 sans aucun suivi préalable, je me suis demandé comment faire pour
rattraper le retard, quelles étaient les formalités de suivi d’un début de grossesse, les examens
obligatoires à prescrire, etc. J’ai donc voulu refaire le point sur les consultations de début de
grossesse, qui sont d’ailleurs réalisables et souvent réalisées par le médecin généraliste, le calendrier
du suivi, les modalités administratives...
Deuxièmement, je me suis demandé quelles étaient les démarches à effectuer dans le cadre d’un
désir d’IVG après avoir dépassé le terme légal en France, comment orienter ces patientes, les

formalités administratives etc. Egalement comment gérer une IVG médicamenteuse en ville,
compétence réalisable par les médecins généralistes.
Troisièmement, j’ai cherché à rassembler les éléments disponibles pour aider une femme en
indécision par rapport au fait de garder une grossesse ou non.
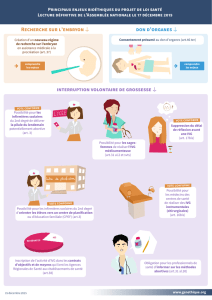
1) Annonce d’une grossesse et suivi d’une grossesse normale.
L’objectif de cet axe et de pouvoir guider les femmes enceintes pour la 1ere fois et qui viennent en
consultation pour un début de suivi et un accompagnement global péri-natal.
Le suivi par le généraliste en ville concerne les grossesses sans complications ou avec un faible niveau
de risque (la plupart des grossesses). Un des objectifs du médecin généraliste est alors de dépister
les facteurs de risque, puis en fonction du contexte de réorienter la patiente vers un obstétricien soit
pour la prise en charge complète, soit pour avis.
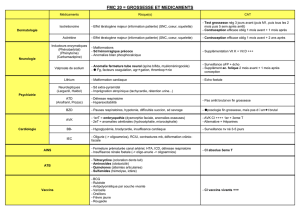
Les situations à risque concernent les facteurs de risque généraux, dont les antécédents familiaux, les
facteurs sociaux et environnementaux ; les toxiques ; les antécédents personnels préexistants,
gynécologiques ou non; les antécédents personnels liés à une grossesse précédente ; les facteurs de
risque médicaux ; les maladies infectieuses ; les facteurs de risque gynécologiques et obstétricaux.
En l’absence de facteur de risque, le suivi peut donc être réalisé par le médecin traitant. L’inscription
en maternité permettra l’organisation au début du 3e trimestre d’une consultation par un
gynécologue-obstétricien ou une sage-femme de l’unité qui réalisera l’accouchement, et une
consultation pré-anesthésique par un anesthésiste-réanimateur de l’établissement.
La recherche des facteurs de risque a lieu idéalement lors d’une consultation pré-conceptionnelle. Au
cours de cette consultation sont recherchées les pathologies chroniques, une sensibilisation aux
effets des toxiques (tabac, alcool, drogues) est réalisée, des informations générales sur la grossesse
sont fournies, et un frottis sera réalisé s’il date de plus de 3 ans. Dans le but de la prévention des
défauts de fermeture du tube neural, le médecin pourra prescrire de l’acide folique. Puis les examens
complémentaires suivants seront prescrits : groupe sanguin, Rhésus, RAI, sérologies toxoplasmose et
rubéole, et la sérologie VIH sera proposée pour les populations à risque.
Dans tous les cas, la 1ere consultation de grossesse sera idéalement réalisée avant 10SA. La
réglementation actuelle impose que la déclaration de grossesse soit réalisée avant 15SA. Le
calendrier actuel des consultations prévoit ensuite 1 consultation par mois à partir du 1er jour du 4e
mois jusqu’à l’accouchement (7 consultations au total).
L’objectif majeur de la 1ere consultation de grossesse est d’établir et dater la grossesse et d’identifier
les situations à risque pour en évaluer le niveau de risque ; de là en découle le type de suivi à
proposer. Cette consultation permet également de prescrire précocement un bilan pré-natal, et de
programmer les examens à des dates déterminées, notamment la 1ere échographie de grossesse
entre 11SA et 13SA+6.
L’examen clinique initial après interrogatoire recherchant les différents facteurs de risque énoncés
plus haut, doit contenir principalement un IMC, une TA, une auscultation cardio-pulmonaire, un
examen des seins, un examen gynécologique (+/- frottis), une palpation thyroïdienne et une
évaluation psycho-sociale.

Les examens à prescrire obligatoirement lors de cette consultation sont le groupe sanguin, Rhésus,
RAI, les sérologies toxoplasmose, rubéole et syphilis, la glycosurie et la protéinurie. Il faut
systématiquement proposer les sérologies VIH 1 et 2, VHC, VHB et une NFS.
Dans le cadre du dépistage des anomalies chromosomiques fœtales (dépistage combiné du 1er
trimestre, associant la mesure de la clarté nucale sur l’échographie T1 et dosage des marqueurs
sériques (PAPP-A et Bhcg libre), il faudra après information prescrire les marqueurs sériques si
l’échographie est réalisable entre 11 et 13SA+6.
Eventuellement peuvent être prescris un ECBU, un frottis cervical s’il date de plus de 2 à 3 ans.
En fonction des facteurs de risque identifiés, une électrophorèse de l’hémoglobine peut être
prescrite chez les femmes originaires d’Afrique, du pourtour méditerranéen, des Antilles ; une
glycémie à jeun si facteurs de risque de diabète gestationnel, une TSH si signes cliniques évocateurs
ou contexte thyroïdien personnel ou familial, une plombémie si risque d’exposition au plomb.
Enfin il faut prescrire l’échographie du 1er trimestre (entre 11 et 13SA+6).
En ce qui concerne les traitements médicamenteux à prescrire :
-si besoin, une adaptation des traitements médicamenteux en cours,
-acide folique 0,4mg/jour en prévention des anomalies de fermeture du tube neural, jusqu’à 12SA,
-si anémie connue b(Hb <11g/dL), supplémentation ferrique 30 à 60mg/jour avec contrôle NFS à 6
semaines,
-en période d’endémie, proposition de la vaccination anti-grippale
- bas de contention, recommandés tout au long de la grossesse si absence de contre-indication,
classe 2 si pas d’infection veineuse chronique, classe 3 si infection veineuse chronique voire 4 dans
les cas sévères.
Un certain nombre d’informations à fournir est nécessaire, orale et étayée éventuellement par une
information écrite (carnet de maternité, fiches informations disponibles sur gestaclic.fr) :
alimentation et mode de vie, risques infectieux alimentaires, organisation des soins au sein d’un
réseau péri-natalité, droits et avantages liés à la maternité, examens de dépistage, sensibilisation aux
effets du tabac, de l’alcool, des drogues et des médicaments tératogènes.
Dans le but d’élaborer un projet de naissance avec la femme enceinte ou le couple, il faudra aussi
donner des informations sur le déroulement global de la grossesse, l’accouchement et la naissance,
le calendrier des consultations prénatales, l’adaptation possible des conditions de travail (médecin
du travail), la durée du congé maternité, les droits sociaux liés à la grossesse, l’allaitement maternel.
La 2e consultation qui doit avoir lieu avant 15SA permet de récupérer tous les résultats, et
notamment l’échographie du 1er trimestre, qui permet de déclarer la grossesse aux organismes de
prestations familiales et de fixer la date présumée d’accouchement.
Si le dépistage combiné au 1er trimestre des anomalies chromosomiques fœtales n’a pas été réalisé, il
est possible de réaliser un dépistage avec les marqueurs du 2e trimestre.
Egalement, ainsi qu’à chaque consultation suivante pendant la grossesse, seront prescrits la sérologie
toxoplasmose si négative précédemment, et une glycosurie et protéinurie si pas de BU lors de la
consultation.

L’examen clinique au cours de chaque consultation devra comporter idéalement une prise de TA, un
poids, le recueil des signes fonctionnels suivants : métrorragies, fièvre, brulures mictionnelles,
contractions utérines, mouvements fœtaux ; la hauteur utérine et l’auscultation des bruits du cœur
fœtaux à l’aide d’une sonde doppler (L'auscultation des bruits du cœur fœtal est recommandée par
la HAS. Néanmoins, la disposition d'une sonde doppler ne semble pas indispensable pour le suivi des
grossesses à bas risque. En effet, les recommandations anglophones rapportent une faible valeur
prédictive du bien être fœtal et ne préconisent pas une recherche systématique mais seulement en
cas de demande maternelle). Une bandelette urinaire sera réalisée, si ce n’est pas le cas il faudra
penser à prescrire une glycosurie et une protéinurie, voire un ECBU si signes fonctionnels, diabète ou
antécédents d’infections urinaires.
Les échographies sont à réaliser pour la 2e entre 22 et 25 SA et la 3e entre 32 et 35 SA.
A noter que la consultation du 6e mois devra conduire à la prescription d’une NFS avec une 2e
détermination de groupe si non faite, une RAI, un antigène HbS.
Sur le plan administratif :
Il faut établir la déclaration de grossesse avant 15 SA. Il est possible de faire cette déclaration en ligne
sur l’espace professionnel de ameli.fr ou au moyen du formulaire « Premier examen médical prénatal
» (formulaire n° S4110).
Dès la déclaration de la grossesse, les examens prénataux obligatoires et certains actes se rapportant
à la grossesse sont pris en charge à 100 % au titre de l'assurance maternité :
- les examens prénataux et postnataux obligatoires et les actes se rapportant à la grossesse
- pour les femmes présentant un risque particulier, le caryotype fœtal et l'amniocentèse sont pris en
charge à 100 %
- le dosage de la glycémie, certaines analyses de dépistage de la rubéole, la toxoplasmose, l'hépatite
B, la syphilis ou encore le test HIV
- huit séances de préparation à l'accouchement si celles-ci sont pratiquées par le médecin traitant ou
par une sage-femme.
La totalité des frais médicaux remboursables, qu'ils soient ou non en rapport avec la grossesse, sont
également pris en charge à 100 % au titre de l'assurance maternité du premier jour du 6e mois de
grossesse jusqu'au 12e jour après la date de l'accouchement.
Les prestations prises en charge par l'assurance maternité sont exonérées de la participation
forfaitaire de 1 euro et de la franchise médicale.
Références :
HAS. Suivi et orientation des femmes enceintes en fonction des situations à risque identifiées.
Recommandations professionnelles. Mai 2007
HAS, Comment mieux informer les femmes enceintes. Recommandations pour les professionnels de
santé. Avril 2005.
HAS, Projet de grossesse : informations, messages de prévention, examens à proposer. 2009
JO. Décret n° 92-143- Examens obligatoires prénuptial, pré et postnatal. 1992
http://www.gestaclic.fr
http://www.ameli.fr/professionnels-de-sante/medecins/exercer-au-quotidien/formalites/la-
maternite
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%