1/ le deni de grossesse

1/ LE DENI DE GROSSESSE :
Il s’agit du fait de ne pas avoir conscience d’être enceinte. Il est partiel s’il prend fin avant terme et total s’il se
poursuit jusqu’ l’accouchement. Il peut être accompagn ou non de la mort de l’enfant dans les 24 premires
heures de vie, par nonaticide. Sa frquence est estime 1/500 accouchements, dont 38 % de dnis totaux et
0,6 % avec accouchement domicile.
Symptômes :
Il n’y en a pas ! Les femmes ne pensaient pas être enceintes, prenaient la pilule, disent avoir eu leurs rgles, ne
pas avoir senti l’enfant bouger. Leur entourage ne s’aperçoit de rien, la femme ne prend pas ou très peu de
poids. Et surtout, le ventre ne grossit pas, car le bébé se développe haut dans l’utérus, en longueur, et non en
position fœtale. Par contre, si la femme découvre sa grossesse, le ventre grossit brusquement, en une
journée !
Les mdecins non plus ne s’en aperçoivent pas : selon une étude ( Beier KM, Wille R, Wessel J. Denial of
pregnancy as a reproductive dysfunction: a proposal for international classification systems. J Psychosom Res
2006;61:723-30.), environ 38% des femmes consultent leur médecin qui ne fait pas le diagnostic.
Les motifs de consultations les plus fréquents sont :
- des douleurs abdominales
- des saignements
- des douleurs lombaires
- voire des signes d’clampsie.
Une amnorrhe est parfois assimile une mnopause dbutante chez une femme ge. Quand il y a des
signes de grossesse type nauses, vomissements, augmentation de volume de l’abdomen, ils sont rationalisés
et rattachs une autre cause par la femme ou son mdecin et le diagnostic n’est pas fait.
L’examen clinique aid de l’chographie fait facilement le diagnostic.
Ces donnes me rappellent qu’en tant que médecins, nous devons TOUJOURS penser une grossesse chez une
femme en ge de procrer qui consulte pour des troubles digestifs, une prise de poids, des douleurs
abdominales avec ou sans amnorrhe. Je pense même qu'il serait intéressant de sensibiliser les médecins
généralistes à la frquence de ces dnis qui au final, ne sont pas vus par les gynécolgues-obstétriciens et les
sage-femmes, mais par nous le plus souvent !
Mais qui sont ces femmes ?
Une enquête française (Pierrone C, Delanoy MA, Florequin C, Libert M. Le dni de grossesse. propos de 56
cas observs en maternit. Perspectives Psychiatriques 2002;41:182-188) à montré que :
- la moiti de ces femmes sont dj mres d’un ou deux enfants.
- tous les milieux sociaux sont concerns.
- seulement 4,5 % des femmes avaient des troubles psychiatriques (psychose, schizophrnie) et 7,5 %
avaient une toxicomanie (cannabis, analgsiques, ecstasy ou alcool).

Contrairement ce que l’on peut penser aussi, la grossesse est rarement la consquence d’un viol et on ne
retrouve pas souvent des abus sexuels dans les antcdents de ces patientes .
La rcidive du dni est possible mais rare, ce qui m'a tonn car j’ai eu l’occasion de voir 2 dnis de grossesse
lors de ce stage et les deux fois, il s’agissait de femmes ayant dj fait au moins un dni, je pensais donc que
c’était beaucoup plus fréquent.
Au final, je me rend compte qu’il n’existe pas comme je le pensait, de terrain particulier (mineures, troubles
psy…) pouvant faire craindre le déni de grossesse. En effet, il s’agit le plus souvent de femmes vivant en couple,
et ayant déjà eu des enfants. Ce sont des femmes qui ont un emploi stable, sont tudiantes ou ont fait des
tudes suprieures. Dans la majorit des cas, elles n’ont pas de troubles mentaux et ont souvent des enfants
dont elles s’occupent bien.
2/ COMMENT ACCOMPAGNER UNE FEMME QUI NE DÉSIRE PAS SA GROSSESSE ?
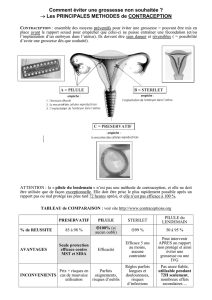
A- Méthodes et délais
Malgr l’arsenal contraceptif dont on dispose aujourd’hui, les grossesses non souhaitées restent une réalité
(mauvaise information sur la contraception et la fertilité, méthode de contraception inadéquate et/ou mal
appliquée, malchance). Face à ces grossesses non planifiées, certaines femmes prennent finalement la décision
de garder l’enfant, mais quelles solutions existent-ils pour celles qui ne désirent pas cette grossesse ?
En fonction du terme, il existe différentes options.
Dans les quelques jours qui suivent un rapport sexuel non protégé ou mal protégé, il est possible :
- soit de prendre une « pilule du lendemain ». Deux contraceptifs de ce type existent, tous deux en vente libre
dans les pharmacies, sans ordonnance. Elle peut être délivrée gratuitement aux mineures et de manière
anonyme. Plus elle est prise proche du rapport, plus elle est efficace.
Le premier est un progestatif à haute dose à base de lévonorgestrel (Norlevo), à prendre au maximum dans les
trois jours suivant le rapport.
Le second contient le principe actif ulipristal acétate (EllaOne), à prendre au maximum dans les cinq jours
suivant le rapport.
- soit la pose d’un DIU au cuivre, méthode la plus efficace. Il rend l’utrus impropre la nidation, il est donc
possible de le poser jusqu’ cinq jours après le rapport. Le DIU peut être posé par un médecin (généraliste ou
gynécologue) ou une sage-femme, quelque soit la gestité et la parité.
Pour moi, le DIU au cuivre est nettement privilgier en l’absence de contre-indications (je pense notamment
aux risques d’IST et aux malformations utrines) car en plus d’être la contraception d’urgence la plus efficace, il
permet une contraception à long terme (entre 4 et 10ans) et donc de limiter ces grossesses non planifiées.
Grossesse avérée
On peut alors avoir recours à une interruption volontaire de grossesse. En France, c’est possible jusqu’ 14 SA.
Les mineures peuvent être dispenses de l’autorisation parentale si elles sont accompagnes par une personne
majeure, qui a la charge de les soutenir pendant toute la procédure. En pratique, la femme doit passer par deux
consultations mdicales, espaces d’au moins sept jours (mais ce délai peut être raccourci si on est proche des
14 SA). Entre les deux est proposé un entretien dit psycho-social, qui est obligatoire pour les mineures.
Deux techniques d’IVG sont possibles :
- la mthode “mdicamenteuse”, qui n’est possible que jusqu’ 7 SA et qui peut être faite en ville. Elle
se déroule en trois étapes. 1 : des comprimés de mifépristone (RU 486, Mifégyne) sont délivrés pour
bloquer la grossesse et ouvrir le col. 2 : 36 à 48 heures plus tard, un autre type de médicament

(misoprostol ou Gymiso) est prescrit pour provoquer l'expulsion de l'œuf (contractions utérines et
saignements). 3 : dix jours après, le médecin ou la sage-femme vérifie que la grossesse a bien été
interrompue par un contrôle échographique. Toutefois cette méthode est légèrement moins efficace
et une aspiration peut s’avrer ncessaire dans un second temps en cas d’chec.
- la méthode “chirurgicale” avant 14SA, qui doit être pratiquée en milieu hospitalier, sous anesthésie
locale ou générale, et qui s’accompagne gnralement d’une courte hospitalisation (moins de 12
heures) : il s’agit d’une aspiration de l’embryon travers le col de l’utrus.
Dans tous les cas, une pilule contraceptive devra être débuté le lendemain de l’IVG.
Au planning familial de Montreuil, je prescrit la contraception le jour de la première consultation d’IVG. S’il s’agit
d’une pilule, je demande en effet la patiente de la débuter le lendemain de l’IVG, mais il m’arrive souvent de
prescrire des nexplanons ou des DIU que je pose lors de la consultation de contrôle lorsqu'il s’agit de la mthode
médicamenteuse (parfois jusqu’ deux semaines aprs), ou alors qui sont posés le jour même de l’intervention
par mes collègues. Du coup, je me demande si je fait courir un risque à la patiente de tomber enceinte ? Devrais-
je prescrire une pilule en attendant la consultation de contrôle ? Mais la pilule n’est efficace qu’au bout de
7jours !
En recherchant sur internet, j’ai appris qu’un nouveau cycle commençait immdiatement aprs l’interruption
de grossesse. Par conséquent, la plupart des femmes auront une ovulation 2 3 semaines aprs l’I.V.G. Du
coup, je suis dans les délais pour la pose de la contraception. Cependant, si il persiste une rétention trop
importante dans l’utrus qui nous empêche de poser le DIU, il faudra faire un relai par pilule (plus 7jours de
préservatifs) en attendant le prochain cycle.
Quels options après 14 SA ?
Après 14 SA, la seule option pour interrompre la grossesse reste d’aller l’tranger, dans des pays où les délais
sont plus longs.
Normalement, une IVG ne laisse pas de séquelle physique et ne compromet pas la possibilit d’avoir ensuite des
enfants. Par contre, les avortements clandestins s’accompagnent eux de risques avrs : infections, strilit,
voire mort de la femme.
On estime que, chaque année, près de 4 000 Françaises ayant dépassé le délai légal d'avortement traversent
les frontières pour rejoindre notamment la Catalogne, la Hollande ou encore l'Angleterre.
La législation et les démarches à entreprendre variant grandement d'un pays à l'autre, l'idéal est de se
renseigner au planning familial le plus proche (délais selon les pays, cliniques partenaires, dmarches…).
En faisant mes recherches, j’ai appris que paradoxalement, c’est au Pays-Bas, où la législation est la plus tolérante
en matire d’IVG (dlai de 24SA), que le taux d’IVG est le plus bas ! C’est la bas galement que le taux de grossesse
partis les adolescentes est le plus bas, tout comme les MST chez les jeunes. Je me suis donc demandé pourquoi ?
Et j’ai trouv qu’en matire d’ducation sexuelle, ils taient bien en avance sur nous avec notamment des cours
et des explications ds l’cole primaire, puis au collge, ce qui apparement apporte de bons résultats.
Par ailleurs, concernant l’IVG en France, malgré un accès qui se veut facilité, je trouve qu’il est parfois compliqu
pour une femme d’y accder. Les centres d’IVG sont souvent surchargés et les délais pour obtenir une
consultation sont longs. Il nous ai déjà arrivé au planning de ne pas pouvoir proposer de RDV avant le délai et de
devoir réadrésser la patiente dans un autre centre. Par exemple, il peut être très difficile d’obtenir une IVG au
mois d’août, ce qui constitue une perte de chance pour la patiente.
Autres options ?

Enfin, dans certains cas, où il est trop tard pour interrompre la grossesse (déni de grossesse), ou que pour des
raisons diverses (croyances, émotions, principes) une femme refuse de recourir à un avortement, il est possible
d'envisager l'adoption à la naissance.
En effet, en France, toute femme a la possibilité d’accoucher de façon anonyme (accouchement sous X). Elle
doit simplement mettre au courant l’quipe mdicale de l’tablissement hospitalier où elle accouche. Aucune
pice d’identit ne peut lui être demandée et les frais médicaux de son accouchement sont pris en charge.
Aprs sa naissance, l’enfant est confi aux services dpartementaux de l’aide sociale l’enfance (ASE). Pendant
deux mois, il est placé en pouponnière ou dans une famille d’accueil. C’est le temps lgal accord aux parents
pour se manifester s’ils souhaitent revenir sur leur décision. A l’issue de cette priode, l’enfant devient pupille
de l’Etat et peut être adopt.
Ces femmes auront toujours la possibilit, aprs le recueil de l’enfant et même de nombreuses annes plus tard,
de laisser une lettre dans le dossier de l’enfant, de demander de ses nouvelles, ou de lever le secret de son
identité.
Enfin, même si la grossesse n'était pas désirée à l'origine, il arrive que la femme ou le couple concerné décide
de garder l'enfant. La grossesse se poursuit alors normalement, et l'enfant est, en règle générale, accueilli dans
la famille avec la même joie qu'un enfant planifié.
B- Soutien psychologique et accompagnement
Les circonstances pouvant conduire l’interruption d’une grossesse ou se sparer d’un enfant sont variées :
certaines font ce choix dans un contexte de pression de l’entourage (futur père, parents de la femme...), d’autres
suite à un événement traumatisant (viol par exemple) ; et bien sûr pour beaucoup c’est la dcision logique.
Certaines femmes le font à contre-coeur, d’autres restent ambivalentes et pour d’autres enfin c’est une
évidence.
Le deuil d’un enfant, même non n, peut être difficile. Dans les jours ou les semaines suivant l’IVG, plusieurs
femmes ressentent de la culpabilité, de la tristesse, il existe même des cas de dépression. Quelques femmes
développent le syndrome de stress post-abortif, qui s'apparente au syndrome de stress post-traumatique, et
doivent être aidée sans attendre.
Je pense qu'il y a deux difficultés particulière dans la prise en charge de ces patientes. En effet, ces femmes
peuvent être influencés par leur entourage, soit car elles subissent une pression psychologique et donc font le
choix de l’IVG contre-cœur, soit pour des raisons de croyances, soit même par le biais d’une assistante sociale
ou une psychologue qui, tmoin d’ une situation difficile peut donner son avis en fonction de sa propre vision
de la maternité. Du coup, le choix de ces femmes n’est parfois pas totalement neutre. D’autre part, j’ai
remarqué que nombreuses sont celles qui refusent un entretien psycho-social (obligatoire pour les mineures),
souvent parce qu'elles veulent que ce soit rapide, ne pas entrer dans les détails, et passer à autre chose.
Récemment, une femme à qui je posait des questions sur une précédente IVG (anne, mthode), m’a
clairement dit qu'elle ne voulait pas en parler. De plus, l’IVG reste mal vu dans la socit (femmes
irresponsables…) et je pense que cela joue beaucoup dans la prise en charge psychologique de ces patientes.
Beaucoup éprouvent un sentiment de honte ou de culpabilité même plusieurs années après, et ça expliquerais
en partie pourquoi elles refusent d’en parler. Mais l’accompagnement psychologique devient difficile dans ces
cas-là. Pour finir, je trouve que le soutien psychologique de ces femmes est insuffisant dans les centre d’IVG,
qui souvent ne les revoient plus après la consultation de contrôle. Nous, médecins généralistes de ville, nous
avons l’occasion de les voir plus souvent et sur une période plus longue. Du coup, cet axe m’ayant sensibilis
la « détresse psychologique » des femmes ayant subit une IVG, je pense qu’il serait intressant de les dépister
pour pouvoir leur proposer un accompagnement psychologique, n’importe quel moment.

La situation est différence face à un déni de grossesse, où le terme est déjà bien avancé. Le premier réflexe est
de déclencher un plan d'urgence : le dossier médical et obstétrical est complété au plus vite, dans le but justifié
de rattraper le retard et d'assurer la meilleure prise en charge possible au cas où une complication serait
dépistée. Au coeur de cette agitation, la patiente se sent pourtant plus seule et malmenée que jamais : autour
d'elle on parle de foetus, de date de début de grossesse, de sérologies, d'échographies, mais bien qu'on lui ait
déjà dit plusieurs fois qu'elle était enceinte, elle n'est souvent pas encore apte à accepter la réalité. Dans l'idéal
il faudrait restreindre tout examen clinique ou paraclinique, et laisser à la patiente le temps de se reprendre, de
réaliser. Les professionnels sont souvent partagés entre l'urgence à protéger le foetus négligé et la nécessité de
laisser à sa mère le temps d'accepter la réalité. Il serait donc intéressant de faire, pour chaque patiente et en
équipe multidisciplinaire, la balance entre les bénéfices d'une prise en charge en urgence, les risques encourus
par la grossesse non suivie, et le profit psychologique d'une approche moins traumatique.
Quoi qu’il en soit, tout déni de grossesse nécessite un suivi pluridisciplinaire : social, médical, et un soutien
psychologique adapté et de préférence souhaité par la patiente.
Dans le cas de ma patiente, aprs lui avoir fait l’annonce de son dni de grossesse, l’urgence tait de la diriger
vers l’assistance sociale pour lui trouver un toit pour la nuit. Néanmoins, elle est rentrée dans le circuit de la
maternité et on a pu la prendre en charge rapidement les jours suivant sur le plan médical (échographies,
srologies…) et psychologique dans le même temps. La patiente a finalement pu accepter sa grossesse.
D’ailleurs, il semblerait que la vision du fœtus l’chographie aide les femmes prendre conscience de la
ralit de l’enfant et accepter leur grossesse. Est-ce que ça a été le cas pour cette patiente ? Cependant,
souvent, le délai entre entre la dcouverte de la grossesse et la naissance de l’enfant est trs court, ce qui ne
permet pas un travail psychique d’acceptation malgr une prise en charge psychologique spécifique.
C- Risques
Ces grossesses sont par dfinition non suivies et risque pour la mre et l’enfant. Faute de faire les examens
de dépistage habituellement prescrits à toutes les futures mamans (examens sanguins, échographies...),
d'éventuelles malformations congénitales, des handicaps comme la trisomie 21, des retards de croissance in
utero... ne sont pas détectés, ou pas à temps. En l’absence de suivi, le taux d'accouchements prématurés est
plus élevé. Le taux d'enfants nés en petit poids est également plus important, tout comme les transferts en
néonatalogie à la naissance.
De même, les femmes enceintes courent un risque pour leur propre santé puisque certaines pathologies
comme le diabète gestationel ou l'hypertension gravidique ne sont pas dépistées. Sans oublier d'autres
pathologies infectieuses comme l'hépatite B, l'hépatite C, le sida, pour lesquelles le dépistage systématique est
capital pour pouvoir mettre en oeuvre les traitements qui réduiront le risque pour le bébé de naître infecté.
Le nonaticide est rare (moins de 10% des dénis) et a lieu dans le cadre d’un dni total, lorsque la mre est
seule au moment de l’accouchement : elle se retrouve face à un évènements irréel, impossible à appréhender.
Déboussolée, sous le choc, elle ne prodigue pas les premiers soins, ou pense qu’il s’agit d’une fausse-couche,
d’un bb mort n. Plus rarement elle l’touffe, le noie.... La mort de l’enfant survient dans les 30 premires
minutes de vie. Il faut donc rester bien vigilant juste aprs l’accouchement. Je pense qu'il faut insister pour que
ces femmes, une fois dpistes, accouchent en milieu hospitalier afin qu’elles puissent bnficier d’une prise
en charge complte et d’une surveillance.
3/ AIDES SOCIALES POUR LES FEMMES ISOLÉES
 6
6
 7
7
 8
8
1
/
8
100%