La neuropathie périphérique et sa douleur: la rechercher dès le

VC576F Code: 5537
La neuropathie périphérique
et sa douleur: la rechercher dès le
départ chez le diabétique et la traiter
sans tarder
Que sait-on de la fréquence de cette
complication du diabète?
Dr Mercedes Heureux: La neuropathie périphérique
est une complication encore trop largement sous-esti-
mée aujourd’hui, et ce pour deux raisons majeures: 1)
de manière injustiée, elle est souvent négligée, 2) elle
évolue souvent à bas bruit et n’occasionne pas toujours
de douleur. Ceci explique que 43%1 de nos patients
présentent une polyneuropathie sensitive et 14%1 une
neuropathie sensitive douloureuse. Cette douleur est un
peu particulière car elle se manifeste le plus souvent au
repos; elle est exacerbée la nuit au niveau des membres
inférieurs, se localisant sur un territoire «en chaussette».
Il arrive fréquemment que les patients ne supportent plus
le poids du drap de lit. Les symptômes souvent décrits
sont des brûlures, des picotements ou des décharges
électriques qui empêchent de dormir. Enn, ils relatent
parfois une amélioration des symptômes lorsqu’ils peu-
vent marcher pieds nus. Cette douleur entraîne dans une
proportion non négligeable de cas une diminution signi-
cative de la qualité de vie avec des troubles du sommeil
et une détérioration de la joie de vivre, pouvant même
aller jusqu’à un état dépressif.
Connaît-on les mécanismes
physiopathologiques de cette
neuropathie?
L’hyperglycémie est en tant que telle le facteur neuroto-
xique responsable de la survenue et de l’aggravation de
la neuropahtie périphérique, touchant d’abord les plus
longues et les plus nes bres nerveuses, raison pour
laquelle les premiers symptômes se manifestent habitu-
ellement au niveau des pieds. Par contre, cette relation
est moins bien établie en ce qui concerne la composante
douloureuse. La présence d’une obésité abdominale,
d’un prol lipidique athérogène et d’une hypertension
artérielle sont des facteurs de risque associés à la neu-
ropathie sensitive et douloureuse.
Comment procédez-vous pour le
dépistage et la prévention?
Lorsqu’un nouveau patient se présente en consultation,
la durée de son diabète est généralement sous-estimée.
Dans cette mesure, la recherche des complications com-
me la neuropathie doit être systématique, à l’aide notam-
ment d’un petit instrument extrêmement simple et facile
à utiliser, à savoir le monolament, qui permet de dé-
tecter une perte de sensibilité et d’identier les patients
à risque. Il s’agit d’un lament de nylon exible, monté
perpendiculairement sur un support. En appliquant, par
un mouvement bref, l’extrémité libre du lament perpen-
diculairement sur la peau jusqu’à son point de exion, on
exerce sur la peau une pression standardisée, fonction
du diamètre et de la longueur du lament, de l’ordre
de 10 grammes. Plusieurs études ont montré que sa
non-perception est un facteur prédictif de survenue de
lésion ulcérée du pied chez le diabétique. L’International
Working Group on the diabetic foot recommande actuel-
lement de tester 3 sites (faces plantaires du gros or-
teil et des têtes des premier et cinquième métatarsiens)
sur chacun des 2 pieds, en faisant en sorte que le pa-
tient ne puisse voir où et quand le lament est appliqué.
L’application doit être répétée 2 fois par site et il est
préconisé d’alterner ces applications avec au moins une
application simulée. Il est important de le faire des deux
côtés car, chez le diabétique, l’atteinte est toujours bila-
térale et symétrique.
Interview du Dr Mercedes Heureux, à la demande des laboratoires Pzer*
Aussi sévère que les autres complications du
diabète, mais beaucoup plus fréquente et souvent
ignorée, la neuropathie périphérique est facile à
diagnostiquer, à condition d’y penser… Si plusieurs
classes thérapeutiques ont démontré une certaine
efcacité dans ce domaine, «la prégabaline est facile à
utiliser au quotidien», estime le Dr Mercedes Heureux
(Diabétologie, Erasme).
Mercedes Heureux

Il faut savoir par ailleurs que certains signes au niveau
du pied permettent de faire suspecter une neuropathie
d’emblée: atrophie des muscles interosseux, déforma-
tions du pied et des orteils, peau sèche, durillons aux
points d’hyperpression, crevasses aux talons… En cas de
neuropathie non douloureuse, la prévention passera par
le port de chaussures adaptées et la consultation d’un
podologue pour donner au pied des soins adaptés. Le
plus difcile est cependant de faire prendre conscience
au patient du risque majoré de blessures en raison de la
réduction de la sensibilité protectrice. En effet, du fait de
cette insensibilité, les patients présentant une plaie con-
sultent tardivement majorant ainsi le risque d’infection
et d’amputation.
Lorsque la neuropathie est douloureuse, il faudra la
traiter de manière spécique, tout en gardant à l’esprit
que cette manifestation fait par ailleurs partie d’un cor-
tège de symptômes associés à une atteinte du système
nerveux autonome, cardiaque, digestif et urinaire.
Et quel est ce traitement spécique?
Il faut d’abord rappeler que, malgré l’intensication
nécessaire de l’équilibre du diabète, cela n’améliorera
pas la douleur. Il faut donc un traitement symptoma-
tique. Quatre classes ont montré une efcacité dans ce
domaine: les antidépresseurs tricycliques, les antiépilep-
tiques (prégabaline et gabapentine), les inhibiteurs de
la recapture de la sérotonine et de la noradrénaline (du-
loxétine) et les opioïdes.
Les tricycliques doivent être utilisés en première inten-
tion en Belgique, mais ils sont pourvus d’effets secon-
daires préoccupants. L’association fréquente avec une
neuropathie autonome rend l’usage des tricycliques pro-
blématique (induction de troubles du rythme et de mort
subite). Dans cette mesure, je n’hésite pas à proposer
la prégabaline, qui présente l’avantage d’un nombre de
prises moindre que la gabapentine. Quant à la duloxé-
tine, elle me paraît intéressante chez les patients dé-
pressifs ou qui sont déjà sous antidépresseur et pour
lesquels changer d’antidépresseur est plus facile que
d’ajouter un nouveau traitement. Enn, les opioïdes ne
sont pas dépourvus d’effets secondaires, parfois difciles
à supporter au quotidien (constipation…). J’estime par
ailleurs que lorsqu’il faut passer à un opioïde, on sort
de mon domaine de compétence et je réfère donc ces
patients à un centre de la douleur.
Pratiquement, je revois mes patients 4 à 6 semaines
après le début du traitement, an d’évaluer l’efcacité
de celui-ci sur base notamment de l’échelle visuelle de la
douleur. Le traitement à dose maximale tolérée est jugé
efcace si on a obtenu une diminution d’au moins 30%2
de la douleur, ce qui se rencontre fréquemment avec la
prégabaline. En absence de résultat, il faut changer de
classe thérapeutique, toujours en respectant les paliers
de titration. Par contre, si le résultat du premier traite-
ment est perceptible mais partiel, il est recommandé
d’associer deux classes pour obtenir un résultat appré-
ciable.
Attendre deux mois paraît cependant
assez long avant de modier
éventuellement le traitement…
Effectivement,mais il faut se donner le temps pour
juger de l’efcacité, spécialement lors de l’instauration
d’un traitement. On doit évaluer la titration de la dose
et la tolérance, surtout aux effets indésirables transi-
toires (nausée importante avec la duloxétine). Quoi qu’il
en soit, il faut préciser dès le départ aux patients que
le traitement soigne le symptôme douloureux et non sa
cause et qu’il existe un pourcentage naturel d’échecs
thérapeutiques. Mais avant de parler réellement d’échec,
il faut interroger correctement le patient sur l’évolution
des symptômes nocturnes mais aussi sur la qualité du
sommeil et sa qualité de vie, deux points que la préga-
baline améliore relativement rapidement et de manière
sensible. Elle présente en outre l’énorme avantage de ne
pas présenter d’interactions médicamenteuses. Cepen-
dant, il faut avertir le patient de la possibilité de somno-
lence, un avertissement important pour éviter les risques
de chute ou d’accident, ainsi que celui d’une prise de
poids possible que l’on pourra gérer à la condition d’y
être attentif.
En fonction de tout cela, quel est le
patient-type auquel vous proposez la
prégabaline?
Il n’y en a pas, car tous peuvent en bénécier, y compris
les insufsants rénaux, chez lesquels il suft de réduire
les doses (il m’arrive de prescrire la prégabaline en ma-
gistrale à la dose de 25mg). Cela dit, comme signalé
précédemment, les patients sous antidépresseurs béné-
cient à mon sens plus du passage à la duloxétine.
Cependant, je ne voudrais pas terminer cette interview
sans rappeler que toute douleur chez un patient diabé-
tique n’est pas forcément liée à une neuropathie et qu’il
peut y avoir d’autres types de neuropathie chez un dia-
bétique (inammatoire par exemple) et que, en cas de
doute ou d’évolution non conforme à nos attentes, il ne
faut pas hésiter à référer le patient chez un neurologue.
Références
1. Van Acker, et al. Diabetes and Metabolism 2009;35:206-13.
2. Farra JT, et al. Pain 2001;94:149-58.
* Article réalisé à la demande de Pzer. Les propos recueillis par le
journaliste n’engagent que le Dr Heureux, qui signale n’avoir aucun
conit d’intérêt.
Source des statistiques dans le DPN
Environ 50% des diabétiques développent
une neuropathie1,2
La neuropathie douloureuse touche 20 à
24% de la population diabétique3
1. Organisation mondiale de la santé, Aide-mémoire sur le diabète (en ligne).
Août 2011.
Disponible sur http://www.who.int/mediacenter/factsheets/fs312/fr/index.
html. Dernière consultation: 5 Août 2011
2. Tesfaye S, et al. Diabetes Metab Res Rev. Publication éléctronique 21 juin
2011
3. Schmader KE. Clin J Pain. 2002;18:350-4

DÉNOMINATION DU MÉDICAMENT: LYRICA® COMPOSITION QUALITATIVE ET QUANTITATIVE: LYRICA® 75mg gélules: chaque gélule contient
75mg de prégabaline. LYRICA® 150mg gélules: chaque gélule contient 150mg de prégabaline. LYRICA® 300mg gélules: chaque gélule contient 300mg
de prégabaline. FORME PHARMACEUTIQUE: 75mg, gélule à 75mg, gélule blanche et orange, portant en noir les mentions «Pzer» sur la partie
supérieure et «PGN 75» sur la partie inférieure. 150mg, gélule à 150mg, gélule blanche, portant en noir les mentions «Pzer» sur la partie supérieure
et «PGN 150» sur la partie inférieure. 300mg, gélule à 300mg, gélule blanche et orange, portant en noir les mentions «Pzer» sur la partie supérieure
et «PGN 300» sur la partie inférieure. DONNÉES CLINIQUES: Indications thérapeutiques: Douleurs neuropathiques: Lyrica est indiqué dans le
traitement des douleurs neuropathiques périphériques et centrales chez l’adulte. Épilepsie: LYRICA® est indiqué chez l’adulte en association dans le
traitement des crises épileptiques partielles avec ou sans généralisation secondaire. Trouble Anxieux Généralisé: LYRICA® est indiqué dans le
traitement du Trouble Anxieux Généralisé (TAG) chez l’adulte. Posologie et mode d’administration: Posologie: La posologie varie de 150 à
600mg/j, en 2 ou en 3 prises. Douleurs neuropathiques: Le traitement par prégabaline peut être instauré à la dose de 150mg/j administrée en 2 ou
en 3 prises. En fonction de la réponse et de la tolérance du patient, la dose peut être augmentée à 300mg/j après un intervalle de 3 à 7 jours, et peut
si nécessaire être augmentée à la dose maximale de 600mg/j après un intervalle supplémentaire de 7 jours. Épilepsie: Le traitement par prégabaline
peut être instauré à la dose de 150mg/j administrée en 2 ou en 3 prises. En fonction de la réponse et de la tolérance du patient, la dose peut être
augmentée à 300mg/j après 1 semaine. La dose maximale de 600mg/j peut être atteinte après un délai supplémentaire d’1 semaine. Trouble Anxieux
Généralisé: La posologie varie de 150 à 600mg/j en 2 ou en 3 prises. La nécessité de poursuivre le traitement doit être réévaluée régulièrement. Le
traitement par prégabaline peut être instauré à la dose de 150mg/j. En fonction de la réponse et de la tolérance du patient, la dose peut être
augmentée à 300mg/j après 1 semaine. Après un délai supplémentaire d’1 semaine, la dose peut être augmentée à 450mg/j. La dose maximale de
600mg/j peut être atteinte après un délai supplémentaire d’1 semaine. Interruption du traitement par la prégabaline: conformément aux pratiques
cliniques actuelles, si le traitement par la prégabaline doit être interrompu, il est recommandé de le faire progressivement sur une période minimale
d’1 semaine quelle que soit l’indication (voir Effets indésirables). Utilisation chez les insufsants rénaux: La prégabaline est éliminée de la
circulation générale principalement par voie rénale sous forme inchangée. La clairance de la prégabaline étant directement proportionnelle à la
clairance de la créatinine, chez les patients présentant une insufsance rénale une réduction de la dose devra être établie individuellement en tenant
compte de la clairance de la créatinine (CLcr), comme indiqué dans le Tableau 1, calculée selon la formule suivante: CLcr (ml/min)= [1,23x[140-
âge(années)] x poids(kg) / créatinine sérique(µmol/l)](x0,85 pour les femmes). La prégabaline est éliminée efcacement du plasma par hémodialyse
(50% du médicament en 4h.). Pour les patients hémodialysés, la dose journalière de prégabaline doit être adaptée en tenant compte de la fonction
rénale. En plus de la dose journalière, une dose supplémentaire doit être administrée immédiatement après chaque hémodialyse de 4h. (voir Tableau
1).Tableau 1. Adaptation de la dose de prégabaline selon la fonction rénale: Clairance de la créatinine (CLcr) (ml/min); Dose journalière totale de
prégabaline*; Dose Initiale (mg/j); Dose Maximale (mg/j); Schéma posologique; ≥60; 150; 600; BID ou TID; ≥30 – <60; 75; 300; BID ou TID; ≥15
– <30; 25-50; 150; 1x/j ou BID; <15; 25; 75; 1x/j; Dose supplémentaire après hémodialyse (mg); 25; 100; Dose unique+. TID= 3 doses séparées.
BID= 2 doses séparées. * La Dose Journalière Totale (mg/j) doit être divisée par le nombre de prises indiqué pour obtenir le nombre de mg par prise.
+ La Dose supplémentaire est une dose complémentaire administrée en 1 seule prise. Utilisation chez les patients insufsants hépatiques:
Aucun ajustement de la dose n’est nécessaire chez les patients insufsants hépatiques. Population pédiatrique: La sécurité d’emploi et l’efcacité
de Lyrica chez l’enfant de moins de 12ans et chez l’adolescent (12-17ans) n’ont pas été démontrées. Aucune donnée n’est disponible. Utilisation
chez le sujet âgé (de plus de 65 ans): En raison d’une diminution de la fonction rénale, une réduction de la dose de prégabaline peut être
nécessaire chez les patients âgés (voir utilisation chez les insufsants rénaux). Mode d’administration: LYRICA® peut être pris au moment ou en
dehors des repas. LYRICA® est administré uniquement par voie orale. Contre-indications: Hypersensibilité à la substance active ou à l’un des
excipients. Effets indésirables: Le programme d’évaluation clinique de la prégabaline a été mené chez plus de 8900 patients exposés à la prégabaline,
plus de 5600 d’entre eux l’ayant été dans le cadre d’essais en double aveugle contrôlés contre placebo. Les effets indésirables le plus fréquemment
rapportés ont été les étourdissements et la somnolence. Ces effets étaient généralement d’intensité légère à modérée. Dans toutes les études
contrôlées, les interruptions de traitement liées aux effets indésirables ont été de 12% pour les patients recevant la prégabaline et de 5% pour ceux
recevant le placebo. Les effets indésirables les plus fréquents ayant entraîné l’arrêt du traitement par la prégabaline ont été les étourdissements et
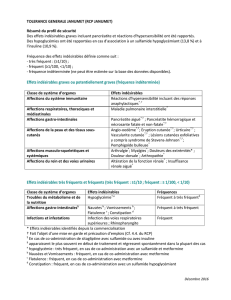
la somnolence. Le tableau ci-dessous énumère, par type et par fréquence, tous les effets indésirables survenus à une incidence supérieure à celle du
placebo et chez plus d’un patient (très fréquent (≥1/10), fréquent (≥1/100 à <1/10), peu fréquent (≥1/1.000 à <1/100), rare (≥1/10.000 à
<1/1.000), très rare (<1/10.000), fréquence indéterminée (ne peut être estimée sur la base des données disponibles). Au sein de chaque groupe de
fréquence, les effets indésirables sont présentés par ordre de gravité décroissante. Les effets indésirables cités peuvent aussi être associés à la
maladie sous-jacente et/ou aux médicaments concomitants. Dans le traitement des douleurs neuropathiques centrales dues à une lésion de la moelle
épinière, l’incidence des réactions indésirables en général, les réactions indésirables touchant le SNC et la somnolence en particulier, ont été accrus.
Les réactions supplémentaires rapportées après commercialisation gurent dans la liste ci-dessous avec une fréquence indéterminée. Classe de
systèmes d’organes; Effets indésirables; Infections et Infestations; Peu fréquent: Nasopharyngite; Affections hématologiques et du système
lymphatique; Rare: Neutropénie; Affections du système immunitaire; Fréquence indéterminée: Hypersensibilité, œdème de Quincke, réaction
allergique; Troubles du métabolisme et de la nutrition; Fréquent: Augmentation de l’appétit; Peu fréquent: Anorexie, Hypoglycémie; Affections
psychiatriques; Fréquent: Humeur euphorique, confusion, irritabilité, diminution de la libido, désorientation, insomnie; Peu fréquent: Hallucinations,
attaques de panique, nervosité, agitation, dépression, humeur dépressive, humeur changeante, dépersonnalisation, manque du mot, rêves anormaux,
augmentation de la libido, anorgasmie, apathie; Rare: Désinhibition, excitation psychique; Fréquence indéterminée: Agression; Affections du système
nerveux; Très fréquent: Etourdissements, somnolence; Fréquent: Ataxie, troubles de la coordination, tremblements, dysarthrie, troubles de la
mémoire, céphalées, troubles de l’attention, paresthésies, sédation, troubles de l’équilibre, léthargie; Peu fréquent: Syncope, stupeur, myoclonie,
hyperactivité psychomotrice, agueusie, dyskinésie, vertiges de position, tremblement intentionnel, nystagmus, trouble cognitif, trouble du langage,
hyporéexie, hypoesthésie, amnésie, hyperesthésie, sensation de brûlure; Rare: Hypokinésie, parosmie, dysgraphie; Fréquence indéterminée: Perte
de connaissance, altération de la fonction mentale, convulsions, malaise; Affections oculaires; Fréquent: Vision trouble, diplopie; Peu fréquent:
Troubles visuels, gonement des yeux, anomalies du champ visuel, diminution de l’acuité visuelle, douleur oculaire, fatigue visuelle, sècheresse
oculaire, larmoiement; Rare: Perte de la vision périphérique, oscillopsie, altération de la vision stéréoscopique, photopsie, irritation des yeux,
mydriase, strabisme, halo visuel; Fréquence indéterminée: Perte de la vue, kératite; Affections de l’oreille et du labyrinthe; Fréquent: Vertiges; Peu
fréquent: Hyperacousie; Affections cardiaques; Peu fréquent: Tachycardie, Bloc auriculo-ventriculaire du 1er degré; Rare: Tachycardie sinusale,
bradycardie sinusale, arythmie sinusale; Fréquence indéterminée: Insufsance cardiaque congestive, allongement de l’intervalle QT; Affections
vasculaires; Peu fréquent: Bouffées vasomotrices, bouffées de chaleur, hypotension, hypertension; Rare: Sensation de froid aux extrémités; Affections
respiratoires, thoraciques et médiastinales; Peu fréquent: Dyspnée, sécheresse nasale; Rare: Epistaxis, sensation de constriction du pharynx, toux,
congestion nasale, rhinite, ronement; Fréquence indéterminée: Œdème pulmonaire; Affections gastro-intestinales; Fréquent: Vomissements,
bouche sèche, constipation, atulences; Peu fréquent: Distension abdominale, reux gastro-œsophagien, sialorrhée, hypoesthésie orale; Rare:
Ascite, pancréatite, dysphagie; Fréquence indéterminée: Gonement de la langue, diarrhée, nausées; Affections de la peau et du tissu sous-cutané;
Peu fréquent: Eruption papuleuse, hyperhidrose; Rare: Urticaire, sueurs froides; Fréquence indéterminée: Syndrome de Stevens-Johnson, prurit;
Affections musculo-squelettiques et systémiques; Peu fréquent: Contractions musculaires, gonements articulaires, crampes musculaires, myalgie,
arthralgie, dorsalgie, douleur des membres, rigidité musculaire; Rare: Rhabdomyolyse, spasmes cervicaux, douleurs cervicales; Affections du rein et
des voies urinaires; Peu fréquent: Incontinence urinaire, dysurie; Rare: Insufsance rénale, oligurie; Fréquence indéterminée: Rétention urinaire;
Affections des organes de reproduction et du sein; Fréquent: Troubles de l’érection; Peu fréquent: Retard de l’éjaculation, dysfonction sexuelle; Rare:
Aménorrhée, écoulement mammaire, douleur mammaire, dysménorrhée, hypertrophie mammaire; Troubles généraux et anomalies au site
d’administration; Fréquent: Troubles de la marche, sensation d’ébriété, fatigue, œdème périphérique, œdème; Peu fréquent: Chutes, oppression
thoracique, asthénie, soif, douleur, sensations anormales, frissons; Rare: Œdème généralisé, hyperthermie; Fréquence indéterminée: Oedème de la
face; Investigations; Fréquent: Prise de poids; Peu fréquent: Augmentation de la créatine phosphokinase sanguine, de l’alanine aminotransférase, de
l’aspartate aminotransférase, numération des plaquettes diminuée; Rare: Glycémie augmentée, kaliémie diminuée, numération des globules blancs
diminuée, augmentation de la créatininémie, perte de poids. Après interruption d’un traitement à court ou long terme par la prégabaline, des
symptômes de sevrage ont été observés chez certains patients. Les réactions suivantes ont été rapportées: insomnie, céphalées, nausées, anxiété,
diarrhée, syndrome grippal, convulsions, nervosité, dépression, douleurs, hyperhidrose, et étourdissements. Le patient doit en être informé en début
de traitement. Concernant l’interruption d’un traitement prolongé par la prégabaline, il n’y a pas de données sur l’incidence et la sévérité des
symptômes de sevrage suivant la durée d’utilisation et la dose de prégabaline. TITULAIRE DE L’AUTORISATION DE MISE SUR LE MARCHÉ:
Pzer Limited, Ramsgate Road, Sandwich, Kent, CT13 9NJ, Royaume-Uni. NUMÉROS D’AUTORISATION DE MISE SUR LE MARCHÉ:
EU/1/04/279/011-013, EU/1/04/279/038, EU/1/04/279/017-019, EU/1/04/279/031-32, EU/1/04/279/040, EU/1/04/279/023-025, EU/1/04/279/043.
DATE DE MISE À JOUR DU TEXTE: novembre 2011.
1
/
3
100%