monitorage et debit cardiaque

E
D
R
E
COLE
D
’IADE.
R
EIMS
D
E
EIA
D
D
EBIT
C
E
NDOC
A
D
E1ere
a
C
ARDIA
Q
A
VITAI
R
1
a
nnée. |
T
Q
UEE
T
R
E
.
T
.Dutra
n
T
MONI
T
n
noy.
T
ORAG
16/0
4
E
4
/2008

2
Débit cardiaque et monitorage endocavitaire.

3
SOMMAIRE :
Introduction. p4
1/Définitions. p5
2/Le débit cardiaque :
2-1/Facteurs modifiants volume d’éjection systolique : p5
2-1-1/Précharge p6
2-1-2-/Fonction « pompe » ventriculaire p8
2-1-2-1/Fonction systolique p8
2-1-2-2/Fonction diastolique p9
2-1-3/Post-charge p10
2-2/La fréquence cardiaque : p12
3/Monitorage endocavitaire : p13
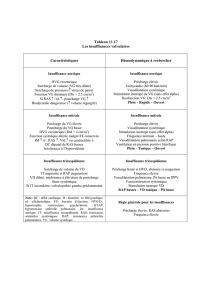
La sonde de Swann-Ganz ™
3-1/indications p14
3-2/Mise en place p14
3-3/Pressions mesurées p15
3-4/Complications et limites p17
4/Moyens de suppléance p18
Conclusion. p19
Bibliographie. p20
ANNEXES

4
Introduction :
La perfusion efficace des organes et des tissus qui contribue à un
apport suffisant en oxygène, dépend du fonctionnement du cœur et donc
de son débit. L’évaluation de la fonction cardiaque est nécessaire à la
prise en charge du patient en anesthésie ainsi qu’en réanimation. Au
delà des signes cliniques du bon ou mauvais fonctionnement de la
pompe cardiaque, il existe des méthodes invasives permettant l’étude de
ce débit. Nous allons déterminer les facteurs qui agissent dans sa
régulation pour ainsi avoir une meilleure compréhension du monitorage
endocavitaire offrant des mesures de ce débit.
La compréhension de la régulation du débit cardiaque est complexe
mais essentielle aux soins des patients de réanimation ou en anesthésie.
Je vais donc en premier lieu poser quelques définitions pour nous
assurer d’un langage commun puis expliquer les différents modes de
régulation du débit cardiaque, ce qui permettra ensuite de traiter le
monitorage endocavitaire.

5
1/Définitions :
Volume d’éjection systolique (VES) : Volume de sang éjecté à chaque
battement.
Débit cardiaque (Dc) : le débit cardiaque est le volume de sang éjecté à
chaque battement (VES) par les ventricules multiplié par la fréquence
cardiaque par minute. (Normale 5 à 6 L/min).
Attention : dans le cadre de l’étude du débit cardiaque, on
considère le sang comme un fluide parfait, c'est-à-dire à faible viscosité
et en écoulement laminaire. On exclu donc les capillaires et vaisseaux
périphériques, on peut donc appliquer la loi de Poiseuille :
Index cardiaque : c’est le débit cardiaque rapporté à la surface corporelle
du sujet. S’exprime en L/mn/m2 (normale sup. à 3 L/min/m2).
2/Débit cardiaque :
Le débit cardiaque est donc égal à la fréquence cardiaque
multipliée par le volume d’éjection systolique : DC=FC*VES.
Pour expliquer comment se fait la régulation de ce débit nous allons
détailler les facteurs influençant le volume d’éjection systolique puis la
fréquence cardiaque.
2-1/Facteurs modifiant le VES :
La circulation sanguine est, hors phénomènes pathologiques un
système clos, c'est-à-dire que la quantité de sang éjectée des ventricules
est la même que le retour veineux.
Le volume d’éjection systolique dépend alors de la précharge, de la
fonction « pompe cardiaque » à proprement dite et de la post-charge.
Dc =Pression aortique/résistances artérielles.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%