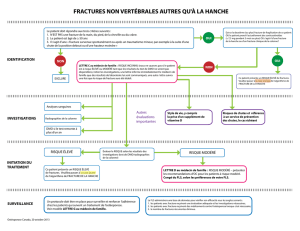
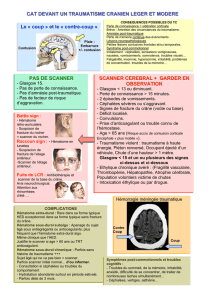
Polytraumatisé

679
Polytraumatisé

680
Introduction
Un polytraumatisé est unblessé graveatteintde plusieurs lésionsdont une aumoinsmeten
jeule pronosticvitalà court oumoyen terme.
Cette définition rend compte de lagravité de lasituation etde l’importance des«Golden
Hours » danslaprise en charge desdéfaillances respiratoires, circulatoiresetneurologiques
(40à50% de décèsen pré-hospitalier,30 % de décèsdansles48 premièresheures,première
cause de décèschezlesjeunes,20 à30 % de décèsévitablesmoyennant une bonne gestion
radioclinique).
La place de l’imagerie danslaprise en charge multidisciplinaire despolytraumatisés,essen-
tielle,est de faireunbilan précisetcompletdeslésionsle plus rapidementpossible. Cette
place peut varieren fonction desdifférents typesde structuresd’accueil,desdisparitésduparc
d’imagerie etdeséquipesde radiologie etde réanimation.
L’imagerie immédiate dupolytraumatisé inclut une radiographie thoracique de face dès
l’arrivée dupatienten salle de déchoquage.
Une radiographie dubassin de face est le plus souvent réalisée en casde suspicion clinique
de lésion dubassin oud’instabilité hémodynamique.
Encasd’instabilité hémodynamique,l’échographie abdominale seraréalisée en salle de
déchocage.
L’élémentessentiel dubilan est l’examen TDM multi-détecteur ducorpsentier, chez un
patient stable ou stabilisésur le plan hémodynamique, avectendanceàlasuppression quasi
systématique des radiographiesdu rachisetdesmembres.
Lesindicationsde l’IRM en urgencesont rareset spécifiques.
Echographie abdominale
L’intérêtmajeur de cettetechnique est lapossibilité de détecteretd’évaluer rapidement un
hémopéritoine qui pourraitjustifier,s’il est abondant,une laparotomie exploratrice d’emblée
(rarementen pratique). La sensibilité médiocre de l’échographie pour lesautreslésionsne
dispense pasd’un examen TDM.
Scanner
En général,l’exploration ducrâne,de laface etdu rachiscervicalse fait sansinjection. Celle
de larégion quis’étend de lajonction cervicothoraciqueaux trochanters nécessiteune
injection de produitde contraste.
La longueur relative de l’installation sur latable du scanner,larapidité de l’acquisition
actuelle desimages,l’importance dupost-traitementauquel peuventparticiperles
manipulateurs etl’importance de latransmission desimages sontàsouligner.
Technique
•Installation dupolytraumatisésur latable TDM en veillantà ce que lesmembres soient
inclus dansle champ d’acquisition.
•Brasde préférence le long ducorpspour lesacquisitions sur le crâne,le massif facial etle
rachiscervical,puis si possible surélevésau-dessus de latête pour l’acquisition thoraco-
abdomino-pelvienne.
•Enleverlesobjets métalliquespour éviterlesartéfacts.
•Voie veineusecentrale oupériphériqueselon lesbesoinsdu réanimateur.
Acquisition et traitementdesimages
Dans tous lescas,un médecin radiologue doitêtre présentàla console.
Trauma
Prise en charge dupolytraumatisé en imagerie
Fiche 1

681
b
Topogramme
L’idéal est d’obtenir untopogramme unique du vertexaux trochanterétenduaux membres
inférieurs en casde fracture,luxation,ou syndrome ischémique.
Adéfaut,faireuntopogramme du vertexàlajonction cervicothoracique,et unsecond à
partirde cette jonction aumoinsjusqu’aux trochanters.
b
Acquisitions
Crâne et rachiscervical
•Acquisition ducrâne,dumassif facial etdu rachiscervical en unseulvolume sansinjection.
•Paramètresà adapteren fonction desconstructeurs,du type de multidétecteurs etdes
paramètresde reconstruction. Descoupesmillimétriquesouinframillimétriques sont
souhaitables.
•Algorithme de reconstruction :filtre moupour l’encéphale etfiltre dur pour le massif facial
etle rachiscervical.
Thorax, abdomen,pelvis(TAP)
•paramètres:
-champ de vuesuffisammentlarge pour couvrirle troncetlesceintures;
-paramètresà adapteren fonction desconstructeurs,du type de multidétecteurs etdes
paramètresde reconstruction. Le problème est moinsàladosimétrie qu’àl’efficacité
diagnostique (rapport signalsur bruit suffisant:120,voire 140kVpour lespatients de
fortecorpulence,sont recommandéspour les sériesaprèsinjection brasle long ducorps;
coupesde 1,25à2,5 mm ;
-algorithmesde reconstruction :filtre moupour le médiastin,l’abdomen etle pelvis ; filtre
dur pour le poumon etle squelette.
•séries réalisées:
-1 resérie sanspréparation éventuelle
Descoupes thoracoabdominopelviennes sansinjection en coupesjointivesépaisses,en
diminuantaumaximum lesmAs,sont réaliséesparcertaineséquipes,pour détecterles
épanchements hématiquesethématomes.Il n’yapasde consensus précisquantàl’intérêt
de cescoupes.
2esérie thoracoabdominopelvienne au tempsartériel, aprèsinjection de 100 à120 ml
(1,5 ml/kg) de contraste iodé à300 à370 mg/100 ml à3à4 ml/s.Utilisation recommandée
dulogiciel de détection automatique duproduitde contraste placé en regard de la
portion antérieure de la crosseaortique ou, à défaut,délai de l’ordre de 20 à30 secondes
aprèsle début de l’injection (détection de lésionsisthmiquesde l’aorte,de saignements
actifsabdominaux oupelviens…).
-3esérie au temps veineux,descoupolesdiaphragmatiquesaupelvisaprès un délai de
l’ordre de 70 à90 secondesaprèsle début de l’injection (temps veineux etparenchy-
mateux :détection de fracturesparenchymateuses,d’extravasation de produitde
contraste…).
-4 esérie tardiveéventuelle,descoupolesdiaphragmatiquesaupelvis,en casd’anomalies
rénalesoupérirénalesouen casde doutesur une plaie vésicale,environ 5 minutesaprès
l’injection (détection desfuitesanormalesde contraste,d’urinomes,de plaies urétérales
ou vésicales…).
Une alternativeàlasérie 2artérielle,de plus en plus réalisée avecl’augmentation des
performancesdesmachines,est une exploration en untempsdes troncs supra-aortiques,du
rachiscervical etde l’ensemble thoraco-abdomino-pelvien,voire desmembresinférieurs.
Danscette option,ne faire descoupes sanspréparation quesur le crâne.
Lesparamètres suivants peuventalors êtreutilisés:
•patientbrasaudessus de latête,si possible ;
•paramètres variables selon lesmachines:pour les troncs supra-aortiques:280-300 mAs;
Utilisation recommandée dulogiciel de détection automatique duproduitde contraste
placé en regard de laportion antérieure de la crosseaortique ou, à défaut délai de 20 à
30 secondesaprèsle début de l’injection ;descoupes suffisammentfines sont souhaitables.
Post-traitement:reconstructions 2D-3D
Les reconstructionsMPR sur la console sontdésormais une pratique de routine.

682
Les reconstructionscoronales,sagittales,obliques, curvilignes sonteffectuéesàlademande,
en combinaison.
Des reconstructionsen 3Dvolumiquesetdescoupescentrées sur leslésionspeuventêtre
intéressantes,notammenten casde traumatisme de laface.
Méthode de lecture etcompterendu
On doitconsidérerdeux niveaux de lecture:un niveau rapide, centrésur lespathologies
mettanten jeud’emblée le pronosticvital,et une analyse exhaustive,qui demande
obligatoirementplus de temps(de l’ordre de 30 à40minutes).
Leséléments suivants doiventêtreanalysés systématiquement,en recherchantnotammentles
pathologiesindiquéesci-dessous :
Crâne
•Osde lavoûtecrânienne :fracture ± embarrure,hématome ouplaie profonde du scalp.
•Espacespéricérébraux et ventricules:hématome extradural ou sousdural,hémorragie
méningée ou ventriculaire,pneumencéphalie.
•Parenchyme encéphalique: contusion hémorragique,lésion profonde.
•Anomalies«secondaires»:
-lésion ischémique;
-signesd’hypertension intracrânienne auniveaudu3eventricule etdesciternes
périmésencéphaliques;
-déviation de laligne médiane,engagements temporal, central,desamygdales
cérébelleuses.
Massif facial
•Fracture du sphénoïde avecesquille osseuseàproximité dunerf optique.
•Fracture passantparle canalcarotidien :traitementendovasculaire en casd’épistaxisgrave
oude signescliniquesde fistule carotidocaverneuse (élargissementd’unsinus caverneux
(fenêtre parenchyme encéphalique).
•Fracture de l’étage antérieur de la base ducrâne avecrisque de brèche méningée.
•Paroisetcontenuorbitaires:fracture duplancherde l’orbiteavecincarcération dumuscle
droitinférieur ; fracture de lalame papyracée (paroi médiale) ;autre fracture (toit,paroi
latérale) ;anomalie de l’œil :exophtalmie,déformation…
•Rocher:fractureatteignantle facial,translabyrinthique ou touchantle tegmen (risque de
brèche méningée) (unscanner ultérieur dédié serarequisen casd’otorrhée de LCR, de
paralysie faciale traumatique…).
•Mandibule - Articulation temporo-mandibulaire:fracturesetluxations.
•Massif facial:fracturesde Lefort,dislocationsorbitonasoethmoïdofrontales(DONEF),
autres.
Rachiscervical,thoracique etlombaire
•Corps vertébraux :
-défaut d’alignement(antéropostérieur,rotatoire),fractures,luxations.
•Arcsneuraux :
-fracture lame,pédicule,processus articulaire,processus épineux ou transversaire;
-luxation articulaire postérieure.
•Contenuducanalrachidien :fragmentintracanalaire,hémorachis.
•Partiesmollesprévertébrales.
Bassin
•Disjonction sacro-iliaque oude lasymphyse pubienne.
•Fractures: branche iliopubienne ouischiopubienne ;aile iliaque;cotyle (paroi antérieure,
postérieure,toit,fond) ; sacrum (aileron, corps,traitde refend passantpar untrou sacré…) ;
col fémoral.
•Hématome associé avecou sans saignementactif.
Thorax
•Pneumo-hémomédiastin.
•Aorte et troncs supra-aortiques:rupture isthmique de l’aorte,dissection.
•Trachée etbronches:rupturetrachéobronchique.

683
•Péricarde :hémopéricarde.
•Déviation cardiaque:luxation cardiaque.
•Poumons: contusion,lacération,emphysème interstitiel, autres…
•Plèvre:pneumothorax,hémothorax.
•Paroi :fracturesde côtes,voletcostal,fracturesdescartilageschondrocostaux ; fracture du
sternum,luxation sternoclaviculaire (en particulierpostérieure) ;fracture de la clavicule,de
lascapula, dissociation scapulothoracique; saignementactif des vaisseaux mammaires
internesouintercostaux…
•Rupture dudiaphragme.
Abdomen-Pelvis
•Péritoine,rétropéritoine,espacesouspéritonéal:hémopéritoine,pneumopéritoine.
•Foie,rate:hématome (intra-,péri-,souscapsulaire), contusion,fracture,plaie vasculaire,
hémobilie,saignementactif,hypo- oudévascularisation…).
•Pancréas:fracture…
•Reins:hématome (intra-,péri-,souscapsulaire), contusion,fracture;plaie vasculaire:
saignementactif ;dissection artérielle ;hypo- oudévascularisation ;avulsion pyléo-
urétérale ; urinome ++ (temps tardif).
•Surrénales:hématome,hypo ouhypervascularisation.
•Mésentère:désinsertion mésentérique (hémopéritoine sanslésion d’organe plein),
hématome ou saignementactif mésentérique, anomaliespariétalesgrêle oucolique.
•Pelvis:hématome intra, souspéritonéal; saignementactif ;plaie vésicale ;hématome
périvésical; rupturesous- ouintrapéritonéale de lavessie (temps tardif).
Extrémités
•Fractures.
•Luxations?
•Compressions,plaies vasculaires…
Indiquerladosereçue parle patient(cf. fiche page 37)bien que,danscecontexte
oùle pronosticvital est en jeu,ladosimétrie passeau second plan.
Transmission de l’information
L’attitude à adopterdoitêtre fonction de l’équipementdisponible (accèsdirectounon àun
réseaud’imagesetaux comptes-rendus en réanimation etaublocopératoire),en
collaboration avectoute l’équipe prenanten charge lespatients.
En l’absence de PACS efficace,le besoin spécifique dupolytraumatisérequiert laréalisation
de films(oupapier)systématiquesdisponibles tout de suite. Le nombre de filmsne peut être
défini àl’avance. Pasd’excèsde films:nombreraisonnable etadaptéaugrand nombre de
coupes.Filmsdisponiblesdèsle départ dupatient.
Même en casde PACS, desplanchesde synthèse, crééesparle radiologueàpartirde
l’ensemble desdonnéesnumériques,sontessentielles, car touteslesanomalies rencontrées
doiventpouvoirêtrevisualisées très synthétiquementparlesmédecins référents,quelquesoit
l’orientation dupatient.
Danslaplupart descentres,lesimagesnatives sontgravées sur CD-Rom (notammenten cas
de transfert dupatient).
De plus en plus,le médecin effectue lui-même àla console les reconstructions.Les suivantes
sontclassiques.Seuleslesimagespathologiquesfontl’objetd’une documentation.
Exemple de documents pouvantêtre fournis:
Crâne-Face
•Crâne :reconstruction dansle plan orbito-méatal ou selon leshabitudesdu service, coupes
de 5 mm jointivesen parenchyme ± os.
•Face:reconstructionsosen coupesde 1 mm d’épaisseur,prisesde façon non jointive en
incidencesaxiales(parallèlesaupalaisdur), coronales(perpendiculairesaux précédentes) et
sagittales si fracturecomplexe.
•Si fracture duplancherde l’orbite,reconstructionscoronalesen fenêtre partie molles.
 6
6
 7
7
 8
8
1
/
8
100%