Regroupement du 11.01.12

WAHL Laura
1
Regroupement du 11.01.2012
Sujet : la polyarthrite rhumatoïde
1. Définition
La polyarthrite rhumatoïde (PR) est une maladie chronique caractérisée par des
manifestations articulaires inflammatoires, frappant de préférence les articulations distales
des membres, progressant par poussée, restant toujours fixés aux articulations
primitivement atteintes, entrainant la production de douleurs, de déformations et
d’attitudes vicieuses qui conduisent à une impotence fonctionnelle +/- complète.
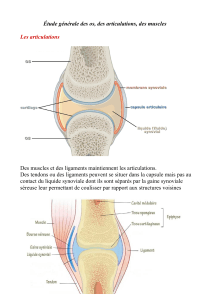
Il s’agit d’une maladie articulaire qui s’accompagne d’une inflammation de la
synoviale et qui va durer.
La synoviale est la membrane qui tapisse l’intérieur de la cavité articulaire et qui a pour
fonction de sécréter le liquide articulaire (ce qui permet de lubrifier l’articulation).
2. Mécanisme
Au cours de la polyarthrite rhumatoïde, la synoviale est le siège d’une inflammation. Elle
sécrète une quantité trop importante de liquide qui s’accumule dans l’articulation. Celle-ci
gonfle et devient douloureuse. Il y a un épanchement de synovie. Les cellules de la
membrane synoviale se multiplient donc normalement. Si l’inflammation de la synoviale
persiste, des conséquences sur tous les éléments de l’articulation (cartilage, os situé sous le
cartilage) mais aussi sur ceux qui l’entourent (ligaments, tendons) vont survenir.

WAHL Laura
2
La polyarthrite est une maladie systémique, elle peut atteindre d’autres éléments que les
articulations. La fièvre et la fatigue sont des signes fréquents au cours de cette maladie.
Des atteintes peu sévères peuvent se voir telles que celles de la peau avec le développement
des nodules rhumatoïdes : sorte de « boules » souvent situées aux coudes ou à coté des
articulations des doigts ; ou bien encore une sécheresse de l’œil et de la bouche.
3. Facteurs déclenchant la maladie
La polyarthrite rhumatoïde (PR) n’est ni une maladie infectieuse, ni contagieuse, ni cancéreuse ou
héréditaire. C’est une pathologie plurifactorielle (= plusieurs phénomènes conjugués).
- Facteurs psychologiques : suite à un évènement marquant tel un deuil, une
séparation, un accouchement…
- Facteurs hormonaux : la maladie prédomine chez la femme et survient en période
péri-ménopausique. Il existe une poussée au décours de l’accouchement.
- Facteurs environnementaux : selon la zone ou le pays la PR est +/- fréquente
- Facteurs génétiques : (= facteurs de prédisposition génétique). Leur présence facilite
l’éclosion de la maladie, mais eux seuls ne peuvent pas la déclencher. Dans les PR on
y retrouve des protéines HLA DR1 et HLA DR4 qui se rencontrent fréquemment. Ces
protéines se trouvent à la surface des GB.
Fig 1 : inflammation de
la synoviale
Fig 2 : hypertrophie de la
synoviale avec
multiplication des franges,
amincissement cartilage,
épanchement de liquide
synovial
Fig 3 : poursuite de
l’amincissement du
cartilage et
développement
d’ulcérations osseuses

WAHL Laura
3
4. Complications
- Lésions ostéo-articulaires : complications fréquentes
- Si l’inflammation persiste au sein des articulations, cela va entrainer des dégâts qui
vont devenir irréversible. A ce stade les déformations, ruptures de tendon, peuvent
survenir s’il n’y a pas de ttt adéquat.
- Atteintes extra-articulaires
5. Précautions à prendre
- Modifier certaines habitudes
- Apprendre à faire certains gestes de manières différentes
- Choix des chaussures : doit être adapté aux pieds en particulier s’il y a des
déformations. Elles doivent être suffisamment souple et assurer un bon maintient
- Veiller à avoir une activité physique adaptée et régulière
- Aménagement adaptée dans la maison (poignet de porte…)
- Voiture adaptée
6. Traitement
Le traitement de la PR repose sur l’association de plusieurs éléments :
- Traitement médicamenteux
- Traitements locaux
- Informations sur la maladie + éducation
- Approche médico-psychologique
- Réadaptation fonctionnelle personnalisée
- En dernier recours : interventions chirurgicales
Il y a deux types de traitements médicamenteux généraux :
Les traitements symptomatiques qui agissent uniquement sur les symptômes
Exemple :
o Antalgiques
o AINS (anti-inflammatoires non stéroïdiens) + Corticoïdes : combattent
l’inflammation

WAHL Laura
4
Les traitements de fond qui bloquent l’évolution de la maladie
o Méthotrexate : traitement de fond de la PR. Son activité atténue
l'inflammation et supprime les réactions du système immunitaire. (Métoject,
Imeth, Novatrex…)
o Antipaludéens de synthèse : réduisent les symptômes mais ne préviennent
pas la destruction articulaire. Est essentiellement utilisé dans le traitement
des formes débutantes et peu actives de polyarthrite rhumatoïde, en
association avec le méthotrexate ou la sulfasalazine.
o Sels d’or : traitement de référence de la polyarthrite rhumatoïde, du fait de
leurs effets régulateurs sur le système immunitaire. Leur utilisation est
devenue rares.
o Sulfasalazine : peut être prescrite à la place ou en complément du
méthotrexate. Les effets indésirables sont digestifs (nausées et
vomissements).
o Biothérapies (l‘infliximab, l’adalumimab, l’étanercept) : permettent la
rémission de la PR, mais ne la guérissent pas. La maladie réapparait à l’arrêt
du traitement
o Léflunomide : c’est un immunosuppresseur. A les mêmes effets indésirables
que le méthotrexate. Peut provoquer une perte de poids ou une diminution de la
sensibilité des doigts et des pieds.
o Immunosupresseurs : diminuent l’activité du système immunitaire. Ils sont
indiqués lorsque le méthotrexate n’est pas suffisamment efficace.
(Léflunomide, ciclosprine, anakinra, azathioprine)
Cure de MABTHERA :
MABTHERA, en association au méthotrexate est indiqué pour le traitement de la polyarthrite
rhumatoïde active sévère, chez les patients adultes ayant présenté une réponse inadéquate
ou une intolérance aux traitements de fond, dont au moins un inhibiteur du facteur de
nécrose tumorale (anti-TNF).
Il a été montré que MABTHERA en association au méthotrexate, réduit le taux de
progression des dommages structuraux articulaires mesurés par radiographie et améliore les
capacités fonctionnelles.
(Un cycle de traitement par MabThera est constitué de deux perfusions intraveineuses de
1000 mg. La posologie recommandée de MabThera est de 1000 mg par perfusion
intraveineuse, suivie d'une deuxième perfusion intraveineuse de 1000 mg à deux semaines
d'intervalle. Les patients doivent recevoir 100 mg de méthylprednisolone par voie
intraveineuse 30 minutes avant les perfusions de MabThera pour diminuer l'incidence et la
sévérité des réactions liées à la perfusion).
1
/
4
100%