Insuffisance pulmonaire après traitement chirurgical d`une

Insuffisance pulmonaire après traitement Insuffisance pulmonaire après traitement
chirurgical d'une sténose pulmonairechirurgical d'une sténose pulmonaire
NidhalNidhal BouchahdaBouchahda , Rim , Rim LakhdharLakhdhar, Mohamed , Mohamed AyadiAyadi, , NaouelNaouel Ben Ben
Salem , Mehdi Salem , Mehdi CheourCheour, , HabibaHabiba DrissaDrissa
Service de Cardiologie Adultes Service de Cardiologie Adultes HopitalHopital la la RabtaRabta TunisTunis
Insuffisance pulmonaire après traitement Insuffisance pulmonaire après traitement
chirurgical d'une sténose pulmonairechirurgical d'une sténose pulmonaire
NidhalNidhal BouchahdaBouchahda , Rim , Rim LakhdharLakhdhar, Mohamed , Mohamed AyadiAyadi, , NaouelNaouel Ben Ben
Salem , Mehdi Salem , Mehdi CheourCheour, , HabibaHabiba DrissaDrissa
Service de Cardiologie Adultes Service de Cardiologie Adultes HopitalHopital la la RabtaRabta TunisTunis
L’insuffisance pulmonaire (IP) résiduelle après traitement chirurgical des
rétrécissements pulmonaires est une complication redoutable. Elle expose à
l’insuffisance cardiaque droite, à des arythmies ventriculaires graves et à une
mauvaise tolérance à l’effort. Le traitement de l'IP repose sur le
remplacement valvulaire pulmonaire par hétérogreffe.
Nous rapportons le cas d’une patiente âgée de 51 ans ayant un
rétrécissement pulmonaire associé à une sténose pulmonaire
infundibulaire. Elle a bénéficié d’une résection valvulaire pulmonaire sans
mise en place d’une prothèse et une résection infundibulaire pulmonaire
avec un excellent résultat immédiat. Actuellement, soit 27 ans après
l’intervention chirurgicale, la patiente est asymptomatique avec à L’ECG
un rythme sinusal et un bloc de branche droit complet.
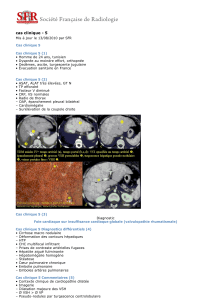
L'échocardiographie révèle une insuffisance pulmonaire importante avec
dilatation des cavités droites sans rétrécissement pulmonaire résiduel,
une insuffisance tricuspidienne et une PAPs=51mmHg, la fonction du
ventricule gauche étant conservée . L' angioscanner thoracique montre
une sténose non significative pré hilaire des deux artères pulmonaires
associée à une dilatation du tronc des artères pulmonaires. La patiente
est proposée pour hétérogreffe pulmonaire.
ETT vue para sternale
gauche petit axe
montrant une IP massive
ETT vue apicale 4 cavités
montrant la dilatation du VD
Diminution de la vitesse maximale du
déplacement systolique de l’anneau
tricuspidien (onde Sa) mesurée en
Doppler tissulaire pulsé (DTI)
Angioscanner: sténose de l’ artère
pulmonaire gauche
Angioscanner: Sténose de l’ artère
pulmonaire droite
Chez les patients asymptomatiques porteurs d' insuffisance pulmonaires, le temps optimal d'
un remplacement valvulaire pulmonaire est un défit assez difficile à relever. La controverse
concernant l’ effet à long terme d’ une surcharge volumétrique sur le VD et l’ absence de
paramètres échographiques pronostics validés expliquent cette difficulté. Actuellement, chez
ces patients asymptomatiques, le remplacement valvulaire pulmonaire (RVP)est indiqué en cas
de dilatation progressive du VD, altération progressive de le fonction VD, majoration d’une
insuffisance tricuspidienne, arythmie atriale ou ventriculaire Soutenue. . Elle permet une
amélioration du volume du VD (remodelage) si indiquée à temps (VTD VD <170 ml /m2)
selon l’étude de therrien et al mais elle ne permet pas une amélioration de la fonction
systolique du ventricule droit chez certains patients. Pour Folkert J.& als, cependant, la
politique de s'abstenir de RVP chez les patients asymptomatiques et de faire un RVP
uniquement dans les patients symptomatiques ont conduit à un bon résultat dans une grande
majorité des patients.
Orifice pulmonaire avulvulaire
1
/
1
100%