(Microsoft PowerPoint

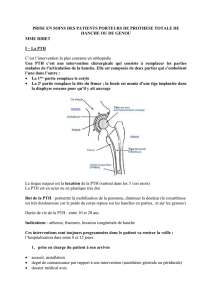
1
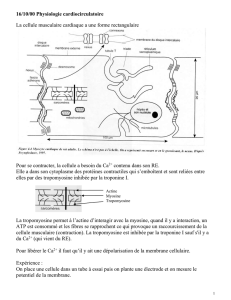
Métabolisme phosphocalcique
Dr Carole Planès
Physiologie P2 SMBH – Université Paris 13
2009
PLAN
• Le calcium : rôle et distribution dans l’organisme, bilan
quotidien
• Le phosphore : rôle et distribution dans l’organisme, bilan
quotidien
• Rappels sur le métabolisme osseux
• Régulation hormonale du métabolisme phosphocalcique
– Parathormone (PTH)
– Vitamine D
– Calcitonine
• Exemples de pathologies du métabolisme phosphocalcique
Rôle du calcium
• Sous forme de sels complexes, il assure la
solidité des os et des dents
• Sous forme ionisée, c’est un messager cellulaire
qui contrôle :
– la perméabilité des membranes
– le fonctionnement d’enzymes
– l’activation de protéines contractiles
– la transmission synaptique
Répartition du calcium
Tissu osseux : 99%
~ 25.000 mmol
Hydroxyapatite (85%)
Carbonate de calcium (15%)
Déposé sur la matrice protéique de l’os
Intracellulaire (tissus mous)
Concentration cytosolique
de Ca
2+
libre très faible (< 5.10
-6
M)
Mitochondries et réticulum
Extracellulaire : < 1%
~ 25 mmol
Plasmatique

2
Calcium plasmatique
Ca
2+
lié aux
protéines (45 %)
1,14 mmol/L
Ca
2+
(ionisé)
1,16 mmol/L
Ca-X
0,2 mmol/L
Total = 100 mg/L (2,5 mmol/L)
ULTRAFILTRABLE
GRANDEUR REGULEE
Bilan quotidien du Ca
2+
Compartiment
intracellulaire
~ 9 g
Compartiment
extracellulaire
~ 1 g
1 g
0,8 g
990 g
0,2 g
Dépôt
Résorption
Sécrétion
0,3 g
Absorption
0,5 g
0,6 g
Filtré
10 g
Réabsorbé
9,8 g
Apports alimentaires
(produits laitiers)
La concentration du Ca
2+
ionisé plasmatique
(et la calcémie) sont étroitement régulées.
L’hyper- ou l’hypocalcémie sévères
sont dangereuses (voire mortelles)
2.2 mmol/L < calcémie < 2.6 mmol/L
↓Ca
Ca
2+
2+
tétanie
allongement du QT
voire convulsions
↑Ca
Ca
2+
2+
précipitation du phosphate de Ca
raccourcissement du QT
Rôle du phosphore
• Forme avec le calcium les cristaux
d’hydroxyapatite de l’os : Ca
10
(PO
4
)
6
(OH)
2
• Indispensable dans le fonctionnement cellulaire
et l’homéostasie du milieu extracellulaire :
- Tampon intracellulaire et urinaire
- Entre dans la composition des acides nucléiques et des
membranes cellulaires
- Source d’énergie chimique sous forme d’ATP
- Forme avec des molécules organiques des liaisons riches en
énergie

3
PHOSPHORE PLASMATIQUE :
– Dosé sous forme de phosphates inorganiques (Pi) +++
– Phosphates organiques ~ 90 mg/L
(esters, phospholipides)
Ionisé
HPO
42-
et H
2
PO4
-
55 %
PO4 X
35 %
PO
4
- protéine
10 %
Phosphorémie (phosphatémie) ~ 1 mmol/L (30-45 mg/L)
Contrairement à la calcémie dont la valeur ne varie
pas, la phosphorémie fluctue (0.8 à 1.4 mmol/L)
– En fonction des apports alimentaires,
– En fonction de l’excrétion rénale,
– En fonction du cycle nycthémèral.
Bilan quotidien du phosphore
Apports alimentaires
(viande, œufs,
produits laitiers,
chocolat …)
• Contrairement au calcium, le phosphate est très
abondant dans l’alimentation, quelque que soit la
civilisation considérée.
• Le phosphate est bien absorbé au niveau du tube
digestif.
• La carence alimentaire en phosphate n’existe pas.
• L’hyperphosphatémie chronique est délétère à long
terme : risque de précipitation de phosphate de calcium
dans le rein, les vaisseaux … et morbidité
cardiovasculaire accrue.
Le risque de précipitation de phosphate de calcium
dépend du produit [calcémie] x [phosphorémie]

4
Rappels sur le
métabolisme osseux
Structure de l’os
Phase organique (tissu ostéoïde)
Collagène de type 1 et substance fondamentale
(sulfate de chondroïtine, acide hyaluronique)
Phase inorganique
Cristaux d’hydroxyapatite Ca
10
(PO
4
)
6
(OH)
2
sur lesquels peuvent s’adsorber divers ions
(Mg
2+
, K
+
, H
+
)
Remodelage osseux
• Chez l’adulte (après la croissance), l’os est en
constant renouvellement (~ 20% par an)
• Le remodelage osseux se fait au niveau des
zones de fragilité pour réparer des microlésions,
au sein d’unités multicellulaires de remodelage.
Les 3 types cellulaires de l’os
D’origine
mésenchymateuse
D’origine
hématopoïétique
Forme terminale des
ostéoblastes enfouis
dans la matrice
calcifiée
Synthèse de la
matrice osseuse
Résorption osseuse
Mécanosenseurs

5
Remodelage osseux
RésorptionFormation
Ostéoblastes
Synthèse de matrice
Ossification
ostéonectine
ostéocalcine
Ostéoclastes
Dissolution de cristaux
Destruction de la matrice
(sécrétion d’enzymes et d’acides)
collagène
Hydroxyproline
Hydroxylysine
ATP
AMP+PP (pyrophosphate)
Pi
Phosphatase alcaline
GH
H. thyr.
insuline
Vit D
Oestrogènes
minéralisation
Tissu
ostéoïde
Os
nouveau
Os
ancien
Microfissure
Précurseurs
ostéoclastes
Lignée
monocytaire
Résorption : 4-5 semaines Formation : 4-5 mois
Lacune
Régulation hormonale du
métabolisme phosphocalcique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%