Télécharger ceci

Trace numéro 3 : prise en charge de la BPCO a domicile.
Au cours de mon semestre d’hiver en gériatrie aigue, j’ai eu l’occasion de prendre en
charge de nombreux patients hospitalisés pour des décompensations (plus ou moins)
graves de BPCO.
Après avoir passé le cap aigue, vient le moment de reprendre le traitement de fond et
d’envisager le retour à domicile dans les meilleurs conditions. Je n’ai pas suffisamment
accordé d’importance à cette étape que je réalise souvent de manière un peu brouillon,
en faisant de « l’a peu près ».
Cependant au cours d’une bibliographie réalisée dans le service, j’ai eu l’occasion de
présenter un article que j’avais lu dans « la Presse Médicale » sur la stratégie
thérapeutique au long cours dans la BPCO.
Voici les points importants de cet article dont la lecture m’a permis de faire une grosse
mise au point.
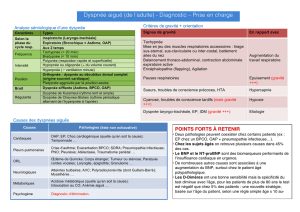
1) Evaluation de la sévérité :
La BPCO étant une maladie chronique, il est nécessaire de re évaluer, à distance des
décompensations aigues, la sévérité de l’atteinte, avant de commencer un traitement.
Les EFR nous permettent de vérifier l’existence d’un syndrome obstructif via
l’évaluation du VEMS.
Les stades de sévérité sont définis sur le niveau d’obstruction bronchique, mesuré par le
VEMS :
-stade 1 : VEMS supérieur a 80 %, patients peu ou pas dyspnéiques
-stade 2 : entre 50 et 80%, dyspnée d’effort
-stade 3 : entre 30 et 50%, dyspnée engendrant une diminution de la capacité d’exercice.
-stade 4 : inferieur a 30% : altération majeur de la qualité de vie.
Cependant, l’intensité de la dyspnée est souvent sous évaluée par ces stades de sévérité.
Il existe d’autres outils spécifiques comme l’échelle modifiée du Medical Resarch Council
(mMRC) qui comporte 5 stades uniquement basés sur l’évaluation de la dyspnée au
quotidien et sur la gêne engendrée.
Le handicap secondaire à la BPCO, en évaluant l’impact sur les activités sociales est
mesuré grâce a deux échelles validées internationalement et en France :
- questionnaire CAT : COPD assessment test (six questions, score sur 40 points)
- questionnaire CCQ : Clinical COPD questionnaire (dix questions, score sur 6 points)
Enfin, il faut quantifier :
- le nombre d’exacerbations par an
- les conséquences systémiques ayant un impact pronostic : la dénutrition,
l’atteinte musculaire etc…

On retiendra au final, le score de BODE qui prend en compte le VEMS, la capacité
d’exercice (test de marche de 6 minutes), le score de dyspnée (mMRC) et l’IMC.
2) Les objectif de la PEC de la BPCO :
- Réduire la mortalité
- Améliorer la tolérance à l’exercice
- Réduire la fréquence des exacerbations
- Ralentir la dégradation de la fonction respiratoire
- Minimiser le risque d’effets indésirables.
En somme, l’objectif est donc d’améliorer la qualité de vie de ces patients en soulageant
les symptômes et en limitant le handicap.
3) Le sevrage tabagique
Cet item reprend la dernière trace que j’ai présenté dans mon port folio, par conséquent,
je passerai rapidement dessus. Une prise en charge pluridisciplinaire est indispensable,
en insistant a chaque consultation sur l’importance de l’arrêt du tabac. Les différents
moyens mis en œuvre sont :
- Les substituts nicotiniques
- La cigarette électronique (efficacité et innocuité non documentées par l’HAS et
l’OMS)
- Les traitements médicamenteux (en deuxième intention) : la varenicline, le
bupropion.
- Les thérapies cognitivo comportementales.
4) Les traitements médicamenteux au long cours.
Les traitements étant par voie inhalée, il convient de reprendre avec le patient à chaque
consultation, l’enseignement des modalités d’utilisation (parfois un peu complexe à
comprendre pour les sujets agés, d’ou l’importance de l’éducation thérapeutique).
-LES BRONCHODILATATEURS :
Dans les formes légères de BPCO (stade 1) : broncho-dilatateurs inhalés de courte
durée d’action : agonistes béta 2 adrénergiques et anti-cholinergiques à la demande.
Lorsque la symptomatologie persiste malgré l’utilisation pluriquotidienne d’un
bronchodilatateurs de courte durée d’action, on proposera ls bronchodilatateur inhalés
de longue durée d’action :
- Anti-cholinergiques : Le Tiotropium (spiriva ) et le Glycopyrronium (Seebri) ont
l’AMM en France.
- Béta-2 adrénergique : Le Indacaterol (Ombrez), le Formaterol (Foradil) et le
Salmeterol (Serevent) ont l’AMM en France.

Le choix entre les deux classes thérapeutiques se fait au cas par cas, en fonction du
bénéfice symptomatique individuel. Il n’existe pas de recommandation consensuelle.
Par ailleurs, pour les patients qui bénéficient d’un traitement par béta-2 de longue durée
d’action, on peut prescrire un traitement par bronchodilatateur de courte durée d’action
pour soulager les accès de dyspnée. Il conviendra de privilégier l’autre classe
thérapeutique.
En dernière intention, en cas de réponse clinique insuffisante, et après verfification du
bon usage des techniques d’inhalation, on peut :
- changer de molécules
- associer deux molécules : il existe une association fixe d’anticholinergique et de
béta-2 adrénergiques qui a l’AMM : Breezhaler (Indacaterol + Glycopyrronium).
- LES CORTICOIDES INHALES :
En France ces traitements ont l’AMM, uniquement en association avec les Béta-2
adrénergiques de longue durée d’action : Seretide Diskus ( salmeterol + propionate de
Fluticasone), Symbicort Turbhaler (fumarate de forméterol + budénoside).
Ils sont indiqués chez les patients ayant des exacerbations répétées malgré un
traitement continu par bronchodilatateurs.
Les corticoïdes par voie générale sont contre indiqués au long cours.
- LES THEOPHYLLINES :
Prescrits en deuxième intention, par voie orale à libération prolongée, uniquement chez
les patients qui ont trop de difficulté a utiliser la voie inhalée.
5) La Vaccination
- vaccination grippale annuelle
- vaccination anti pneumococcique tous les 5 ans
6) La Réhabilitation respiratoire
Elle doit être proposée dès le stade 2 , en cas de dyspnée malgré un traitement
médicamenteux optimal. Son bénéfice sera majeur notamment, au décours d’une
hospitalisation pour exacerbation.
Le bilan préalable est nécessaire avec :
- un bilan cardiovasculaire (un test de marche de 6 minutes)
- une évaluation nutritionnelle et psychosociale
- un diagnostic éducatif pour définir les objectifs avec le patient.
Le stage initial peut être réaliser en hospitalisation de jour, ou a domicile dans le cadre
de réseaux de soins. Il comporte au moins 12 séances sur une période de 6 à 12
semaines (rythme de 2 à 5 séances par semaine).

Chaque séance comporte un réentrainement des MI et des MS, des exercices
d’endurance et de force, un entrainement des muscles inspirateurs.
Au décours, le patient devra intégrer dans son quotidien, le maintien d’une activité
physique 3 à 5 fois par semaine pendant 30 à 45 minutes.
7) Les autres traitements :
- L’oxygène de longue durée, la ventilation non invasive : en cas d’insuffisance
respiratoire chronique, prescrite par le pneumologue.
- La réduction de volume pulmonaire : techniques chirurgicales spécifiques avec des
indications particulières.
-La transplantation : dans les cas les plus avancés, chez les patients de moins de 60- 65
ans.
Conclusion : La BPCO ne peut pas être guérie mais son évolution peut être freinée par
- l’instauration de traitement avec une stratégie thérapeutique bien codifiée :
bronchodilatateurs de courte durée d’action, puis de longue durée d’action +/_
associés à des corticoïdes inhalés.
- la mise en place de règles hygieno-diététiques ( arrêt du tabac, activités
physiques régulières)
- l’éducation thérapeutique à chaque consultation avec la vérification du bon usage
des inhalateurs.
1
/
4
100%