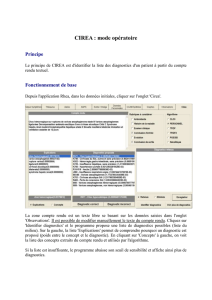
Développement d`un outil de support décisionnel diagnostique

Master complémentaire en médecine générale
Travail de fin d’études
Année académique 2015-2016
Développement d’un outil de support décisionnel
diagnostique utilisable au moment des soins pour diminuer
le risque d’erreur diagnostique en médecine générale
Dr Isabelle Kohnen
Tuteur : Dr Silviu Braga
Responsable DUMG : Pr Christian Montrieux

Remerciements
Je tiens sincèrement à remercier :
- le Professeur Christian MONTRIEUX, promoteur de ce travail ainsi que le Dr Christiane
DUCHESNES pour leurs conseils de qualité pendant de ce travail.
- mon maître de stage et tuteur, le Dr Silviu BRAGA pour son accompagnement tout au long
de mon travail, ses remarques constructives, ses connaissances remarquables dans le domaine
de l’informatique, son écoute, sa pédagogie positive et sa disponibilité. Je le remercie
particulièrement pour son aide dans la construction graphique de l’exemple d’outil pour la
toux.
Mes collègues de la maison médicale « PROGESUND-PROSANTE » :
- le Professeur Jean-Jacques VAN LOCHEM pour ses remarques et sa relecture attentive de
ce travail.
- les Dr. Verena BREUER et Dr. Marie Christine ARENS pour leurs conseils lors de la
relecture de ce travail et surtout pour leurs encouragements.
- la Maison Médicale pour m’avoir financé les abonnements aux différents outils de support
décisionnel diagnostique.
Mes copines Carla PINTO et Muriel LEDUR pour leur soutien et leurs conseils lors de la
relecture de ce travail.
Mes parents et mes frères pour leur soutien.

Résumé
L’erreur de diagnostic se trouve au premier plan de la problématique des erreurs médicales.
En médecine générale, elle a été évaluée à 5% et ce chiffre pourrait être inférieur à la réalité.
La plupart des erreurs de diagnostic surviennent dans la phase initiale du processus
diagnostique et impliquent des facteurs cognitifs. Les outils de support décisionnel au
moment des soins (« OSDMS ») ont montré un effet bénéfique en réduisant le nombre des
erreurs de diagnostic par le renforcement de la capacité analytique diagnostique. Ce sont des
systèmes qui utilisent un contenu médical basé sur des preuves « evidence based medicine ».
A partir d’une liste de « OSDMS », six ont été sélectionnés avec un raisonnement structuré de
type « du symptôme au diagnostic » orienté pour la médecine générale. Pour choisir l‘
« OSDMS » le plus adapté à la médecine générale, un ensemble de tests se basant sur
plusieurs critères (couverture des symptômes, couverture des diagnostics, utilisabilité,…) a dû
être réalisé. « BMJ Best Practice » est sorti comme premier choix pour une utilisation facile et
rapide en médecine générale. « BMJ Best Practice » a servi comme référence pour le
développement d’un nouveau modèle d’outil de support décisionnel intégré au niveau du
dossier médical informatisé. Ce nouveau modèle permet d’améliorer la structuration de la
démarche clinique et la précision diagnostique afin de réduire le risque d’erreur de diagnostic
en médecine générale.
Mots clés : erreur de diagnostic - médecine générale - outil de support décisionnel au moment
des soins
Abstract
The diagnostic error is at the forefront of the issue of medical errors. The diagnostic error in
primary care was estimated at 5% and this could be an underestimation. Most diagnostic
errors occur in the initial stage of the diagnostic process and involve cognitive factors. The
«point of care decision making tools» have shown a beneficial effect in reducing the number
of diagnostic errors by enhancing the diagnostic analytical capacity. These are systems that
use a medical content based on « evidence based medicine ». From a list of all the « point of
care decision making tools », six were selected with a structured type of reasoning « from
symptom to diagnosis » and oriented primary care. To select the most suitable « point of care
decision making tool » for general medicine, a set of tests had to be made based on several
criteria (coverage of symptoms, coverage of diagnosis, usability ...). « BMJ Best Practice »

was released as the first choice for easy and quick use in general practice. « BMJ Best
Practice » was used as reference for the development of a new model of a decision-support
tool integrated into the electronic medical record. This new model will improve the structure
of the clinical approach and the diagnostic accuracy to reduce the risk of diagnostic error in
primary care.
Keywords : diagnostic error - primary care - « point of care decison making tool »

Table de matières
1. Introduction ......................................................................................................................... 1
2. Description de la méthodologie .......................................................................................... 4
3. Analyse des données de la littérature .................................................................................. 5
3.1 Recherche de la littérature ........................................................................................... 5
3.2 La problématique de l’erreur de diagnostic en médecine ............................................ 6
3.3 La problématique de l’erreur de diagnostic en médecine générale ............................. 7
3.3.1 L’incidence de l’erreur de diagnostic en médecine générale ............................... 7
3.3.2 L’impact des erreurs de diagnostic en médecine générale ................................... 8
3.3.3 La typologie et l’origine des erreurs de diagnostic en médecine générale ........... 9
3.4 Analyse cognitive du raisonnement clinique ............................................................. 10
3.5 Stratégies pour diminuer le risque des erreurs de diagnostic .................................... 11
3.5.1 La formation au raisonnement clinique .............................................................. 11
3.5.2 L’utilité des checklists ........................................................................................ 12
3.5.3 Les systèmes informatiques de support décisionnel .......................................... 13
4. Identification des outils onlines conçus pour le support décisionnel au moment des soins
« OSDMS » .............................................................................................................................. 16
5. Sélection des outils incluant un contenu orienté médecine générale de type mise au point
diagnostique à partir d’un symptôme ....................................................................................... 19
6. Comparaison des outils de support décisionnel au moment des soins .............................. 20
6.1 Test du degré de couverture des symptômes fréquents en médecine générale ......... 21
6.2 Test du degré de couverture des diagnostics différentiels pour trois symptômes
donnés ................................................................................................................................... 24
6.3 Test des critères d’utilisabilité ................................................................................... 25
7. Modèle d’outil de support décisionnel diagnostique intégré au dossier médical
informatisé ................................................................................................................................ 30
8. Discussion ......................................................................................................................... 42
9. Conclusion ........................................................................................................................ 49
10. Bibliographie .................................................................................................................... 51
11. Annexes ............................................................................................................................ 55
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
1
/
87
100%