guide médico-légal à l`intention des médecins pratiquant au Canada

Conseillers juridiques
Sixième édition

L'Association canadienne de protection médicale (ACPM) offre une protection médico-légale
à plus de 65 000 membres représentant près de 95 % des médecins autorisés à exercer la
médecine au Canada.
La principale préoccupation de l'ACPM a toujours été, et continue d'être la protection
de l'intégrité professionnelle de ses membres.
Les membres de l'ACPM bénéficient d'une vaste gamme de services d'assistance
lorsqu'ils font face à des difficultés médico-légales découlant de leur travail professionnel
au Canada. Ces services incluent :
Qles conseils généraux prodigués par des médecins-conseils;
Qles poursuites civiles alléguant la faute professionnelle ou la négligence;
Qles poursuites criminelles découlant de la prestation de soins médicaux;
Qles plaintes déposées auprès d'un organisme de réglementation professionnel
et les procédures disciplinaires qui en résultent;
Qles plaintes relatives aux droits de la personne découlant de la prestation de soins
médicaux;
Qles enquêtes du coroner et autres enquêtes médico-légales;
Qles enquêtes concernant le travail ou la conduite des médecins en établissement
de santé;
Qles enquêtes menées par le régime d'assurance-maladie provincial ou territorial.
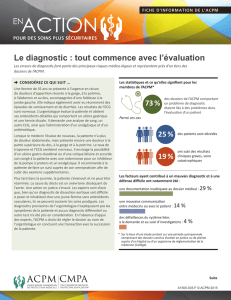
En 2004, l'ACPM a ouvert plus de 17 000 nouveaux dossiers relatifs à des incidents
signalés par les médecins membres de l'Association.
SIXIÈME ÉDITION © 2005
ASSOCIATION CANADIENNE DE PROTECTION MÉDICALE
OTTAWA, CANADA
Tous droits réservés
Ce guide est disponible sur le site Web de l’ACPM (www.cmpa-acpm.ca)
dans la section réservée aux membres.

TABLE DES MATIÈRES
LA MÉDECINE ET LE DROIT 2
LE SYSTÈME JURIDIQUE CANADIEN 2
LE PROCESSUS JUDICIAIRE 4
Signes annonciateurs d’un litige 4
Actes de procédure 4
Demandes reconventionnelles 5
Progression de l’instance judiciaire 5
Règlement hors cour 7
LES CAUSES D’ACTION 8
Voies de fait 8
Internement arbitraire 8
Diffamation 8
Violation contractuelle 8
Absence de consentement éclairé 8
Négligence 9
Manquement à l’obligation fiduciaire 9
Déclaration inexacte 9
LE CONSENTEMENT 10
Congé éclairé 10
Décision au nom d’autrui 11
Patients étrangers 11
LA NÉGLIGENCE ET LA NORME 13
DE DILIGENCE
Devoir de diligence 13
Manquement au devoir 14
Préjudice 14
Lien de causalité 15
LE TÉMOIN EXPERT 16
LE RAPPORT DU MÉDECIN EXPERT 18
L’ART DE TÉMOIGNER EN COUR 20
Préparation 20
Témoignage 20
LA CONFIDENTIALITÉ 21
Consentement explicite 21
Consentement implicite 21
Témoignage du médecin 21
Mandats de perquisition et
ordonnances du tribunal 21
1
ACPM – Guide médico-légal à l’intention des médecins pratiquant au Canada
Obligations légales 22
Obligation d’alerter 22
LA RESPONSABILITÉ DÉCOULANT
DES ACTES D’AUTRUI 23
LES DOMMAGES-INTÉRÊTS 24
Fréquence et coûts des actions en justice 24
Montant des dommages-intérêts 24
Règlements échelonnés 27
LES LOIS PARTICULIÈRES QUE LES
MÉDECINS DEVRAIENT CONNAÎTRE 28
Obligation de signaler les patients
inaptes à conduire 28
Signalement des enfants ayant besoin
de protection 28
Prélèvement d’échantillons sanguins 28
Délais de prescription 29
Âge de la majorité 31
Lois sur la santé mentale –
hospitalisation involontaire 31
AUTRES QUESTIONS 33
Accès aux dossiers médicaux 33
Conservation des dossiers 33
Protection des renseignements
personnels 35
Certificats médicaux 37
Règlement fédéral sur l’accès à la
marihuana à des fins médicales 38
Loi fédérale sur les armes à feu 39
Stérilisation des personnes atteintes
de déficience mentale 39
Refus de traitement
(transfusions sanguines) 40
Directives de non-réanimation 41
Responsabilités des chefs de service
et des médecins chefs 42
Pénurie des ressources 42
LES CONSIDÉRATIONS FUTURES 46

De façon générale, nos activités sont régies par
deux sources de droit : le droit d’origine
législative et la common law. Le droit d’origine
législative est constitué par l’ensemble des lois
promulguées par les gouvernements fédéraux,
provinciaux et territoriaux, tandis que la common
law, droit d’origine judiciaire, est constituée par les
décisions que les tribunaux rendent dans des causes
particulières. Au Québec, un système de droit civil
codifié remplace la common law, mais la plupart
des principes relatifs à la jurisprudence médico-
légale sont les mêmes que dans les provinces et
territoires de common law.
Il existe également deux types d’action en
justice : civile et criminelle. Une poursuite civile
vise le règlement de conflits entre deux ou plusieurs
parties par le biais d’une procédure contentieuse
qui, aujourd’hui, inclut souvent la médiation. Une
poursuite criminelle suppose la poursuite d’un
individu accusé d’avoir commis une infraction
prévue dans une loi, habituellement le Code
criminel fédéral. Une poursuite peut également être
intentée pour des infractions quasi-criminelles
prévues par d’autres lois fédérales (par exemple, la
Loi réglementant certaines drogues et autres
substances) ainsi que par plusieurs lois provinciales
et territoriales.
Les poursuites civiles et criminelles se
déroulent sensiblement devant les mêmes tribunaux,
quoique les champs de compétence de certains
d’entre eux soient partagés entre les divisions civile
et criminelle. Dans une poursuite criminelle,
l’accusé peut souvent choisir de subir un procès
devant jury. Dans une poursuite civile, il n’y a
qu’en Saskatchewan que la partie demanderesse a le
droit absolu de choisir un procès devant jury. Au
Québec, les procès devant jury pour les poursuites
civiles ont été abolis. Traditionnellement, les
poursuites civiles dans les autres provinces et
territoires sont instruites devant juge seul, mais au
cours des dernières années, on a observé une
augmentation du nombre de procès devant jury.
Pour qu’un défendeur soit tenu responsable
dans une poursuite civile, le demandeur doit
prouver les éléments essentiels de sa réclamation
« selon la prépondérance des probabilités », tandis
qu’un individu accusé en vertu du droit criminel ne
sera trouvé coupable que si la Couronne prouve que
l’infraction a été commise « hors de tout doute
raisonnable ». Un défendeur jugé responsable dans
une poursuite civile doit verser au demandeur une
somme d’argent à titre de dommages-intérêts.
L’accusé reconnu coupable en vertu du droit
criminel est passible d’une amende, d’une peine
d’emprisonnement ou des deux.
2
LE SYSTÈME JURIDIQUE CANADIEN
De nos jours, la pratique médicale comporte
des enjeux juridiques dont on ne peut faire
abstraction et dont la diversité dépasse largement
le cadre d’événements ou de situations pouvant
faire l’objet de litiges. Cette diversité est reflétée
dans le fait que, chaque année, l’Association
canadienne de protection médicale (ACPM)
reçoit des milliers de demandes d’informations
de la part de ses membres. Les questions les plus
fréquemment posées portent sur la pratique de la
profession ainsi que sur l’application et
LA MÉDECINE ET LE DROIT
l’interprétation d’un nombre toujours croissant
de lois provinciales et territoriales qui ont une
incidence sur l’exercice de la médecine.
Ce guide aborde les concepts et principes
juridiques fondamentaux régissant l’exercice de
la profession médicale. Il vise également à aider
les médecins à mieux comprendre les normes et
les exigences qui leur sont imposées en vertu de
la loi pour qu’ils soient plus aptes à cerner, et à
prévenir, les problèmes médico-légaux.
ACPM – Guide médico-légal à l’intention des médecins pratiquant au Canada

Le demandeur ou le défendeur dans une
poursuite civile et la Couronne ou l’accusé dans une
poursuite criminelle peuvent en appeler de tout
jugement rendu. Cependant, la Cour d’appel ne
modifiera la décision que si elle est convaincue,
après examen de l’ensemble de la preuve, qu’il y a
eu erreur de droit ou que la décision est
manifestement déraisonnable et injuste. Un accusé
dans une poursuite criminelle peut en appeler à la
Cour suprême du Canada sans autorisation (selon
les circonstances) tandis qu’une partie à une action
civile doit obtenir l’autorisation de la Cour
(permission) pour porter un jugement d’une cour
d’appel provinciale ou territoriale devant la Cour
suprême du Canada. Toutefois, il devient de plus en
plus difficile d’obtenir une telle autorisation, la
Cour suprême du Canada ne l’accordant que s’il lui
est clairement démontré que la cause soulève une
question d’importance nationale.
3
ACPM – Guide médico-légal à l’intention des médecins pratiquant au Canada
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
1
/
50
100%