Devenir de l`agent infectieux

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr JL SCHMIT - Introduction à l’infectiologie
1
Introduction à l’infectiologie
1 Relations entre homme et microorganisme
- L’homme est un primate supérieur et est en relation avec le monde extérieur :
o minéraux
o végétaux
o les autres êtres vivants : le bétail, les insectes (vecteur des maladies), les
microorganismes (bactéries, parasites et champignons), les virus...
1.1 Bactéries et champignons
- Microbes « normaux » Commensaux :
o Muqueuses, peau…
Exemple : la flore digestive normale.
o Quand ils sont à leur place ce sont de « gentils microbes ». On les aide, ils
nous aident…
o Mais attention, s’il y a présence de ces microbes « normaux » sur un
matériel étranger (sur un cathéter par exemple), le microbe va se retrouver à
un endroit ou il ne devrait pas être normalement et va donner une
bactériémie.
o Même chose quand il y a un déficit immunitaire on peut attraper des
affections graves (aspergillus, candida) à cause de ces microbes normaux.
- Microbes pathogènes vont provoquer une maladie
o Exemple : staphylocoque doré s’il y a une rupture de la barrière de défense
naturelle.
o Remarque : environ 20% des gens sont porteurs sains de staphylocoques.
Dans ce cas cela ne sert à rien de traiter par ATB puisque le sujet n’est pas
malade.
1.2 Virus
- Ils sont très pathogène, toujours associés à la maladie.
- Exemple : grippe, VHC, VIH.
- Il existe des virus latents (présents dans l’organisme mais inactivés par l’immunité).
Exemple : varicelle (VZV). Une fois guéri de la varicelle on garde tout de même le
VZV dans les ganglions rachidiens.
- Rétrovirus endogènes : au cours de l’évolution un certain nombre de génomes
viraux ont été incorporés à notre ADN.
2 Infection
- Une infection est une agression.
- Agresseur = virus, bactérie, parasite, champignon, prion (protéine anormale ex :
PRP responsable dans la maladie de Creutzfeld Jacob).

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr JL SCHMIT - Introduction à l’infectiologie
2
- Hôte = homme, bactérie, végétaux…
- Les bactériophages sont des virus n’affectant que les bactéries.
- L’issu de l’agression va dépendre de l’immunité de l’hôte et des mécanismes de
virulence de l’agresseur (multiplication rapide, capsule, toxines, enzymes…).
o Exemple : le staphylocoque doré possède une enzyme : la coagulase qui est
capable d’induire la formation de caillots, ces caillots vont ensuite être
colonisés par les staphylocoques ce qui va former des emboles septiques.
o Le staphylocoque blanc lui n’a pas de coagulase mais est entouré par une
capsule visqueuse qui empêche sa phagocytose par les macrophages.
Quand une prothèse est infectée par ce genre de staphylocoque le seul
moyen de combattre efficacement l’infection est la chirurgie car les ATB ne
traverseront pas la capsule.
- Issue de l’infection :
o guérison
exemple : grippe, pneumonie
o mort de l’hôte par dérèglement des fonctions vitales (respiratoires,
cardiaques, coagulation, neurologiques)
exemple : méningite foudroyante à méningocoque
o équilibre : latence mais résurgence possible
exemple : CMV (cytomégalovirus), VZV
Lors des transfusions sanguines ou des transplantations il y a donc
toujours un risque que le receveur soit infecté par un virus latent
présent chez le donneur.
- Utilité des microorganismes : stimulation de l’immunité ; lien avec des désordres
comme les allergies, les maladies auto-immunes…
3 Monde microbien
- Microbiologie = étude des microbes, eucaryotes et procaryotes.
- Bactéries ont ADN et ARN, chromosome
- Parasites : protozoaires, métazoaires
- Champignons : être unicellulaire, levure, filamenteux…
- Virus : un seul type d’acide nucléique (virus à ADN ou virus à ARN), parasite
obligatoire de la cellule
- Il existe quand même une certaine unicité du vivant (quand on a une technique de
mise en évidence de l’acide nucléique exemple PCR, cette technique sera la même
pour tous. Les mécanismes de réplication sont les mêmes. Agents anti-infectieux)
4 Épidémiologie
- Étude des facteurs influençant la santé pour mieux lutter contre les maladies
infectieuses :
o connaître la cause
o le mode d’acquisition

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr JL SCHMIT - Introduction à l’infectiologie
3
o la capacité de transmission des maladies infectieuses entre individus
o la capacité de contagion
o la répartition des agents infectieux et donc des maladies (surveillance)
- Remarque : transmission et contagion sont deux termes différents. La période de
contagion est le temps pendant lequel le patient excrète le germe et peut le
transmettre. La grippe est contagieuse, le VIH est transmissible mais pas
contagieux !
4.1 Étapes par étapes
- D’où vient l’agent infectieux ? Quel est le réservoir ? (exemple : réservoir du VIH =
homme ; réservoir du tétanos = terre)
- Comment est-on en contact ? transmission ?
- Comment se développe la maladie ? incubation, invasion, état +/- grave
o Incubation = temps entre le contage et l’apparition des premiers symptômes.
- Comment les choses peuvent-elles évoluer ? guérison + convalescence ou décès
- Comment peut-on intervenir en préventif ou en curatif ?
4.2 Réservoir
- infections endogènes : l’agent fait partie de la flore normale (flore digestive, flore
cutanée, germes latents CMV/toxoplasmose/herpès)
- infections exogènes : l’agent est extérieur, dans l’environnement
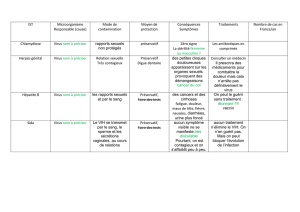
o homme : IST, rougeole, varicelle, polio, choléra
o animaux : fièvre jaune, Lyme, brucellose, leptospirose, peste = (anthropo)
zoonoses
o environnement : tétanos, légionnelles
- Quand le réservoir est exogène, il doit y avoir transmission de l’agent pathogène à
l’hôte.
4.3 Transmission
4.3.1 Directe à partir d’un humain porteur ou malade.
- Environnement : Air = infections respiratoires masque.
- Gouttelettes (Pflug) : grippe, méningite, méningocoque.
- Contact cutané (+/- effraction) ou manuporté hygiène des mains.
- Muqueux, IST dont HBV et VIH préservatif.
- Par transmission sanguine : hépatites B, C, D, VIH contrôle des donneurs.
- Verticale de la mère à l’enfant : transplacentaire (toxoplasmose) ou per-partum
(VIH).
4.3.2 Indirecte
- Eau et alimentation souillées par germes humains assainissement pour lutter
contre les infections entéritiques.
- Vecteurs type insecte +++ : paludisme (parasite), dengue (virus, peut être grave :
dengue hémorragique transmis par le moustique), fièvre jaune (virus transmis par

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr JL SCHMIT - Introduction à l’infectiologie
4
moustique partout sauf en Asie), Lyme (virus transmis par tique), encéphalites
lutte anti vectorielle, mesures anti-piqures.
- Plus rarement : objets contaminés : stérilisation, usage unique (depuis Creutzfeldt
Jakob, on ne stérilise plus à la chaleur sèche mais a la chaleur humide (autoclaves)
; ce processus coute très cher)
5 Pénétration de l’agent infectieux : porte d’entrée
5.1 Après le contact
- Rejet dans le meilleur des cas : faible pouvoir pathogène, bonne réaction de
défense de l’hôte : défenses naturelles, défenses acquises par vaccination par
exemple.
- Sinon : infection !
o Multiplication au niveau de la porte d’entrée.
o Expression du pouvoir pathogène : pour les bactéries = multiplication,
résistance à la phagocytose (capsule), toxine, enzymes. Virus : effet
cytopathogène.
5.2 Physiopathologie/pathogénie
- N’importe quel agent infectieux ne donne pas n’importe quelle infection !!!
5.2.1 Exemple infection urinaire
- IU basses cystite, pas de fièvre, brulures mictionnelles, on ne donne pas d’ATB !
- IU hautes
o Rein : pyélonéphrite, douleurs du rein infecté, à la palpation de la fosse
lombaire, on donne des ATB
o Prostatites (prostates : les ATB diffusent mal donc le traitement dure 3
semaines),
o Colonisation sur sonde (tuyau dans urètre qui n’est pas stérile, et le ECBU
est positif : germes dans les urines liés à la sonde car la sonde est poussée
dans la vessie emportant les microbes avec elle, les microbes reviennent
toujours donc il ne faut pas traiter sinon l'antibiothérapie ne sera plus
efficace, suite a la sélection de résistances.
- Notion d’adhérence à l’uroépithélium, germes uro-pathogènes (collibacilles uro-
adhérants venant de la flore du périnée).
5.2.2 Exemple infection digestive
- Infections du tube digestif : notion de flore normale, flore transitoire :
o Adhésion, invasion versus toxinogénèse ; translocation bactérienne ;
écologie du tube digestif, effet barrière, effet des antibiotiques.
o Virales : rota, entérovirus.
o Candida.
o Parasites : amibes, helminthes, notion de cycle.

L3 médecine AMIENS 2012/2013 – S5 UE1 – Pr JL SCHMIT - Introduction à l’infectiologie
5
- En partant de la clinique :
o Diarrhée isolée ou avec vomissements, cas isolé ou collectivité
o Diarrhée liquide « cholérique » (choléra : la toxine inverse la pompe qui
permet la réentrée de Na et donc d'eau habituellement → déshydratation
jusque la mort)
o ou invasive « dysentérique » (Shigelle, avec fièvre, ou sans fièvre :
amibiase)
o Notion de porte d'entrée digestive pour syndrome infectieux systémique ou
hépatique.
- → importance de la clinique pour orienter le laboratoire sur la recherche du germe :
on n’a pas les mêmes symptômes si infection par bactérie ou parasite.
5.2.3 Exemple infection des VRS
- Infection VRS (voies respiratoires supérieures) : anatomie (sinus, cornets ...),
physiologie, flore résidente non pathogène, les VRS ne sont pas stériles.
- infection virale : diminution des défenses donc risque de surinfection bactérienne
(ex : rhino sinusite virale peut donner une sinusite bactérienne, otite moyenne aigue
(bactérienne), bronchite, pneumopathie …
- pas d'ATB sur les rhinosinusites virale car non efficace mais donc si TT trop tôt
avant l'infection bactérienne, les bactéries deviennent plus résistantes …
5.2.4 Exemple infections « sanguines »
- Paludisme : notion de vecteur, recherche spécifique FS.
- Bactériémie associée à un syndrome « septique » grave ; notion de recherche de
l’agent pathogène par hémoculture.
- Endocardite : germe dans le courant sanguin en permanence, lésion valvulaire et
embols septiques.
5.3 Devenir de l’agent infectieux
- Diffusion systémique ou infection reste locale :
o Locale : grippe, candidose muqueuse, dysentérie, pneumonie, panaris…
o Ou diffusion :
Sanguine : varicelle, rougeole, VIH, candidémie, bactériémie,
méningite.
Varicelle diffuse et on a des virus dans toutes les vésicules.
Candidose : si on a plus de défenses immunitaires, le champignon
passe dans le sang.
Veine porte : abcès du foie.
Vaisseaux lymphatiques : typhoïde.
5.4 Étapes de l’infection.
- Incubation.
- Invasion.
- Phase d’état (symptômes de la maladie).
 6
6
 7
7
1
/
7
100%