le rhumatisme psoriasique

RHUMATO PATHO Corpo du 18/11/2005
1
LE RHUMATISME
PSORIASIQUE
I / Définition
C’est un rhumatisme inflammatoire qui s’associe à une dermatose érythémato-squameuse : le
psoriasis.
II / Conditions d’Apparition
La fréquence de cette pathologie est assez faible :
- elle est 4 fois moins fréquente que la spondylarthrite ankylosante ;
- elle est 2 fois moins fréquente que la polyarthrite rhumatoïde.
Le rhumatisme psoriasique touche les 2 sexes avec la même fréquence, vers un âge moyen de 30-45 ans.
L’origine de cette pathologie rhumatismale est mal connue, on pense à des troubles immunitaires. On
considère aussi le caractère héréditaire du psoriasis. Seuls 3 à 4% des sujets ayant un psoriasis présentent
le rhumatisme psoriasique.
III / Clinique
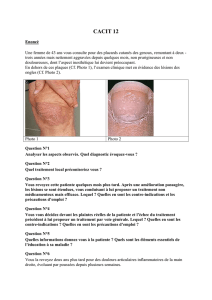
a) Le Psoriasis
Le psoriasis est une lésion cutanée de type érythémateuse, bien limitée, qui se recouvre de squames (la
peau pèle au dessus), c’est pour cela qu’on l’appelle aussi dermatose érythémato-squameuse.
Les sites d’élection du psoriasis sont le cuir chevelu, les paumes des mains et plantes des pieds, les
ongles, le nombril, les coudes.
Les lésions de psoriasis sont caractéristiques donc le diagnostic est facile à réaliser.
Dans le rhumatisme psoriasique, le psoriasis précède en général l’apparition du rhumatisme, mais le
rhumatisme peut survenir avant le psoriasis (plus rare), ou encore les 2 peuvent survenir en même temps
(plus rare encore).
b) Les Arthrites
Les arthrites peuvent prendre plusieurs formes :
- des formes polyarticulaires ;
- des formes mono ou oligoarticulaires ;
- des formes simples.
formes polyarticulaires de l’arthrite : on trouve des formes de type :
- polyarthrite rhumatoïde, mais elles sont plus anarchiques dans le rhumatisme psoriasique. De plus,
il y a une atteinte caractéristique des articulations IPD dans le rhumatisme psoriasique, alors que
ces mêmes articulations IPD ne sont pas touchées dans la polyarthrite rhumatoïde ;
- spondylarthrite ankylosante : on va avoir les mêmes types d’atteintes, mais dans la spondylarthrite
ankylosante, les 2 articulation sacro-iliaques sont atteintes (= sacro-ilite bi-latérale), alors que dans
le rhumatisme psoriasique, on aura une sacro-ilite uni-latérale ;
- mixtes : on peut trouver des formes d’arthrite qui combinent les 2 types polyarthrite rhumatoïde et
spondylarthrite ankylosante ;
- sub-aiguës : ces formes sub-aiguës ressemblent au rhumatisme articulaire aigu.
formes mono ou oligoarticulaires : dans ces formes, une seule ou un petit nombre d’articulation(s) est
touché(e) (ex : un coude, un doigt, etc…). Dans le rhumatisme psoriasique, on trouve cette atteinte mono
ou oligoarticulaire qui se rajoute au psoriasis.
formes simples : il s’agit de formes arthralgiques simples.

RHUMATO PATHO Corpo du 18/11/2005
2
IV / Diagnostic
Le diagnostic du rhumatisme psoriasique est clinique ; on va trouver :
- des signes inflammatoires, avec une biologie inflammatoire : augmentation de la VS, facteurs de
l’inflammation, etc… ;
- des antécédents de psoriasis dans la famille (puisque le psoriasis est héréditaire).
V / Traitement
Face au rhumatisme psoriasique, on trouve 2 types de traitements :
- un traitement médicamenteux ;
- un traitement fonctionnel.
a) Traitement Médicamenteux
1/ traitement du psoriasis : on utilise une classe de médicaments appelés rétinoïdes surtout. On trouve
aussi des effets bénéfiques sur le psoriasis des U.V. => PUVA-thérapie : on donne du psoralène au sujet
qui va le sensibiliser aux U.V., puis on traite la dermatose aux U.V. dans une cabine, ce qui blanchit la
dermatose, mais ce traitement PUVA n’est pas sans risque pour le patient : il y a risque de cancer (rayons
U.V.).
2/ traitement des arthrites : le traitement de fond des arthrites est la même que celui utilisé pour traiter la
polyarthrite rhumatoïde (Arava, Méthotréxate, anti-TNFα, etc…. peuvent être utilisés pour traiter le
rhumatisme psoriasique). Cependant, dans le rhumatisme psoriasique, on ne traite pas à la cortisone (alors
que dans la polyarthrite rhumatoïde, on peut traiter à la cortisone) car celle-ci peut entraîner une
aggravation de la dermatose.
En traitement local, on peut réaliser des infiltrations (de cortisone), ou on peut réaliser une synoviorthèse
pour brûler la synovie inflammatoire.
b) Traitement Fonctionnel
1/ les postures articulaires : les postures sont un bon moyen de traitement fonctionnel du rhumatisme
psoriasique, mais il faut cependant éviter les immobilisations en position défavorable (comme dans toutes
les postures…). On fait donc une mise en position correcte de l’articulation à posturer, c’est-à-dire que
l’on cherche à éviter le flexum pour un genou, l’équinisme pour un pied, etc… Pour une main, on peut
mettre une attelle afin d’éviter les déformations des doigts.
Le traitement fonctionnel par postures articulaires se met en route dans la phase aiguë du rhumatisme
psoriasique.
2/ les accessoires pour soulager et stabiliser : on peut utiliser des semelles (pour éviter les appuis
métatarso-phalangiens), des chaussures (pour éviter les déformations du pied). On peut aussi utiliser des
attelles nocturnes (genoux, hanches, etc…).
3/ la kinésithérapie : elle se compose de mobilisations articulaires, d’entraînement musculaire et de
massages.
→ les mobilisations articulaires : elles servent à éviter l’enraidissement articulaire, et elles seront
différentes suivant que le rhumatisme psoriasique sera en :
* phase aiguë :
- mobilisations actives assistées : le patient fait le mouvement lui-même, sur un temps assez court ;
- la chaleur est contre-indiquée (pas de boues, d’infrarouges, d’ondes courtes ou encore de bains
chauds) ;
- la cryothérapie est à l’inverse préconisée (glaçage, cold-packs, etc…).
* phase de rémission : on fait des mobilisations passives.
→ l’entraînement musculaire : pour lutter contre l’amyotrophie, qui est rapide dans les arthrites
inflammatoires. On privilégie les exercices isométriques plus que les exercices dynamiques, et il est
nécessaire d’éduquer le patient afin qu’il répète ses exercices à domicile (au moins 2 fois/j). Les séances
d’entraînement musculaire seront courtes en phase aiguë, puis plus longues en phase de rémission.

RHUMATO PATHO Corpo du 18/11/2005
3
→ les massages : ils sont un moyen de traitement du rhumatisme psoriasique (confort du patient +++)
mais ils ne remplacent pas la gymnastique car ils ne suffisent pas.
4/ la crénothérapie – la thalassothérapie : les cures thermales présentent un intérêt évident pour les
patients atteints de rhumatisme psoriasique, mais il ne faut jamais envoyer un patient en phase aiguë de sa
pathologie ; la crénothérapie ne se fait qu’en phase de rémission.
La thalassothérapie, elle, allie rééducation en eau salée (plus porteuse que l’eau douce) et effet bénéfique
du soleil sur le psoriasis.
5/ l’ergothérapie : en pleine expansion, l’ergothérapie propose au patient différentes aides techniques
ainsi qu’un appartement thérapeutique, pour aider le patient à aménager son domicile en fonction de sa
pathologie et de ses conséquences.
6/ la prévention et la réadaptation fonctionnelle : comme le rhumatisme psoriasique débute entre 30 et 45
ans, il faut prendre en considération :
- l’aménagement du poste de travail du patient ;
- le reclassement du patient dans un travail plus approprié ;
- la mise en invalidité si nécessaire.

RHUMATO PATHO Corpo du 18/11/2005
4
LA PSEUDO-POLYARTHRITE
RHIZOMELIQUE
I / Définition
C’est une infection douloureuse et enraidissante atteignant les ceintures scapulaire et pelvienne,
survenant chez le sujet âgé, avec une atteinte de l’état général très importante et des signes inflammatoires
très importants.
II / Conditions d’Apparition
La pseudo-polyarthrite rhizomélique est une maladie extrêmement fréquente. Elle touche les 2 sexes
avec la même fréquence, les sujets étant âgés, en général au dessus de 60 ans, rarement entre 50 et 60 ans,
jamais les enfants.
L’origine de cette pathologie est mal connue. On retrouve, dans la pseudo-polyarthrite rhizomélique,
des atteintes artérielles inflammatoires appelées maladie de Horton, qui siègent de manière privilégiée au
niveau de l’artère temporale qui irrigue l’œil (=> risque de cécité).
III / Clinique
a) Début
L’installation de la pathologie est progressive ; elle se fait entre 2 et 4 semaines.
b) Stade d’Etat
La phase d’installation est suivie par le stade d’état, dans lequel on retrouve plusieurs signes
caractéristiques :
des signes articulaires : ce sont :
- la douleur au niveau des ceintures (articulations de l’épaule et de la hanche) ;
- la douleur musculaire (myalgies des fessiers, des biceps, etc…).
Ces signes entraînent une impotence fonctionnelle et un enraidissement. On peut aussi trouver une
cervicalgie, et, beaucoup plus rarement, des atteintes au niveau des mains et des pieds.
des signes généraux : il y a atteinte de l’état général avec amaigrissement, fièvre, douleurs… qui
peuvent faire penser à un cancer (=> faire le diagnostic différentiel).
recherche de l’atteinte temporale : à faire devant ces signes articulaires et généraux, car la cécité peut
survenir brutalement (à faire : examen ophtalmologique, biopsie de l’artère temporale).
c) Evolution
L’évolution de la pseudo-polyarthrite rhizomélique se fait de façon assez favorable en 1 à 4 ans.
Cependant, il y a quand même les risques :
- d’atteinte oculaire conduisant à la cécité ;
- d’un enraidissement douloureux ;
- d’une impotence fonctionnelle (chutes, etc…).
IV / Diagnostic
Il faut faire un diagnostic différentiel :
- de la polyarthrite rhumatoïde : les signes inflammatoires sont plus importants dans la pseudo-
polyarthrite rhizomélique ; de même que l’on trouve des signes rhumatoïdes dans la polyarthrite
rhumatoïde que l’on ne retrouve pas dans la pseudo-polyarthrite rhizomélique ;
- des affections malignes : cancers.

RHUMATO PATHO Corpo du 18/11/2005
5
V / Traitement
a) Traitement Médicamenteux
Dans le cas d’une pseudo-polyarthrite rhizomélique, on a recours à la corticothérapie (cortisone entre
autres). De plus, la corticothérapie peut être un élément diagnostique : en effet, chez les patients atteints
de manière importante, on constate qu’au bout d’1 semaine seulement de traitement aux corticoïdes, ils
ont retrouvé leur état antérieur à la pathologie. Ainsi, si une bonne réaction aux corticoïdes a lieu en si
peu de temps, on a à faire à une pseudo-polyarthrite rhizomélique.
b) Traitement Masso-Kinésithérapique
Le traitement masso-kinésithérapique sera différent suivant la phase de la maladie :
en phase de poussée : on préconise :
- du repos ;
- la lutte contre les attitudes vicieuses ;
- la musculation isométrique prudente, notamment celle des membres inférieurs.
en phase de rémission : on réalise une rééducation active et passive.
 6
6
1
/
6
100%