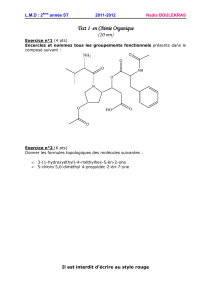
CORRIGE du PQRST 26

PQRST 26
2012
2013
Enoncé
Vous voyez en consultation Mme D., âgée de 69 ans, préparatrice en Pharmacie à la retraite,
amenée par son fils qui trouve que sa mère a changé depuis quelques mois : « Il lui arrive
d’oublier ce qu’elle vient de faire ou d’oublier de prendre ses médicaments. Elle a parfois des
difficultés à s’exprimer. Le plus perturbant, c’est quand elle allume la télé en pleine matinée,
persuadée qu’elle va regarder son émission favorite du soir. Récemment, elle s’est trompée
dans le montant du chèque qu’elle signait pour payer une facture. Et elle n’ose plus sortir de
peur de se perdre dans le quartier. »
Dans ses antécédents, on note une fracture traumatique du poignet, 10 ans plus tôt, et un
diabète de type 2 traité par metformine (Stagid® 700mg, 3 cp/jour), dont le dernier bilan qui
date de 3 mois a montré qu’il était bien équilibré (HbA1C = 6.3% avec une rétinopathie
diabétique non proliférante modérée). Elle n’a jamais fumé et ne boit de l’alcool
qu’occasionnellement. Elle vit seule depuis le décès brutal de son mari.
Lorsque vous l’interrogez, Mme D. s’énerve et vous dit que « son fils exagère toujours tout et
que ces choses ne sont pas si graves ».
La patiente est apyrétique. Elle mesure 1,65m pour 87 kg (IMC= 32). La pression artérielle
est à 130/80 mmHg, la fréquence cardiaque à 78/mn. L’examen neurologique est normal.
L’examen cardio-pulmonaire est normal. L’examen cutané objective des jambes cellulitiques
avec de nombreuses varices et une dermite ocre.
Question N°1
Quels sont les 3 principaux tests cliniques permettant d’évaluer rapidement les fonctions
cognitives de votre patiente ?
Question N°2
Quelle est votre principale hypothèse diagnostique ? Justifiez.
Question N°3
Quel bilan paraclinique demandez-vous ? Quels résultats d’imagerie seraient en faveur de
votre hypothèse diagnostique ?
Question N°4
Quel traitement médicamenteux instaureriez-vous si le MMS est à 23/30 ? Quelles en sont les
modalités de prescription ?
Question N°5
Quels sont les outils standardisés vous permettant d’évaluer son autonomie ?
Question N°6
Mme D. et ses proches souhaitent un maintien à domicile. Quelle prise en charge organisez-
vous ?
Vous êtes amenée à revoir en consultation Mme D., deux ans plus tard, adressée par son
infirmière à domicile qui s’inquiète d’une plaie cutanée, creusante, en regard de la cheville
gauche, apparue il y a plus d’un mois et qui ne cicatrise pas malgré l’application de nombreux
topiques (émollients et antibiotiques locaux type Fucidine®). Les douleurs occasionnées par la
plaie sont modérées mais plus marquées en fin de journée et Mme D. prend de temps à autre

PQRST 26
2012
2013
des médicaments dans sa Pharmacie dont elle ne souvient pas, notamment, dit elle, « des
comprimés de buprofène ». Vous ne notez pas de traumatisme à l’interrogatoire.
A l’examen clinique, vous constatez une plaie unique, malléolaire interne gauche, propre, peu
profonde, aux contours irréguliers, mesurant 5 cm de plus grand diamètre.
Question N°7
Quel diagnostic évoqueriez-vous avant tout examen paraclinique ? Argumentez
Question N°8
L’Index de Pression Systolique (IPS) est à 1,4. Qu’en pensez-vous ? Quel bilan faîtes-vous
devant cette lésion cutanée ?
Question N°9
Quels sont les éléments de votre prise en charge thérapeutique ?
Question N°10
Grâce à vos bons soins, la lésion cutanée cicatrise mais, au cours du suivi, vous constatez
une perte de 5 points au MMSE depuis la dernière consultation, 4 mois plus tôt.
Quelles étiologies devez-vous systématiquement rechercher ?

PQRST 26
2012
2013
CORRIGE du PQRST 26
Q1/
4 pts
MMSE (Mini Mental State Examination)
Test de l’horloge
Test des 5 mots de Dubois
2
1
1
Q2/
12 pts
Probable maladie d’Alzheimer
Âge > 65 ans
Evolution progressive sur plusieurs mois
Syndrome démentiel :
- Désorientation temporelle
- Troubles mnésiques (faits récents ++)
- Trouble du langage – aphasie
- Apraxie
Signes fonctionnels associés : trouble du comportement, du caractère (irritabilité)
Argument de fréquence
4
2
1
1
1
1
2
Q3/
10 pts
Eliminer une cause « curable » de syndrome démentiel :
Hémogramme
Ionogramme sanguin, Urée, Créatininémie
Calcémie
TSH
Albuminémie
Bilan hépatique
Vitamine B12 - folates
TPHA-VDRL
En fonction du contexte : sérologie VIH 1 et 2, TPHA/VDRL
Imagerie : IRM cérébrale (séquences T1, T2, T2*, FLAIR)
Résultats attendus :
Atrophie cortico-sous corticale diffuse (aspécifique)
Absence d’argument pour une autre étiologie (ni processus expansif
intracrânien, ni hydrocéphalie, ni séquelles d’AVC)
NB/ Seule l’accentuation nette des signes d’atrophie au cours du temps permettent
de distinguer cette atrophie de celle d’un sujet âgé normal.
1
1
1
1
2
2
2
Q4/
8 pts
Prescription d’un anticholinestérasique au choix
Donepezil ARICEPT®
Galantamine REMINYL®
Rivastigmine EXELON®
Modalités de prescription
Prescription initiale par un spécialiste (neurologue, gériatre, psychiatre)
Information de la patiente et des aidants sur le bénéfice attendu et les effets
secondaires potentiels
4
1

PQRST 26
2012
2013
Sur ordonnance de PEC à 100%, Identité patient/prescripteur, date, signature…
Per os, donné par une personne extérieure (IDE, aide a domicile ou aidants)
Débuté à dose minimale efficace puis augmentation progressive des doses
Sous surveillance régulière de l’efficacité et de la tolérance
• Un électrocardiogramme (ECG) est recommandé avant la prescription d’un
inhibiteur de la cholinestérase chez les patients ayant des antécédents cardiaques,
bradycardes ou sous traitement bradycardisant (bêta-bloquants, etc.)
Recommandations en fonction du stade de la maladie d’Alzheimer :
Stade léger (MMSE > 20) : un inhibiteur de la cholinestérase
Stade modéré (10 < MMSE< 20) : un inhibiteur de la cholinestérase ou un
antiglutamate (mémantine)
Stade sévère (MMSE < 10) : un antiglutamate
Les aidants et le patient doivent être informés que le traitement a pour objectif une
amélioration modérée de certains troubles cognitifs et comportementaux mais qu’il
n’est pas démontré qu’il ralentisse le passage à un stade de sévérité supérieure.
Les effets indésirables les plus fréquents sont :
Nausées
Diarrhée
Crampes musculaires
Fatigue et perte d’appétit
1
1
1
Q5/
4 pts
Echelle des activités de la vie quotidienne (ADL : Activities of Daily Life) de Katz
Echelle des activités instrumentales de la vie quotidienne (IADL = Instrumental
Activities of Daily life) de Lawton
Grille AGGIR (Autonomie Gérontologique – Groupes Iso-Ressources) qui sert
aussi à calculer le montant de l’allocation personnalisée à l’autonomie.
1
1
2
Q6/
16 pts
Maintien à domicile tant que possible, préparer l’avenir et évoquer l’admission futur
dans un Etablissement d'Hébergement pour Personnes Agées Dépendantes (EHPAD)
Prise en charge pluridisciplinaire coordonnée par le médecin traitant, avec
admission dans un réseau gériatrique
Service de Soins Infirmiers à Domicile (SSIAD) pour contrôle de la prise du
traitement médicamenteux anticholinesterasique
Aide ménagère, Auxiliaire de vie, Portage des repas
Rééducation orthophonique
Stimulation cognitive
Kinésithérapie motrice
Ergothérapie, aménagement du domicile (gaz, appareils électriques)
Prise en charge à 100% (ALD30 n° 15)
Demande d’Allocation personnalisée à l’Autonomie
Mesure de protection juridique : sauvegarde de justice puis tutelle ou curatelle.
Soutien des aidants (consultation annuelle, suivi psychologique, associations)
2
1
2
1
2
2
2
2
2

PQRST 26
2012
2013
Q7/
10 pts
Ulcère veineux de la jambe gauche
Terrain :
- Femme ; âge > 60 ans
- Obésité (IMC > 30)
- Insuffisance veineuse superficielle (varices, dermite ocre)
Clinique :
- Plaie chronique
- Lésion unique, à contours irréguliers (en carte de géographie),
périmalléolaire, peu douloureux, peu profond, non nécrotique
2 + 1
2
2
1
1 + 1
Q8/
10 pts
Chez les sujets âgés, a fortiori diabétiques, la médiacalcose rend les artères
incompressibles et un IPS > 1,3 est ininterprétable.
NB/ Chez le diabétique, la médiacalcose est isolée (sans AOMI) dans près de la
moitié des cas. Elle n’est pas associée à un pronostic cardiovasculaire plus sévère.
Bilan clinique
Recherche de signes d’AOMI en faveur d’une composante artérielle associée :
claudication intermittente, douleurs de décubitus ; pouls périphériques
Recherche de signes d’insuffisance veineuse (douleurs et lourdeur de jambes,
œdèmes des membres inférieurs majorés en fin de journée)
Schéma ou Photo daté résumant l’examen bilatéral des membres inférieurs
(taille de l’ulcère, troubles trophiques associés, varices)
Bilan paraclinique
Glycémie à jeun, HbA1c
Echographie-doppler veineux des membres inférieurs évaluant la
perméabilité des réseaux veineux superficiels et profonds,
Echographie-doppler artérielle des membres inférieurs devant l’IPS non
contributif chez cette patiente obèse, diabétique et suspecte de médiacalcose.
Pas de prélèvements locaux systématiques
NB/ Recommandations HAS 2006 sur la prise en charge de l’ulcère veineux
Calculer systématiquement l’IPS (= Rapport entre la PAS à la cheville et la PAS
brachiale) pour rechercher une AOMI associée et adapter la compression.
- IPS entre 0,9 et 1,3 : ulcère veineux pur (absence d’AOMI)
- IPS entre 0,7 et 0,9 : ulcère mixte à prédominance veineuse (AOMI
n’expliquant pas l’ulcère).
Attention, la médiacalcose (diabétique, sujet âgé) peut faire surestimer l’IPS et
méconnaître une AOMI. Les chiffres d’IPS sont donc à confronter aux données de
l’examen clinique (symptômes d’AOMI, pouls périphériques, autres signes cliniques
d’AOMI). En cas de discordance, faire un écho-Doppler artériel.
Prescrire un écho-Doppler artériel si :
- Abolition des pouls périphériques
- Symptômes ou autres signes cliniques d’AOMI
- IPS < 0,9 ou > 1,3 (artères incompressibles)
Pas de prélèvement bactériologique ni de traitement antibiotique systématique.
Pas d’antibiotique local.
Antibiotique par voie générale seulement si signes d’infection.
3
1
1
1
2
2
 6
6
1
/
6
100%