Le May Francis

Le May Francis
IFSI Douai
2ème année
Mobilisation des connaissances en anatomie physiologie de l’appareil cardio vasculaire
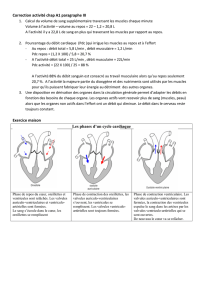
1) Annotez le schéma du cœur en annexe.
(Voir sur l’annexe)
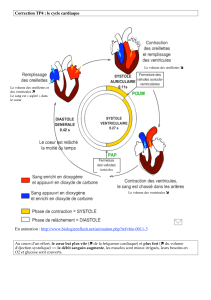
2) Comment appelle-t-on la petite circulation ?
La petite circulation : c'est la circulation pulmonaire. Elle comprend l'oreillette et le
ventricule droit (dit le coeur droit), l'artère pulmonaire, les poumons, et les veines
pulmonaires Elle permet au sang de se recharger en oxygène.
3) Comment appelle-t-on la grande circulation ?
La grande circulation encore appelée Circulation Systémique comprend la partie
gauche du coeur (dite le coeur gauche) avec l'oreillette et le ventricule gauche, et
l'aorte (la grosse artère qui sort du ventricule gauche) qui va distribuer l'oxygène à tout
l'organisme en particulier les organes vitaux : cerveau, reins, foie etc...
4) Quel est le but de la grande circulation ?
5) La circulation systémique comprend 4 parties :
1. le réseau artériel (de l'aorte aux artérioles) : réseau ramifié où, du point de vue
histologique, la composante élastique peut dominer. La pression moyenne y est
maintenue étroitement autour de 12,5 kPa. L'écoulement est pulsé (variations dans
l'aorte : 9-15 kPa, dans l'artère radiale : 8-18 kPa pour des vitesses oscillant
respectivement entre -10 - 120 cm/s et -2 - 30 cm/s, les valeurs négatives
correspondant au reflux). La résistance à l'écoulement y est faible et la vitesse
élevée). Le volume sanguin contenu dans le réseau artériel est très faible par
rapport au volume sanguin veineux. Le pouls correspond à l'onde de pression qui
se propage très rapidement (10 à 40 m/s) depuis le coeur vers la périphérie.
2. le réseau artériolaire (diamètre compris entre 10 et 100 µm) dit "résistif" car il
est caractérisé par une capacité à modifier son diamètre (et donc la résistance à
l'écoulement) d'une part par la contraction des fibres lisses de la paroi des
artérioles, richement innervées (vasomotricité = vasoconstriction/vasodilatation),
et d'autre part par la présence de très nombreux sphincters (petits muscles lisses
circulaires à commande nerveuse individualisée) situés juste avant les capillaires.
Il semble que ce soit réellement le système de contrôle de l'irrigation des organes :
on pourrait donc plutôt le qualifier d'adaptatif.
3. le réseau capillaire, extrêmement ramifié, très résistif mais peu contrôlable (peu
adaptable), la paroi des capillaires étant quasiment limitée à l'endothélium
vasculaire, son rôle essentiel semble bien être d'assurer les échanges entre le sang
et le liquide interstitiel, véritable milieu intérieur où vivent les cellules. La vitesse
d'écoulement du sang y est très faible (de l'ordre de quelques mm/s) et la pression
minimale.
4. le réseau veineux, considéré comme passif mais étant donné la présence de
valvules et le principe des pompes externes, le retour veineux au coeur se fait de
façon active. La résistance à l'écoulement y est considérée comme faible, les
variations du volume veineux, importantes, se suivies par des modifications

élastiques du volume des veines sans grandes variations de pression (qui reste
voisine de 1,4 à 0,7 kPa par exemple à l'extrémité veineuse des capillaires pour un
homme allongé). Le sang veineux représente la très grande majorité du volume
sanguin total estimé à environ 70%.
Circulation pulmonaire et systémique (S. Plowman and D. Smith - Allyn & Bacon).
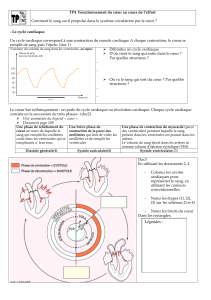
6) Complétez le schéma suivant qui reprend le cheminement du sang lors de la grande
circulation au travers des structures anatomiques du cœur et des vaisseaux.
Ventricule
gauche
Aorte
Organes
Veine cave
supérieure
Veine cave
Inférieure
Oreillette
droite

7) Citez les trois tuniques du cœur en respecta nt la chronologie de la plus externe vers la
plus interne
Il existe trois tuniques :
-- l'endocarde: c'est une mince membrane qui tapisse la face interne des
quatre cavités cardiaques et qui se prolonge par l'intima des gros vaisseaux.
-- le myocarde: c'est le tissu musculaire du coeur dont l'épaisseur
dépend de la fonction des cavités. Mince au niveau des oreillettes, il est
particulièrement épais au niveau ventriculaire.
le péricarde: c'est une enveloppe séreuse externe du coeur
constituée de deux feuillets : l'un viscéral, adhérant au myocarde ;
l'autre pariétal : l'épicarde. L'espace péricardique, entre les deux
feuillets, contient une faible quantité de liquide (50 à 75 ml) pour
faciliter les mouvements du coeur.
8) Quels sont les rôles des artères coronaires ?
Les artères coronaires, ou coronaires, sont des artères permettant de vasculariser, et
par conséquent de nourrir, le muscle cardiaque (myocarde).
Comme tous les organes du corps, le coeur a besoin d'une irrigation sanguine qui lui
apporte de l'oxygène.
Le myocarde, muscle qui constitue la paroi du coeur, reçoit le sang oxygéné par un
système de petites artères qui prennent naissance sur l'aorte. Ce sont les artères
coronaires. Elles cheminent à la surface du coeur, se ramifiant et envoyant des
branches minuscules dans le muscle cardiaque. Les artères coronaires ne sont pas plus
épaisses qu'une paille.

9) Le cœur est-il un muscle ? Lequel ?
Le muscle qui constitue la paroi du coeur s’appelle le myocarde, il constitue la plus
grande partie du cœur, c’est le tissu musculaire (myo-, muscle) du cœur (-carde).
D'autres tissus sont l'endocarde (plus à l'intérieur, un endothélium spécialisé) et le
péricarde (couche de tissu conjonctif entourant le cœur).
Le myocarde est composé de cellules musculaires cardiaques spécialisées qui ne
ressemblent à aucun autre tissu musculaire du corps. En particulier, ces cellules sont
intétanisables, ce qui signifie qu'elles sont incapables de contraction prolongée. De
plus, ces cellules sont en continuité électrique les unes avec les autres, ce qui permet
une contraction globale du cœur au cours de la systole.
Ce sont les artères coronaires qui se chargent de l'apport sanguin du myocarde.
10) Quelle fonction ont les valvules présentes dans les veines des membres inférieurs ?
Les valvules des veines sont des replis de la paroi interne. Leur structure comporte un
tissu conjonctif central tapissé par l'endothelium vasculaire. Les voiles valvulaires
flottent dans le sens naturel de l'écoulement du sang veineux et s'accolent lorsque le
flux s'inverse.
Ces valvules contribuent à contrecarrer la force de gravité. Dans les veines profondes
de la jambe, on compte une valvule tous les centimètres et demi.

11) Comment appelle-t-on un vaisseau extrêmement fin et cours reliant une artériole à une
veinule ?
Les capillaires sont
les plus petits
vaisseaux sanguins
du corps. Ils ont un
diamètre de 5 à 30
μm. Ils sont
connectés aux
artères et aux
veines, et
interagissent de
près avec les
tissus. On les
qualifie de "capillaires" par analogie avec les cheveux, du fait de leur extrême finesse.
Il ont pour rôle de fournir aux cellules les nutriments et le dioxygène et de capter les
déchets et le CO2 et de permettre le captage du dioxygène par l'hémoglobine et le
départ du CO2 dans les alvéoles pulmonaires. Les capillaires sont composés d'un
endothélium, une monocouche continue de cellules.
12) Citez les trois catégories d’éléments figurés du sang.
Il existe 3 types d'éléments figurés dans le sang, qui ont chacun un rôle très précis et
dont la quantité est régulée en permanence (fabrication, destruction).
Les globules rouges (Hématies)
Appelés aussi hématies. Ils permettent d'apporter de l'oxygène à tous les tissus de
l'organisme (par les artères) et d'évacuer vers le poumon le gaz carbonique (CO2),
déchet des tissus (par les veines). Ils sont au nombre de 4 à 5,5 millions / mm3 (mm3
= 1 millionième de litre!). Ils ne contiennent quasiment que de l'hémoglobine qui
permet de fixer les gaz (oxygène et gaz carbonique). Le taux d'hémoglobine se
mesure, sa normale est de 12 à 16 g/dl (dl = 0,1 litre) environ. C'est ce taux
d'hémoglobine qui permet de parler d'anémie en cas de déficit de cette protéine. Un
dernier élément mesure imparfaitement la quantité de globules rouges, c'est
l'hématocrite : normale de 35 à 45 % environ : c'est le pourcentage de volume occupé
par les globules rouges dans le sang
Les globules blancs (Leucocytes)
Ils sont beaucoup moins nombreux que les globules rouges, environ 4000 à
10000/mm3. Ils assurent la défense de l'organisme contre les agressions extérieures :
bactéries, virus, parasites mais aussi les tissus étrangers (greffes). Il existe plusieurs
sortes de globules blancs : les polynucléaires neutrophiles, les plus nombreux, qui
combattent les bactéries, les lymphocytes (combattent virus, tuberculose, tissus
étrangers, fabriquent les anticorps), les monocytes (sorte de glouton qui détruit un peu
de tout), les polynucléaires éosinophiles (normale < 500/mm3, combattent les
parasites et sont à l'origine des allergies) et enfin les polynucléaires basophiles dont le
rôle est très peu connu et qui sont peu nombreux.
Les plaquettes
Parfois appelés thrombocytes. Ce sont de tous petits éléments, la normale est de
150000 à 400000/mm3. Ils permettent au sang de coaguler en cas d'effraction d'un
vaisseau. En cas de défaut de plaquettes, on a tendance à saigner facilement.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%