obesite

1
OBESITE
1. DEFINITION
Elle correspond au sens strict à un excès de graisse corporelle.
En pratique, elle est le plus souvent estimée en terme d’excès
de poids en prenant en compte.
L’indice de masse corporelle (IMC) ou indice de QUETELET
ou body mass index (BMI) est le rapport du poids en kilo sur
le carré de la taille en mètre.
BMI = P / T2
L’intervalle de BMI idéal en terme de santé publique est de
18,5 à 24,9 kg/m2
Au dessus de ce seuil, on constate une augmentation
rapidement croissante de la morbidité et la mortalité.
Surcharge pondérale pour un BMI entre 25 et 29,9
Obésité pour un BMI > 30
Obésité massive pour un BMI > 40
2. EPIDEMIOLOGIE
Pathologie fréquente dans les pays industrialisés, 7 à 10% des
adultes en France
Age : la prévalence augmente avec l’âge au moins jusqu’à 50-
60 ans.
Sexe : prédominance féminine
Facteurs géographiques et ethniques : plus importante en
Amérique du nord qu’en Europe. Aux USA, plus fréquente
chez les noirs et les hispaniques.
Niveau économique : plus fréquent chez les défavorisés.

2
La prévalence de l’obésité est en augmentation dans les pays
industrialisés et dans certains pays adoptant un mode de vie
« occidentalisé » et sédentaire.
3. DIAGNOSTIC
a) Interrogatoire
Reconstitution précise de l’anamnèse pondérale :
Âge de début et ancienneté de l’obésité, caractère statique ou
dynamique du poids actuel, impact des interventions
thérapeutiques antérieures.
Circonstances les plus fréquentes de prise de poids :
Modification du statut hormonal (puberté, grossesse,
ménopause)
Choc émotionnel ou affectif (dépression, deuil)
Changement d’environnement (déménagement) ou familial
(mariage, divorce), ou professionnel (perte d’emploi,
promotion)
Sevrage tabagique, arrêt du sport
Chirurgie, médicaments
Pathologie organique comme insuffisance thyroïdienne
ATCD familiaux :
Obésité, diabète, dyslipidémies et vasculaires
Comportement alimentaire :
Les troubles sont fréquents dans l’obésité (40 à 60% des cas),
mais ni obligatoires, ni spécifiques, plus souvent à type de
grignotage et de compulsions plutôt que de boulimie.
Ils correspondent souvent à une défense comportementale
contre l’anxiété, la peur et la solitude.

3
Il faut préciser le contexte nutritionnel : lieu et horaire des
repas, usages familiaux et socioculturels.
Activité physique :
Son absence et la sédentarité sont habituelles
Evaluation psychologique :
Pas de profil psychologique spécifique des sujets obèses
b) Examen physique
Evaluation de la surcharge adipeuse :
Calcul du BMI
Répartition du tissu adipeux par l’inspection :
- obésité androïde (graisse surtout au niveau de
la partie supérieure du corps et sur
l’abdomen), plus fréquent chez l’homme,
facteur prédictif de développement des
complications cardiovasculaires
- Obésité gynoïde (graisse surtout à la partie
basse du corps), plus fréquent chez la femme.
- Obésité mixte (adiposité globale)
Recherche de complications
Par un examen détaillé
Recherche d’une cause d’obésité secondaire (rare) :
Hypothyroïdie
Tumeur hypothalamique ou hypophysaire
c) Biologie + ECG
Glycémie à jeun et post-prandial à la recherche d’un diabète
Cholestérol, triglycérides pour une dyslipidémie

4
Les autres examens sont en fonction du contexte clinique :
épreuve respiratoires, gazométrie…
Recherche d’une cause endocrinienne : TSH ultrasensible
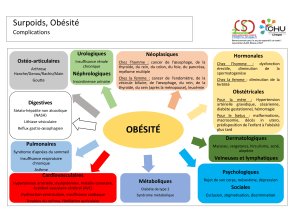
4. COMPLICATIONS
Fonction de l’âge, de certains facteurs de risque
cardiovasculaires associés et surtout de la répartition du tissu
adipeux.
a) Mortalité
Il ne devient franc que pour les BMI > 30.
La relation obésité-mortalité est significative chez les sujets
jeunes et jusqu’à 50-60 ans, puis elle n’est plus retrouvée.
b) Complications cardiovasculaires
Insuffisance coronaire :
Obésité androïde ++, risque plus grand si association à
d’autres facteurs de risque comme le tabac, HTA, diabète.
HTA :
Prévalence. Attention à utiliser un brassard adapté. Une perte
de poids modérée peut normaliser les chiffres.
Insuffisance cardiaque :
2 fois plus fréquente. Plus souvent favorisé par l’HTA,
l’atteinte coronaire et/ ou l’insuffisance respiratoire
Accidents vasculaires cérébraux :
Obésité androïde ++
+HTA
Insuffisance veineuse des membres inférieurs :
Stase et altérations capillaires par hyperpression veineuse.

5
Œdème, dermite ocre, ulcères. Traitement par la contention
c) Complications respiratoires
Altération fonctionnelle respiratoire et des échanges gazeux :
Il y a perturbation de la mécanique ventilatoire par réduction
de la compliance thoracique avec augmentation du travail
ventilatoire.
Hypoxémie fréquente
Hypoventilation alvéolaire :
Hypoxémie + hypercapnie de mécanisme multiple
Syndrome d’apnée du sommeil :
Arrêt du flux aérien pendant au moins 10 secondes plus de 5
fois par heure. Pas spécifique du sujet obèse, mais facteur de
risque important
Hypersomnolence diurne, troubles psychiques, céphalées
matinales, trouble de la mémoire et de l’attention
d) Complications rhumatologiques
Aggrave les malformations congénitales de la hanche et des
genoux.
Augmentation des nécroses de la tête fémorale chez les
hommes obèses. Dorsalgie, lombalgie, sciatalgie qui limitent
l’exercice physique et favorise la sédentarité.
e) Complications métaboliques et endocriniennes
Diabète (1/3 des obèses le sont), dyslipidémie, hyperuricémie
Trouble du cycle avec aménorrhée, dysovulation
Hypogonadisme des hommes présentant une obésité massive
Hyperandrogénie chez la femme
f) Autres complications
 6
6
1
/
6
100%