Appareil digestif Généralités – Définitions : Définit par :

Appareil digestif
Généralités – Définitions :
Définit par :
- Sa fonction : digestion (3 étapes : réduction des aliments en petites molécules absorbables,
absorption des nutriments et évacuation des résidus non digestifs)
- Sa morphologie : 2 parties (tube digestif proprement dit, ouvert aux 2 extrémités et glandes
annexes exocrines dont les sécrétions participent à la digestion : glandes salivaires, pancréas
et foie)
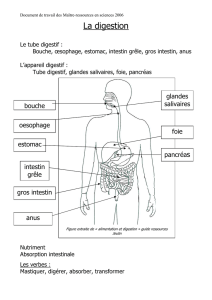
Tube digestif :
Généralités :
Structure générale : 5 tuniques concentriques :
- Muqueuse : au contact des aliments, elle assure l’essentiel des fonctions digestives
- Musculeuse de la muqueuse : fine et formée de fibres musculaires lisses. Elle assure la
motricité de la muqueuse. Elle est formée de 2 couches de fibres : circulaire interne et
longitudinale externe.
- Sous-muqueuse : tissu conjonctif + vaisseaux, nerfs et lymphatiques destinés à la muqueuse
- Musculeuse : épaisse et formée de 2 couches de fibres musculaires lisses : circulaire interne
et longitudinale externe. Elle assure la motricité du tube digestif grâce au péristaltisme :
glissement des anses intestinales les unes sur les autres
- Séreuse (péritoine) ou adventice (au-dessus du diaphragme) : liaison entre le tube digestif
et les organes voisins
Adaptations spécifiques à chaque organe portant surtout sur la muqueuse (épidermoïde +
microvillosités : protection mécanique, chimique contre HCl et absorption), sur le chorion (glandes
différentes suivant la région où elles se trouvent : glande séreuse sécrétant les enzymes digestives et
glandes muqueuses sécrétant le mucus qui est un lubrifiant et qui favorise l’avancée du bol
alimentaire et la neutralisation de l’acidité gastrique par exemple).
Système nerveux intrinsèque : les plexus :
Le système nerveux intrinsèque fonctionne de façon autonome : sous le contrôle du SNA mais les
mouvements sont décidés par le système nerveux intrinsèque. Il est organisé en plexus, au nombre
de 3 (2 majeurs en 1 mineur) :
- Plexus sensitif (de Meissner) : situé dans la partie profonde de la sous-muqueuse. Sensible à
la distension de la paroi par l’arrivée du bol alimentaire. Déclenche le fonctionnement des 2
autres plexus.
- Plexus moteur (d’Auerbach) : situé en plein cœur de la musculeuse. Met en place le
péristaltisme (brassage et avancée du bol alimentaire).
- Plexus moteur muqueux (d’Isisawa) : motoneurones qui contrôlent le fonctionnement de la
musculeuse et la sécrétion des glandes.
Autres fonctions :

- Immunitaire : en contact avec l’environnement extérieur (aliments), protégé par le MALT.
Tout au long du tube digestif. Les follicules se regroupent à 3 endroits pour former des
organes lymphoïdes (au niveau de l’oropharynx, des amygdales, de la plaque de Peyer dans
la partie terminale de l’iléon et dans l’appendice iléo-caecale)
- Endocrine : première source d’hormones de l’organisme (par leur nombre). Nombreuses
cellules endocrines isolées qui appartiennent au système neuroendocrine diffus. Les
hormones affinent le fonctionnement des différents organes du tube digestif, elles
contrôlent la sécrétion d’HCl et organisent les relations entre le tube digestif et le reste de
l’organisme : synchronisation.
Cavité buccale : digestion, phonation, gustation.
Digestion : broyage grossier des aliments par la mastication et invalidation (mélange avec le 1er suc
gastrique)
Phonation : grâce à la langue et à la cavité buccale (résonance)
Gustation : grâce aux papilles gustatives
La cavité : contenant : structure simple. 1 muqueuse recouvrant une sous-muqueuse inconstante
(épaisse au niveau de la face interne des joues mais inexistante au niveau du palais : épithélium
épidermoïde. Présence de glandes salivaires microscopiques au niveau du palais. 3 types de
sécrétion :
- Séreuse : enzymes digestives : α-amylase
- Muqueuse : mucus lubrifiant (amalgame du bol alimentaire et glissement dans l’œsophage)
- Séromuqueuse : mixte
La langue : massif musculeux placé dans la cavité buccale. Muscle strié (18 muscles : 8 paires et 1
impair). Muqueuse buccale classique (épidermoïde) mais la face supérieure est hérissée de papilles.
3 types de papilles :
- Filiformes : les plus abondantes, sur toutes les surfaces de la langue, rôle tactile : apprécient
la texture des aliments : début de la mastication ou ingestion
- Fungiformes
- Caliciformes : les plus en arrière : 1 douzaine qui forment le V lingual.
Les papilles fungiformes et caliciformes sont riches en bourgeons du goût.
Les dents : organe spécialisé dans la mastication.
Oropharynx : carrefour aéro-digestif
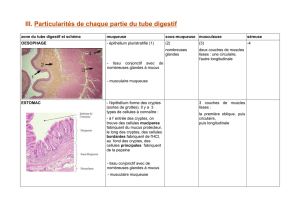
Œsophage : mise en place de la structure à 5 tuniques : tube qui relie la cavité buccale à l’estomac.
Aucune fonction digestive, il permet seulement le passage rapide des aliments : pas de structure
spécifique.
La muqueuse est un épithélium épidermoïde. Le chorion renferme des glandes muqueuses
exclusivement aux deux extrémités de l’œsophage qui permettent la lubrification.
Estomac :
- Digestion mécanique : termine le broyage commencé dans la cavité buccale : l’amalgame
devient liquide. La musculeuse est très épaisse et est renforcée par un 3ème feuillet
supplémentaire : oblique interne, circulaire intermédiaire et longitudinal externe

- Digestion enzymatique : HCl et pepsine. Epithélium simple, prismatique qui va sécréter un
mucus épais et visqueux qui tapisse la face interne de l’estomac et qui protège contre
l’acidité et l’action de la pepsine. Les différentes sécrétions définissent 2 types de muqueuses
o muqueuse fundique : qui est la plus abondante : 80% de la surface de
l’estomac. Elle est caractérisée par des glandes fundiques en tubes droits qui
sécrètent l’HCl et la pepsine
o muqueuse pylorique : qui est moins abondante : 20% de la surface de
l’estomac. Elle va fonctionner en fin de digestion essentiellement : elle
neutralise le liquide acide par une sécrétion pylorique (+ sécrétions du
duodénum). Elle est caractérisée par des glandes en tubes contournés à
sécrétion muqueuse : mucus basique qui commence à neutraliser l’acidité de
l’estomac.
Le sphincter pylorique (épaississement du feuillet circulaire moyen) régule le passage des aliments de
l’estomac au duodénum.
Intestin grêle : 5 à 6m de long et 3cm de diamètre. Digestion enzymatique : de très nombreuses
glandes : de Lieberkhun + glandes annexes (pancréas, foie) : sécrétion des enzymes digestives et
absorption : dispositif anatomique et histologique pour une augmentation de surface (X 108) :
- microvillosités très denses : plateau strié qui permet d’augmenter la surface par 6
- villosités intestinales : replis de la muqueuse (1mm de haut) de 3 formes différentes
(digitée : la plus abondante) et qui sont retrouvées tout au long du grêle et qui permettent
d’augmenter la surface par 6
- valvule connivente : replis circulaires de la muqueuse et de la sous-muqueuse (1cm de haut)
et qui permettent d’augmenter la surface par 3
Vascularisation sanguine et lymphatique importante.
Epithélium d’absorption : 1 couche cellulaire : cellules hautes : épithélium simple et prismatique avec
4 types cellulaires :
- anthérocyte + plateau strié situé au pôle apical (cellule principale)
- cellule caliciforme à mucus
3 secteurs anatomiques : duodénum + jéjunum + iléon. 2 divisions histologiques :
Duodénum : situé juste après l’estomac, reçoit le chyme. 4 segments accolés à la paroi. Neutralise
l’acidité du chyme gastrique : glandes spécialisées (de Brunner) tubulo-acineuses composés, à
sécrétion muqueuse (mucus basique) dans la sous-muqueuse et qui s’abouchent dans le fond des
glandes de la muqueuse (glandes de Lieberkhun). Mélange les sucs gastriques des glandes annexes et
le chyme pour former la bile : sels biliaires (savons biologiques) qui émulsionnent les lipides :
vésicules, gouttelettes lipidiques… + suc pancréatique (lipases, protéases, amylases… toutes les
enzymes digestives nécessaires).
Jéjuno-iléon : participe à la digestion enzymatique avec les glandes de Lieberkhun qui s’ouvrent à la
base des villosités et qui sécrètent quelques enzymes digestives. Essentiel de l’absorption.
Plaque de Peyer : organes lymphoïdes : moitié terminale de l’iléon.
Colon : très gros tube (3 à 7cm de diamètre, plus gros à droite) et dessine le cadre colique. Caecum :
début du colon. Réabsorption de l’eau (épithélium riche en anthérocytes : sur-digestion :
réabsorption de certains nutriments). Formation du bol fécal.
Surveillance immunologique : très importante : présence de gros follicules.

Nombreuses cellules caliciformes : lubrification très importante. Epithélium simple, prismatique avec
des anthérocytes et des cellules caliciformes. Les anthérocytes se trouvent principalement dans le
caecum et les cellules caliciformes se trouvent dans l’intestin grêle.
Glandes coliques : sécrètent uniquement du mucus (glandes en tube droit).
Muqueuse : circulaire interne très développée et longitudinale externe peu abondante.
Glandes annexes :
Glandes salivaires : exocrines de type tubulo-acineuses composées. Grosses glandes délimitées par
une capsule conjonctive qui forme des travées qui vont définir des lobules.
Eléments sécréteurs : acinus + cellules myoépithéliales : compriment les acini et chassent les
sécrétions. Acinus séreux : sécrétion de protéines (amylase par exemple. La parotide sécrète
uniquement des sécrétions séreuses). Acinus muqueux : glandes mixtes (sublinguales, sous-
maxillaires).
Canaux excréteurs : réseau ramifié convergeant. Epithélium simple. Les canaux se terminent dans la
cavité buccale (épithélium stratifié) : il y a un empilement des couches. Salive : association des
différentes sécrétions salivaires.
Pancréas : amphicrine, hétérotypique. Les cellules endocrines et exocrines sont différentes.
Parenchyme exocrine : majoritaire : 99% de la masse. Structure voisine des glandes salivaires
séreuses mais sans cellules myoépithéliales (tubulo-acineuse composée à sécrétion uniquement
séreuse). Sécrétion de tout ce qui est nécessaire pour digérer (trypsine, chymotrypsine, α-amylase,
lipase…). Réseau de canaux excréteurs : épithélium simple + canaux excréteurs qui sécrètent les
bicarbonates.
Parenchyme endocrine : îlots sphériques disséminés dans le parenchyme (îlots de Langerhans), peu
abondants : 1% de la masse et plus nombreux dans la queue du pancréas que dans la tête. Glande
endocrine formée de cordons cellulaires qui se croisent dans tous els sens (glande cordonale
réticulée).
- Cellules α : sécrétion de glucagon (hormone hypoglycémiante) qui contrôle le
fonctionnement de l’estomac
- Cellules β : sécrétion d’insuline (hormone hyperglycémiante)
- Cellules D : sécrétion de somatostatine (inhibe l’hormone de croissance et la gastrine)
- Cellules γ : sécrétion du polypeptide pancréatique humain : PPH (augmente la sécrétion
gastrique et pancréatique exocrine)
Foie :
Généralités - Structure : plus grosse glande de l’organisme (1 à 2kg). Amphicrine (bile : exocrine et
protéines du plasma : endocrine), homotypique. Enveloppé par une structure conjonctive épaisse
(capsule de Glisson).
Sécrétion de bile (sels biliaires : rôle digestif, émulsion des lipides et E montoire : élimination des
déchets) et des protéines du plasma sauf les anticorps.
Hile sous la face inférieure du foie, où arrive le pédicule hépatique (passage de la veine porte, l’artère
hépatique, les voies biliaires). Les veines sus-hépatiques se jettent dans la veine cave inférieure.

Parenchyme hépatique : unité structurale hépatique : manchon polyédrique (filtre).
Au centre : passage de la veine centro-médullaire qui se jette dans le réseau sus-hépatique.
A chaque angle : espace de Kernan : espace conjonctif qui comprend une branche des artères
hépatiques et des veines portes qui se jettent dans le filtre par l’intermédiaire des veines et
artérioles périlobulaires.
Canal biliaire : récolte la bile dans l’espace porte.
Entre le centre et la partie périphérique : hépatocytes.
Hépatocytes : organisés en murs, en lames d’une seule épaisseur de cellules. Disposition rayonnante
plus ou moins anastomosée. Entre 2 travées de Remak, on trouve des capillaires sigmoïdes disposés
parallèlement aux travées : capillaires sinusoïdes radiés. Hépatocyte cubique avec 2 pôles :
- Pôle endocrine : responsable du trafic entre l’hépatocyte et le sang, augmentation de surface
grâce à de courtes villosités qui fonctionnent dans les 2 sens. Il capte tout ce qui arrive du
tube digestif et les déchets de l’organisme (bilirubine qui provient de la moelle osseuse >
bile). Exocytose des protéines du plasma : albumine, facteurs de coagulation…
- Pôle exocrine : replis de la membrane plasmique coordonnés : canalicules biliaires (sécrétion
de la bile). Canaux biliaires : grillage. Reliés en périphérie par des petits canaux : colengiole.
Voies biliaires :
- Intra-hépatiques :
o Canalicules : canaux sans paroi propre dans les hépatocytes
o Colengiole : espaces conjonctifs avec une paroi propre
- Extra-hépatiques :
o Canal hépatique : droit et gauche issus des lobes droit et gauche du foie
o Canal cystique
Fonctions : usine métabolique + site de stockage (sucres sous forme de glycogène + lipides sous
forme de gouttelettes) + détoxification majeure (bilirubine, médicaments, toxines alimentaires…) +
hémolyse (élimine la bilirubine et stocke une partie du fer) + hématopoïèse (production de cellules
sanguines) + régénération.
1
/
5
100%