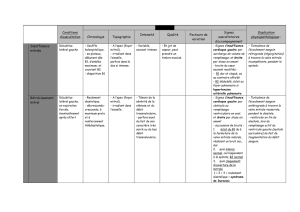
Un infarctus du myocarde a t-il les mêmes causes qu`un infarctus du

Un infarctus du myocarde a t-il les mêmes causes qu'un infarctus du cerveau ? Expliquez
Non. Dans le cadre d'un infarctus du myocarde la première cause est la sténose de plus de 90%
d'une artère coronaire, avec la présence d'un spasme ou d'un petit embol, celle-ci est bouchée
complétement et on arrive a la nécrose.
Dans le cadre d'un infarctus cérébral il arrive plus souvent a cause d'un embol, qui lui même
provoque une ischémie d'une zone. Il peut également y avoir une hypoperfusion globale reliée à un
arrêt cardiaque trop long et donc un infarctus cérébral associé.
Citez les complications d'une HTA mal équilibrée depuis 20 ans.
Retentissement sur le cerveau avec des risques d'AVC d'origine thrombotique ou
hémorragique.
Retentissement sur les artères : avec une diminution de l'élasticité de celle-ci et donc une
élévation de la PA et une augmentation de la post charge (avec hypertrophie du VG associé).
Retentissement sur le coeur : Augmentation des résistance périphérique, donc le coeur va
s'hypertrophié dans un premier temps pour compenser. On va allez comme ca jusqu'a la
décompensation cardiaque et la diminution de la perfusion, ce qui va provoquer un angor et
un risque d'infarctus secondairement.
Retentissement sur le rein : HTA = première cause d'IR. Si le débit sanguin augmente, le rein
a plus de mal a filtrer.
Retentissement sur l'oeil : rétinopathies.
Dans le cadre d'une décompensation cardiaque gauche, observe t'ont une Hypertension
artérielle ou une hypotension artérielle ? Les 2 ? Dans quelles conditions ?
Tout dépend de la cause de cette décompensation. On peut par exemple avoir pour cause
l'Hypertension artérielle, dans ce cadre, l'Hypertension est un facteur qui aura donné l'insuffisance
par hyperpression dans le ventricule.
Maintenant si il y a une dysfonction au niveau de la valve mitrale, et que celle-ci ne laisse pas un
remplissage suffisant du VG, il y a un risque de diminution du débit cardiaque et un risque
d'hypotension artérielle.
Dans le cadre par contre d'une insuffisance au niveau de l'aorte lors de l'éjection du sang, il y a ura
une masse de sang importante qui va passer dans l'aorte, et donc la pression systolique sera très
haute. Il y aura un reflux vers le ventricule qui fera baisser la pression diastolique. On aura donc une
différentielle très importante entre la pression systolique et diastolique.
Différence de physiopathologie entre l'asthme et la BPCO ?
Dans le cadre de la BPCO c'est une insuffisance mucociliaire, et une hypersécrétion au niveau de la
muqueuse favorisée par des toxiques. Il y a également un processus inflammatoire qui va dans un
premier temps augmenter l'épaisseur de la muqueuse pour ensuite la diminuer, diminuer son
élasticité et provoquer un collapsus des bronchioles en expiration. Ici les causes sont pour le plus
souvent des polluants (tabac, pollution, charbon,...) et plus rarement des facteurs endogènes.
Dans le cadre de l'asthme c'est une réaction inflammatoire de la muqueuse bronchique, mais ici à
cause d'un facteur déclenchant comme les allergènes, l'air froid, l'effort physique,...
Expliquez les possibilités d'évolution de la tuberculose entre le premier contact et une
localisation secondaire extra-pulmonaire ?
???

Différence de symptomatologie entre Syndrome pyramidal AVC qui touche l'artère sylvienne
gauche et un syndrome extrapyramidal qui prédomine dans l'hémisphère gauche :
Syndrome pyramidal : Hémiplégie droite massive, Troubles sensitifs, hémianopie latérale
avec éventuellement aphasie si Monsieur ou Madame est droitier(e).
Syndrome extrapyramidal : Tremblement de repos, Hypertonie plastique, Akinésie.
Evolutions possibles d'une hernie discale en L5/S1 a droite + traitement ?
Le fait que la hernie se situe a ce niveau la provoque une complication bien particulière au niveau
du nerf sciatique. Douleur au niveau de la lombaire jusqu'au pied. Il peut y avoir des douleurs
quasiment insupportable (qui obligeront une intervention chirurgical), ainsi que des difficultés a la
marche.
Comme traitement dans un premier temps il va être médical avec des AINS, des antalgiques et des
myorelaxants, avec parfois l'aide du kiné. On devra parfois allez jusqu'a l'opération chirurgicale
avec l'ablation du nucléus pour régler totalement le problème.
Différences entre l'endocardite du RAA (inflammatoire) et celle d'Osler (infectieuse) au point
de vue symptomatique, physiopathologique et évolutif :
Physiopathologie :
Au niveau du RAA c'est une réaction auto-immune : en effet la protéine du strepto
bétahémo du groupe A provoque la formation d'un anticorps contre la protéine
antigénique du streptocoque. Le seul problème c'est que ces anticorps reconnaissent par
erreur des protéines de surface au niveau du coeur, du rein et dans les articulations. Il y a
donc une réaction inflammatoire antigène-anticorps. Touche souvent la valve mitrale.
Au niveau de la pathologie d'Osler : Le germe pénètre chez le patient, il y a formation de
végétations friables emboligènes au niveau des valvules cardiaques. Ces végétations
peuvent envoyer des embols dans la circulation.
Symptomatique :
RAA : C'est une réaction inflammatoire donc : syndrome inflammatoire (visible a la
prise de sang), arthrite (si articulations touchées), arthralgie, après une angine a
Streptocoque, hypertrohpie ventriculaire gauche, insuffisance droite, stase périphérique
et pulmonaire,...
Osler : C'est infectieux donc température, asthénie, AEG & Myalgies, Etat grippal
important, parfois pétéchies,...
Evolution :
RAA : suivi de la maladie rénal/caridaque (aider la compensation cardiaque et intervenir
a temps pour un rempplacement valvulaire SN)
Osler : Embolie, insuffisance cardiaque (par rupture des piliers), insuffisance mitrale ou
aortique et le décès, si le diagnostic n'est pas posé a temps.
Qui développe une anthracosilicose ? Quelles sont les conséquences sur le plan symptomatique
et évolutif ?
Les mineurs, par inhalation de poussière de charbon.
Symptomatique : Dyspnée d'effort, réaction de spasmes, symptomatologie de type asthme,
syndrome obstructif qui domine le restrictif.
Evolutif : Sufinfections faciles, favorise le cancer et la tuberculose, et on va vers une
insuffisance respiratoire chronique avec un coeur pulmonaire chronique.

Différence entre une épilepsie focale et généralisée. Causes ? Démarche diagnostic devant une
première crise?
Epilepsie focale : Pas de perte de connaissance.
Epilepsie généralisée : Altération conscience.
Causes : Idiopathique ou bien due a des lésions cérébrales, toxique, métabolique, infectieuse,
vasculaire, tumorales, abcès, AVC,...
Devant une première crise : Si c'est une première on ne va pas traiter le patient dans un premier
temps mais le surveiller et faire des examens complémentaires, pour retirer une cause : Tumeur,
toxique, lésion,... Une fois que tout cela est retirer on ne traitera qu'après qu'il y aie eu une
deuxième crises, et qu'on aie pas trouvé de cause. On traitera via Dépakine°, Epanutin°, Gardénal°
lors de crises.
Un patient de 72 ans développe une hémiparésie droite. Anamnèse : infarctus ponté il y a 10
ans, tabagisme actif, diabète. Pas d'HTA. Démarche diagnostic et expliquer le raisonnement
ainsi que l'attitude thérapeutique en fonction des possibilités de diagnostics.
Il a eu un infarctus ponté il y a 10 ans, surement du en partie a son tabagisme et donc a des plaques
d'athérome. Le fait qu'il aie un problème de diabète provoque également des problèmes au niveau
de ses vaisseaux sanguins, et on sais que c'est un facteur de risque de l'AVC. Ce qui me pousse a
penser a un problème vasculaire cérébrale, peut être pas un AVC a proprement parler, mais peut être
un accident ischémique rapidement régressif. Pour en être sur il faudrait faire un EEG, pour faire un
diagnostic différentiel (tumeur & co), un holter et un ECG pour voir si la cause ne viendrais pas
d'un embol envoyer par cause d'un trouble du rythme.
Pour ce qui est de la thérapeutique, quoi qu'il arrive il faut faire plusieurs choses chez monsieurs, et
ce, quelque soit la pathologie découverte :
Arrêt du tabac
Voir si son diabète est bien équilibré, l'équilibré SN.
Améliorer les habitudes de vies.
Ensuite un traitement a base d'anti-agregant plaquettaire type aspirine a faible dose pendant la phase
aiguë et ensuite passer aux anti-coagulant une fois la phase aiguë passée si il y a trouble du rythme.
Il faut ensuite prendre des mesures préventives comme de l'exercice physique, contrôle du diabète,
sevrage tabagique,...
Comparez et expliquez les différentes symptomatiques entre une sténose aortique serrée et
une insuffisance mitrale ?
La sténose aortique serrée se trouve au niveau du ventricule gauche, c'est une sténose (et donc un
rétrécissement) de l'aorte. Il pourra y avoir une hypertrophie du ventricule gauche, une
décompensation brutale, un risque d'OAP, une insuffisance coronarienne avec risque d'angor et un
souffle systolique. Le débit sanguin sera normal. Il y aura une chute de la PA d'autant plus
importante que la sténose est importante.
Dans le cadre de l'insuffisance mitrale, cela se passe plus haut, au niveau de la valve qui sépare
l'oreillette gauche du ventricule gauche. Le sang est propulsé vers l'aorte mais aussi vers le
ventricule gauche vu que la valve ne se ferme plus. Il y a donc une augmentation du volume de
l'oreillette. On sera encore une fois dans un cadre de décompensation, et on pourra avoir ici, un
OAP du au fait que le sang stagne dans l'oreillette et remonte le long de la veine pulmonaire pour se
retrouver avec une stase au niveau des poumons, un risque de fibrillation auriculaire ainsi qu'un

souffle holosystolique.
Comparez un syndrome pyramidal par ischémie de la région pariétale gauche et un syndrome
pyramidale par section de moelle en D8 ?
Si c'est la région pariétale gauche, on est au niveau du cerveau, au niveau du cortex gauche. On va
donc avoir un tableau clinique de type hémiplégie droite, et vu qu'on est du côté gauche, au niveau
pariétal, il y aura possibilité d'une aphasie de Broca, une agnosie, les fonctions auditives
touchées,....
Tandis que dans le cadre d'une section de moelle en D8, vu qu'on est sous la colonne cervicale, ce
seront uniquement les membres inférieurs qui seront touchés.
Comment expliquez vous qu'une personne ayant souffert d'un infarctus cardiaque il y 10 ans
souffre actuellement de décompensation cardiaque ?
Lors d'un infarctus tout dépend de la zone qui a été touchée. Imaginons que la zone touchée est prêt
des piliers d'une valve (la valve mitrale par exemple) : il y aurait rutpure d'un pilier avec éversement
d'un feuillet de la valve et donc une insuffisance mitrale, qui peut provoquer une insuffisance
cardiaque gauche.
Types d'épilepsie généralisée + description brève :
Grand mal généralisé ou crise tonicoclonique en 3 phases, tonique (initiale avec cyanose et
apnée, contraction), clonique (secousse rythmique des 4 membres pendant quelques
minutes) et résolutive (respiration bruyante, sommeil post critique).
Myoclonique : secousse brêve, violente, au niveau des MI, le matin, idiopathique, alcool
favorise.
Atonique : perte brutale de tonus musculaire.
Généralisée non convulsive : Surtout ches les PA, pas de manifesation clinique de troubles
de consciences.
Atypique : toutes sortes de symptomatologie.
Mal épileptique : Survenue de crises sans récupérations entre.
Causes principales des polyneuropathies + différence de symptomatologie :
Génétique
Métabolique ou endocrinienne
Carentielle ou toxique.
Neuropathie héréditaire sensitivo-motrice : Clinique générale : partie la plus distale du nerf
qui est d'abord touché et ca remonte vers la proximale. Hypoesthésie en gant ou en
chaussette. Déficit musculaire, amyotrophie dans les territoires distaux et aréflexie.
Métabolique ou carentielle :
Diabète : Mal perforant plantaire et arthropathie nerveuse. Provoque des ulcères de
pression. Cruralgie diabétique.
Polynévrite alcoolique : Début insidieux : difficulté a la marche, crampes, douleurs
nocturnes au niveau des MI. Réflexe ostéo-tendineux achilléens abolis.
IRC : dépend de la qualité de la dialyse.

Guillain Barré : neuropathie inflammatoire. Douleurs et paresthésies au premier plan, mais
déficit moteur d'apparition parfois rapide, s'installe avec prédominance au niveau proximale.
Cela peut toucher les nerfs craniens ainsi que les nerfs respiratoire, donc attention et
surveillance, car parfois on doit intuber. Souvent phase d'extension 3 – 4 semaines, puis
stabilisation pendant 3 semaines et régression qui n'est pas toujours totale.
Différences entre AIT et AVC :
AIT : accident ischémique transitoire. Déficit neurologique d'origine ischémique présumé,
totalement régressif en 24h.
AVC : Accident vasculaire constitué : déficit neurologique d'origine ischémique ou hémorragique
qui persiste au dela de 5 jours.
Physiopathologie de l'angor, facteurs de risques, causes.
Insuffisance coronaire face aux besoins en oxygène du myocarde. Equilibre entre l'apport et le
besoin en oxygène du myocarde et celui-ci n'est pas équilibré, donc pas assez d'oxygène. Le
consommation dépend bien sur du travail du myocarde : FC, contractibilité, tension,..
Facteurs de risques :
Tabac
Cholestérol
Obésité
HTA
Diabète.
Causes :
Plaque athérome
Anémie
Sténose coronaire
Valvulopathie
Troubles du rythme
Tout ce qui augmente PA et FC.
Traitement :
Règles d'hygiène : stop clope,...
activité physique adaptée
Diminution stress
Surveillance médicale.
Phase aigue : dérivés nitrés, beta bloquants, anti-agrégant
On peut faire une angioplastie
On peut faire un poontage
A quoi s'expose un fumeur chronique ?
Que ce soit au niveau pulmonaire ou au niveau circulatoire la cigarette est un facteur de risque de
beaucoup de pathologie. Le fumeur au niveau pulmonaire s'expose :
BPCO : la cigarette détruit les cils, qui permette de remonter les sécrétions. Lorsque le
 6
6
 7
7
 8
8
1
/
8
100%