TRAITEMENT DE LA MPOC

TRAITEMENT DE LA MPOC
Présenté par :
Gilles Côté, M.D.
Département clinique de médecine générale
Avril 2001

3
TRAITEMENT DE LA MPOC
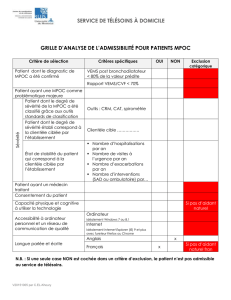
I- INTERPRÉTATION DES TESTS DE FONCTION
RESPIRATOIRE
II- PRISE EN CHARGE
Stade zéro
À risque
Spirométrie normale
Symptômes chroniques : toux et
expectorations
Stade 1
Maladie légère
VEMS/CVF < 70 %
VEMS > 80 % de la prédite
Symptômes chroniques : toux
expectorations, dyspnée
Stade II
Maladie modérée
VEMS/CVF< 70 %
VEMS> 30 % et < 80 % de la
prédite, avec ou sans
symptômes
Stade III
Maladie sévère
VEMS/CVF< 70 %
VEMS< 30 % de la prédite
Avec ou sans symptômes ou
VEMS < 50 % avec insuffisance
respiratoire ou insuffisance
cardiaque droite
a) Traitement non pharmacologique
§ Vaccination antigrippale et antipneumocoque
§ Encourager l’arrêt du tabac
§ Activités physiques (programme de
réadaptation)
§ Oxygène si hypoxémie
§ Évaluation de l’état nutritionnel (diététiste)
b) Considérer référence en spécialité
§ Dyspnée disproportionnée par rapport au
VEMS sous traitement optimal
§ Mauvaise réponse au traitement
§ VEMS < 30 % (stade III)
§ Préciser l’indication et suivi de
l’oxygénothérapie à domicile
§ Visites à l’urgence ou hospitalisations
fréquentes
III- ASTHME VS MPOC
Débute plus tôt en général ®se développe plus tard
Symptômes variables ®lentement progressif
Associé aux allergies, ®associé avec une longue
rhinite ou eczéma histoire de tabagisme
Dyspnée après l’exercice ®dyspnée durant l’exercice
Limitation du débit d’air ®limitation du débit
réversible d’air en bonne partie
irréversible
N.B. : Il s’agit de critères généraux, les deux maladies peuvent
coexister chez certains patients
IV- INDICATION D’OXYGÉNOTHÉRAPIE À LONG TERME
L’oxygénothérapie à long terme est indiquée chez les
sujets avec MPOC lorsque à trois mois d’un épisode aigu
et sous réserve d’une prise en charge thérapeutique
optimale, la mesure des gaz du sang artériel en air
ambiant a montré :
soit une PaO2 # 55 mmHg
ou soit une PaO2 comprise entre 56 et 59 mmHg,
associée à un ou plusieurs des éléments suivants :
§ Polyglobulie (hématocrite > 55 %)
§ Signes cliniques, échographiques ou
scintigraphiques de cœur pulmonaire chronique.
V- TRAITEMENT LORS DES EXACERBATONS LÉGÈRES
a) Optimisation du traitement bronchodilatateur
b) Antibiothérapie si deux critères d’Anthonisen
§ Augmentation de la dyspnée
§ Augmentation de la quantité des sécrétions
§ Augmentation de la purulence des sécrétions
c) Stéroïdes oraux : accélèrent la récupération et
diminuent le nombre d’échecs et de rechutes
chez les patients avec maladie modérée à sévère.
Dose 0,5 mg/kg – maximum 50 mg/jour pour 10 à
14 jours.
VI- TRAITEMENT À L’URGENCE
1. Évaluation de la sévérité (voir verso)
2. Oxygène : niveau à réévaluer aux 30 minutes, selon
le gaz et/ou la saturation
3. Bronchodilatateurs
§ Augmentation de la dose et/ou de la fréquence
§ Association des B2 et des anticholinergiques
§ Utilisation des tubes d’espacement ou de la
nébulisation
4. Corticostéroïdes oraux ou intraveineux
5. Antibiotiques : oraux, si signes d’infection bactérienne
ou à l’occasion, intraveineux
6. Aminophylline I.V. à considérer
7. Ventilation mécanique à considérer
8. Identifier et traiter les conditions associées
Adapté de Global strategy for the diagnosis, management and prevention of chronic obstructive pulmonary disease.
http://www.golddopa.com/guidelines/intro.html
Gilles Côté, médecin et Nicole Hemond, infirmière
Direction de la santé publique du Bas Saint-Laurent – Février 2001

4
TRAITEMENT DES EXACERBATIONS SÉVÈRES DE LA MPOC
I- ÉVALUATION DE LA SÉVÉRITÉ
a) Histoire médicale :
§ Durée de l’aggravation ou de l’apparition des
nouveaux symptômes
§ Nombre d’épisodes précédents
(exacerbation/hospitalisation)
§ Traitement actuel
§ Besoin de stéroïdes dans le passé
§ Épisodes de soins intensifs ou d’intubation
b) Examen physique (signe de sévérité)
§ Utilisation des muscles respiratoires accessoires
§ Mouvements paradoxaux de la paroi abdominale
§ Apparition ou aggravation de la cyanose
§ Apparition d’un œdème périphérique
§ Instabilité hémodynamique
§ Signes de défaillance cardiaque droite
c) Examens
§ Rayons X pulmonaire
§ ECG
§ Test de fonction pulmonaire antérieur
(comparaison au test actuel si faisable)
§ Gaz artériel actuel ou antérieur
§ Formule sanguine et biochimie
§ Culture des expectorations, si nécessaire
II- ADMISSION HOSPITALIÈRE
a) Facteurs à considérer
§ Symptômes sévères
§ Augmentation arquée des symptômes : ex. :
apparition de dyspnée au repos
§ MPOC sévère
§ Signes physiques nouveaux : cyanose,
œdème périphérique
§ Échec du traitement initial
§ Comorbidité significative
§ Arythmie nouvelle
§ Diagnostic incertain
§ Âge avancé
§ Insuffisance de support à la maison
b) Indication de soins intensifs
§ Dyspnée sévère ne répondant pas
adéquatement au traitement initial
§ Confusion, léthargie, coma
§ Hypoxémie persistante ou s’aggravant
(<50 mmHg), en dépit de la supplémentation
en oxygène et/ou hypercapnie sévère ou
s’aggravant>70 mmHg) et/ou acidose
respiratoire sévère ou s’aggravant
(pH <7,30)
III- ASSITANCE RESPIRATOIRE NON INVASIVE (BPAP
OU CPAP)
Critères d’inclusion (au moins deux critères
présents) :
§ Dyspnée modérée à sévère avec utilisation des
muscles accessoires et mouvements paradoxaux
de la paroi abdominale.
§ Acidose modérée à sévère (pH 7,30 à 7,35) et
hypercapnie PaCO2 >45-60 mmHg
§ Fréquence respiratoire > 25 par minute
Critères d’exclusion
§ Arrêt respiratoire
§ Instabilité cardiorespiratoire (hypotension,
arythmie, infarctus)
§ Somnolence, confusion, patient non coopératif
§ Risque d’aspiration élevé, sécrétions visqueuses
abondantes
§ Chirurgie faciale ou gastro-oesophagienne récente
§ Trauma cranio-facial, anomalie cranio-pharyngée
fixe
§ Brûlures
§ Obésité extrême
IV- VENTILATION MÉCANIQUE INVASIVE (UN
CRITÈRE)
§ Dyspnée sévère avec utilisation des
muscles accessoire et mouvements
paradoxaux de la paroi abdominale
§ Fréquence respiratoire > 35 par min
§ Hypoxémie sévère PO2 < 40 mmHg ou
PaO2/FiO2 < 200
§ Acidose sévère pH < 7,25 et hypercapnée
(PaCO2 > 60 mmHg)
§ Arrêt respiratoire
§ Somnolence, confusion
§ Complications cardiovasculaires :
hypotension, choc, insuffisance cardiaque
§ Autres complications (septicémie,
pneumonie, barotrauma, embolie
pulmonaire, effusion pleurale massive,
troubles métaboliques).
§ Échec de la ventilation non invasive (ou
critères d’exclusion)

5
V- CRITÈRES DE CONGÉ
§ Bêta agoniste non nécessaire plus de q 4 h
§ Se déplace sans aide (si apte dans le passé)
§ Capable de manger, dort sans éveil fréquent
par la dyspnée
§ Cliniquement stable depuis 12 à 24 h
§ Gaz artériel stable pour 12 à 24 h
§ Le patient ou la personne en ayant soin
comprend l’utilisation de ses médicaments
§ Le suivi et les soins à domicile ont été
organisés
§ Le patient, la famille et les médecins sont
confiants qu’il peut être traité avec succès en
externe.
VI- VISITE DE SUIVI
(dans les semaines suivant le congé)
§ Aptitude à fonctionner dans son
environnement
§ Mesure du VEMS
§ Vérification de la technique d’utilisation
des pompes
§ Compréhension du programme de
traitement
§ Évaluation du besoin en oxygéno-
thérapie et /ou de nébulisateur à la
maison (MPOC sévère)

6
MPOC : PRINCIPES D’ÉDUCATION ET DE TRAITEMENT
I- OBJECTIFS
§ Prévenir la progression de la maladie
§ Soulager les symptômes
§ Prévenir et traiter les exacerbations
§ Prévenir et traiter les complications
§ Améliorer la tolérance à l’exercice
§ Améliorer l’état général du patient
§ Procurer un soutien au patient et à sa famille
§ Éviter la mortalité
II- FACTEURS DÉTERMINANT LA SÉVÉRITÉ DE LA MALADIE
§ La sévérité des symptômes
§ La sévérité de l’incapacité respiratoire
§ La fréquence et la sévérité des exacerbations
§ La présence d’une ou de plusieurs complications
§ La présence d’insuffisance respiratoire
§ La présence de facteurs de comorbidité
§ L’état général de santé
§La quantité de médicaments nécessaires au
traitement de la maladie
III- TRAITEMENT NON PHARMACOLOGIQUE
L’arrêt tabagique est l’élément le plus important pour prévenir l’aggravation de la maladie.
a) Réhabilitation :
Les objectifs sont de réduire les symptômes, d’améliorer la qualité de vie et d’augmenter la capacité dans
les AVQ. La motivation est un facteur très important. Dans les grands centres, il existe des centres
spécialisés pour les MPOC. Dans nos milieux, en général, on recommandera un programme d’exercices
individuel comprenant une activité aérobique (marche, tapis roulant, bicyclette) d’une durée d’au moins 20
minutes et limitée en intensité par les symptômes, avec une fréquence d’au moins 3 fois par semaine. Un
programme de musculation léger peut contribuer à accroître la capacité dans la vie quotidienne (monter
des escaliers, porter des sacs).
b) Nutrition :
Dans les formes légères, les recommandations sont les mêmes que pour la population en général. Dans
les maladies sévères, stade 2 et 3, au moins 25 % des patients montrent une perte de masse maigre
importante (cachexie). C’est un facteur de très mauvais pronostic. Chez ces patients, on doit corriger le
déficit calorique. Souvent la dyspnée l’obligera à prendre plusieurs petits repas plutôt que des repas
importants.
c) Oxygène :
Il existe des critères bien précis pour l’oxygénothérapie à domicile (voir feuille plastifiée). Pour améliorer la
survie, elle doit être utilisée au moins 15 heures par jour. En raison des dangers d’accidents, le patient doit
avoir cessé de fumer.
d) Vaccination : influenza, pneumocoque
IV- STRATÉGIES POUR AMÉLIORER L’OBSERVANCE THÉRAPEUTIQUE
§ Réduire la complexité du traitement : diminuer la
fréquence et le nombre de médicaments en
particulier chez le patient âgé
§ Ajuster la prise des médicaments à la routine du
patient
§ Utiliser des moyens de renforcement ou de rappel
§ Utiliser le support des aidants naturels
§ Démontrer de la compréhension devant la
difficulté de chacun à prendre une médication
à long terme
§ Impliquer le patient dans son plan de
traitement
 6
6
 7
7
 8
8
1
/
8
100%