Dr PISCITI 2.pub - CHU de Charleroi

Article de synthèse
RMC-2015 61
La grande simulatrice n’a rien perdu de sa superbe...
La grande simulatrice n’a rien perdu de sa superbe...La grande simulatrice n’a rien perdu de sa superbe...
La grande simulatrice n’a rien perdu de sa superbe...
Docteur Lorenzo PITISCI
Docteurs J. DE VUYST, D. FAMEREE , R. DEMEESTER, J-C. LEGRAND
Service de Médecine Interne - CHU DE CHARLEROI
PRÉSENTATION DU CAS
U
ne patiente de 43 ans se présente chez son médecin traitant pour une éruption
cutanée ayant débuté au niveau des membres supérieurs et s’étant par la suite
généralisée à tout le corps, épargnant les régions palmo-plantaires ainsi que les
muqueuses.
Ces lésions sont maculo-papuleuses, non vésiculeuses, érythémateuses et parfois
désquamantes.
Elles mesurent entre 1 et 2 cm de diamètre et sont très prurigineuses.
Un traitement est débuté à base d’amoxicilline per os 1g trois fois par jour, ainsi que
valacyclovir 500mg trois fois par jour pendant 15 jours sans amélioration clinique.
S
ur conseil de son médecin traitant, elle se présente au service des Urgences et
est hospitalisée en Maladies Infectieuses (Service de Médecine Interne).
La patiente signale une perte de poids de trois kg durant les trois derniers mois,
associée à de l’inappétence sans autre plainte digestive. Elle vit seule depuis 3 ans
avec deux enfants qui sont en parfaite santé. Elle signale spontanément que le fils de
sa voisine a récemment contracté la varicelle. Elle a fumé 10 paquets-années, ne
consomme de l’alcool qu’occasionnellement et aurait consommé de l’héroïne, il y a
vingt ans. Elle a un chat depuis dix ans et n’a pas voyagé récemment en dehors de la
Belgique.
D
ans ses antécédents, retenons une hépatite C non suivie.
A l’examen physique, notons l’absence d’adénopathie, une sensibilité à la pal-
pation de l’hypochondre droit sans défense ni rebond, la palpation d’une pointe de
rate et la présence de discrètes pétéchies aux membres inférieurs.

Article de synthèse
RMC-2015 62
L
a biologie à l’admission démontre une légère cytolyse et une cholestase, une
hypoplaquettose, une hyponatrémie et hypochlorémie modérée, un bilan auto-
immun (facteurs anti-nucléaires et anticorps anti-cytoplasmiques) négatif.
La gastroscopie et l’échographie abdominale évoquent une cirrhose hépatique
compliquée d’une hypertension portale avec splénomégalie et varices oesophagien-
nes de grade 1. La sérologie HCV est positive, les sérologies rubéole, EBV et
Herpes Zoster suggèrent des infections anciennes et celles pour CMV, HIV, HSV,
HBV et Borrelia sont négatives. Le VDRL est négatif.
A
ce stade, les diagnostics présomptifs étaient un pityriasis rosé de Gilbert, un
lichen plan érythémo-squameux (pouvant être associé à une infection à
hépatite C), une sarcoïdose et une syphilis secondaire (peu probable vu le VDRL
négatif), chez une patiente atteinte d’une cirrhose hépatique liée à l’HCV.
Un traitement local à base d’érythromycine provoque une légère régression des
lésions. On pratique une biopsie cutanée qui démontre un granulome tuberculoïde à
infiltrat plasmocytaire évoquant, entre autre, une syphilis.
Un contrôle sérologique démontre alors un anticorps tréponémique à 39.5 (normale
<1), et un titre de VDRL positif à 1/128. Un contrôle du titre VDRL est effectué sur le
prélèvement de l’admission avec davantage de dilution. Il se révèle positif à 1/128.
L’anticorps anti-VIH est négatif.
DISCUSSION
La syphilis
L
e terme provient du roman « Syphilis sive morbus Gallicus » (La syphilis ou la
maladie Française) écrit en 1530 par Giralomo Fracastoro, qui raconte la
contamination du berger Syphilius. Elle aurait été introduite en Europe après la
découverte des « Indes Occidentales » par Christophe Colomb, bien que des récits
bien plus anciens décrivent relativement bien des cas de syphilis en Europe.
La patiente est traitée par Pénicilline Retard
Diagnostic final
Syphilis secondaire avec manifestations cutanées tardives (syphilides) et
cirrhose hépatique secondaire à l’infection par HCV et
compliquée d’une hypertension portale
avec varices œsophagiennes de grade 1

Article de synthèse
RMC-2015 63
I
l est amusant de noter que chaque peuple a qualifié la pathologie de manière
différente : le mal Espagnol pour les Portugais, le mal Anglais pour les Ecossais,
le mal Vénitien pour les Français... Enfin, le nom de Grande Vérole est également
utilisé.
I
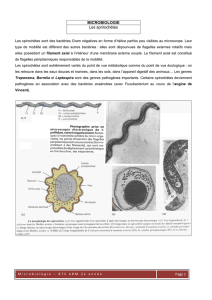
l s’agit d’une infection sexuellement transmissible (IST) médiée par le Treponéma
Pallidum (famille des Spirochètes). Le réservoir est exclusivement humain et la
contamination se fait par contact direct. On décrit encore des cas de syphilis
congénitale, les cas post-transfusionnels étant à présent rarissimes dans nos
contrées.
L
’incidence a nettement diminuée après l’introduction de la pénicilline après la
seconde guerre mondiale, bien qu’une recrudescence soit observée depuis
1990, en particulier dans les populations homosexuelles masculines et séropositives.
L’incidence ne cesse d’augmenter en Belgique et, depuis 2010, cette croissance est
due en grande partie aux réinfections.
Source graphique : Institut de Santé Publique Belge,
rapport sur les IST 2012

Article de synthèse
RMC-2015 64
S
ur le plan clinique, la syphilis présente une évolution chronique symptomatique
entrecoupée d’intervalles asymptomatiques. On distingue une phase précoce,
par définition contagieuse, dans l’année qui suit l’apparition du chancre, puis la phase
tardive non contagieuse. La classification clinique distingue les Syphilis primaire,
secondaire, tertiaire, latente, ainsi que la neurosyphilis.
Syphilis primaire
C
ette phase est caractérisée par l’apparition d’un chancre, conséquence du
contact direct avec le spirochète. Il apparaît dans les 20 (10-90) jours après le
contact et résulte de la nécrose ischémique d’une papule, produisant un cratère in-
dolore aux bords surélevés. Il guérit dans 75% des cas en 3 à 6 semaines, mais l’in-
duration et la(les) adénopathie(s) régionale(s) peut (peuvent) subsister des mois. La
localisation dépend de la pratique sexuelle et ceux localisés sur le col utérin échap-
pent bien souvent à la vigilance du patient et des soignants. Notons que son aspect
peut varier : punctiforme, fissuraire, géant…
Syphilis secondaire
E
lle résulte de la diffusion hématogène et lymphatique du tréponème et décrit
une atteinte systémique de la peau et des muqueuses. Elle apparait 6 semaines
après le chancre, une coexistence étant possible. De façon précoce, on observe sou-
vent une roséole du tronc, maculaire non prurigineuse, disparaissant en 1 à 2 mois.
Plus tardivement (2 à 4 mois), on peut observer de typiques papules rouges
sombres, cuivrées, à base indurées et squameuses (les syphilides). La localisation
palmo-plantaire est classique et doit être recherchée. Ces papules sont très
contagieuses, en particulier si elles sont érosives et génitales.
Cependant, les manifestations cutanées peuvent revêtir de multiples formes, ce qui a
conféré le titre de « Grande Simulatrice » à la syphilis. Des manifestations
systémiques peuvent également accompagner les signes cutanés : pyrexie,
arthralgie(s), céphalée, polyadénopathies en particulier sus-épitrochléennes et
trapéziennes (Signe du beau-père), hépatosplénomégalie, hépatites,
glomérulonéphrite, méningite avec atteinte des paires crâniennes, uvéite, kératite et
rétinite.
Syphilis tertiaire
C
e stade est caractérisé par la paradoxale pauvreté en spirochète, contrastant
avec une réaction immunitaire importante de type granulomatose.

Article de synthèse
RMC-2015 65
I
l est peu contagieux, et peut apparaître jusqu’à 30 ans après le chancre.
Elle concerne 25% des cas non/insuffisamment traités.
Il est caractérisé par l’apparition de gommes (indurations de 2-4 mm, indolentes et
sans adénopathies régionales) décrivant 4 stades : crudité, ramollissement,
ulcération, cicatrisation. On en retrouve dans les tissus sous-cutané, muqueux, os,
viscères et système nerveux central.
Syphilis latente
E
lle décrit les intervalles asymptomatiques de la maladie, la sérologie étant le
seul moyen diagnostic. On distingue traditionnellement la latence précoce et
tardive, classification épidémiologie puisqu’elle décide de la durée du traitement.
Neurosyphilis
E
lle peut apparaître à tous les stades de la maladie sauf le primaire.
Elle concerne 5 à 10% des sujets non traités, 1 mois à 30 ans après
l’inoculation. De façon précoce : méningite avec atteinte des paires crâniennes,
vasculite cérébrale et atteintes ophtalmiques fréquentes. De façon tardive : tabès,
gommes, paralysies avec troubles du comportement et de la mémoire, désorientation
spatio-temporelle, et apparition du signe d’Argyll Robertson. Le diagnostic est posé
par la ponction lombaire. Il existe également une forme asymptomatique où des
anomalies du LCR sont retrouvées sans corrélation clinique.
Dans ce cas, le traitement se discute uniquement chez les immunodéprimés.
La ponction lombaire est indiquée en cas de signe neurologique ou ophtalmique, de
syphilis tertiaire ou d’échec thérapeutique.
Syphilis congénitale
E
lle est conditionnée par l’infection maternelle non traitée avant la 16
ème
semaine
de gestation et de moins bon pronostic? si elle se manifeste avant 2 ans.
25% sont mort-nés, 25% décèdent en périnatal, 10% sont asymptomatiques et 40%
sont symptomatiques. L’atteinte précoce (avant 2 ans) se manifeste par des
éruptions cutanées, hépatosplénomégalie et atteinte ostéo-articulaire.
La forme tardive (après 5 ans), se manifeste par une atteinte ostéo-articulaire, une
surdité de perception et une kératite interstitielle.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%