L`articulation Sacro

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2007-2008
UNIVERSITE DE NANTES
L’articulation Sacro-iliaque
Par
Bérénice Delga
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants : • Pr. O. ARMSTRONG
• Pr. O. BARON
• Pr. G. BERRUT
• Pr. C. BEAUVILLAIN
• Pr. D. CROCHET
• Dr. H. DESAL
• Pr. B. DUPAS
• Dr E. FRAMPAS
• Dr A. HAMEL
• Dr O. HAMEL
• Pr. Y. HELOURY
• Pr A. KERSAINT-GILLY
• Pr. J. LE BORGNE
• Dr M.D. LECLAIR
• Pr. P.A. LEHUR
• Pr. O. RODAT
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2007-2008
UNIVERSITE DE NANTES
L’articulation Sacro-iliaque
Par
Bérénice Delga
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants : • Pr. O. ARMSTRONG
• Pr. O. BARON
• Pr. G. BERRUT
• Pr. C. BEAUVILLAIN
• Pr. D. CROCHET
• Dr. H. DESAL
• Pr. B. DUPAS
• Dr E. FRAMPAS
• Dr A. HAMEL
• Dr O. HAMEL
• Pr. Y. HELOURY
• Pr A. KERSAINT-GILLY
• Pr. J. LE BORGNE
• Dr M.D. LECLAIR
• Pr. P.A. LEHUR
• Pr. O. RODAT
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

Sommaire
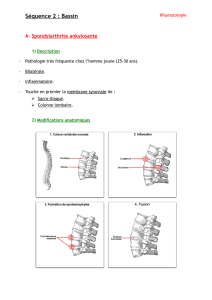
I. Rappels Anatomiques
1. Embryologie
a. Ostéogenèse du bassin
b. Principales variations et anomalies de développement
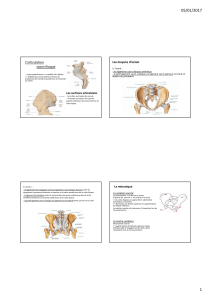
2. Structure
a. Type d’articulation
b. Surfaces articulaires
c. Cartilages
d. Moyens d’unions
1.
capsule articulaire
2.
ligaments
3.
ligaments à distances
4.
moyens actifs de fixité
e. Mouvements
f. Variations morphologiques sexuelles
3. Rapports de l’articulation sacro-iliaque
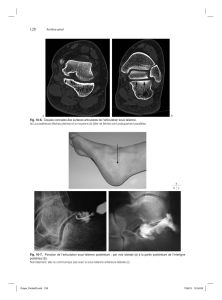
4. Imagerie anatomique
a. Radiographie standard
b. Tomodensitométrie
c. IRM
II. Matériels et Méthodes
III. Résultats
1. Dissections
a. Abord antérieur du bassin
b. Observation des rapports à proximité de l’articulation
c. Abord postérieur du bassin
d. Abord supérieur du bassin
e. Etude de l’interligne sacro-iliaque
f. Ligaments accessoires de la sacro-iliaque
2. Imagerie
a. TDM 3 dimension
b. TDM coupes
c. TDM : complément de la dissection
IV. Discussion
1. Examen clinique de la sacro-iliaque
2. Situations particulières au regard de la mobilité
3. Principales pathologies associées
a. Atteinte dégénérative
b. Atteinte inflammatoire
c. Atteinte traumatique
d. Atteinte tumorale
4. Chirurgie du bassin : voies d’abords
a. Chirurgie traumatique : voie d’abord des fractures du bassin
1.
Abord postérieur du bassin
2.
Abord antérieur de la sacro-iliaque et de l’aile iliaque
b. Chirurgie tumorale
1.
Abord postérieur
2.
Abord antérieur
3.
Voies combinées
4.
Grande voie latérale
5. De l’anatomie à la pratique

Je remercie l’ensemble des professeurs d’anatomie qui ont éveillé chez moi un grand intérêt
pour cette discipline.
Je tiens à remercier particulièrement Monsieur le Docteur Antoine HAMEL, pour m’avoir
proposé ce sujet, m’avoir guidée, soutenue et conseillée au cours de mon travail.
Merci aussi à messieurs S. LAGIER et Y. BLIN, techniciens du laboratoire d’anatomie, pour
leurs conseils et leurs qualités de photographe.

Introduction
L’étude de l’articulation sacro-iliaque est délicate en raison de sa situation en
profondeur dans le bassin, de son orientation oblique, de ses mouvements : minimes mais
complexes à comprendre, et de sa variabilité.
L’objectif de ce mémoire est de décrire avec précision la situation de l’articulation et
ses rapports, la morphologie de l’interligne et ses différentes orientations. Pour ceci, une étude
anatomique descriptive sera réalisée, cette étape sera approfondie par un complément
d’imagerie essentiellement scannographique.
Cela permettra de mieux comprendre la façon dont se fait l’examen clinique des
articulations sacro-iliaques, les principales pathologies qui y sont rencontrées et les différents
abords chirurgicaux possibles, leurs indications, les avantages et les limites de chacun.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
1
/
53
100%