Disjonction sacro-iliaque

Disjonction sacro
Disjonction sacro-
-iliaque:
iliaque:
ostéosynthèse percutanée
ostéosynthèse percutanée
scannoguidée
scannoguidée
N
NAmoretti
Amoretti (1), I
(1), I Hovorka
Hovorka (2), P Eude (3), J
(2), P Eude (3), J Sedat
Sedat (1), PY
(1), PY Marcy
Marcy (1), P Brunner (4),
(1), P Brunner (4),
P
P Chevallier
Chevallier(1),ME
(1),ME Fonquerne
Fonquerne (1), M Rouquette (1), P
(1), M Rouquette (1), P Malignaggi
Malignaggi (1), C
(1), C Prescelti
Prescelti (1),
(1),
P Boileau (2), JN
P Boileau (2), JN Bruneton
Bruneton (1)
(1)
(1)
(1) Service d’imagerie médicale et
Service d’imagerie médicale et interventionnelle
interventionnelle Nice
Nice-
-France
France
(2)
(2) Service de chirurgie orthopédique et traumatologique du sport Ni
Service de chirurgie orthopédique et traumatologique du sport Nice
ce-
-France
France
(3)
(3) Service d’imagerie médicale et
Service d’imagerie médicale et interventionnelle
interventionnelle Aurignac
Aurignac-
-France
France
(4)
(4) Service d’imagerie médicale et
Service d’imagerie médicale et interventionnelle
interventionnelle Monaco
Monaco

Introduction:
Introduction:
Les disjonctions sacro
Les disjonctions sacro-
-iliaques sont des lésions post
iliaques sont des lésions post-
-traumatiques instables source de
traumatiques instables source de
déplacements secondaires.
déplacements secondaires.
L’absence de traitement peut compromettre la statique et la marc
L’absence de traitement peut compromettre la statique et la marche.
he.
L’ostéosynthèse
L’ostéosynthèse per
per-
-cutanée
cutanée scannoguidée
scannoguidée permet la synthèse des lésions postérieure
permet la synthèse des lésions postérieure
de l’anneau pelvien de l’os coxal au corps de S1.
de l’anneau pelvien de l’os coxal au corps de S1.
Elle permet de fixer l’articulation par mise en place de vis sou
Elle permet de fixer l’articulation par mise en place de vis sous contrôle
s contrôle
tomodensitométrique afin de sécuriser le trajet du matériel d’os
tomodensitométrique afin de sécuriser le trajet du matériel d’ostéosynthèse limitant
téosynthèse limitant
les risques de lésions nerveuses, vasculaires ou viscérales.
les risques de lésions nerveuses, vasculaires ou viscérales.
Nous proposons de décrire la prise en charge radiologique
Nous proposons de décrire la prise en charge radiologique interventionnelle
interventionnelle et
et
chirurgicale des ostéosynthèses du pelvis
chirurgicale des ostéosynthèses du pelvis scannoguidées
scannoguidées.
.

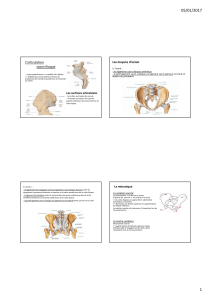
Indications:
Indications:
Le vissage sacro
Le vissage sacro-
-iliaque sous contrôle scanner trouve son indication dans les
iliaque sous contrôle scanner trouve son indication dans les
lésions traumatiques type B et C de la classification de
lésions traumatiques type B et C de la classification de Tile
Tile (figure 1):
(figure 1):
-
-Une instabilité horizontale
Une instabilité horizontale Tile
Tile B associe une ouverture (fracture en open
B associe une ouverture (fracture en open
book) ou une fermeture par compression latérale de l’anneau pelv
book) ou une fermeture par compression latérale de l’anneau pelvien avec
ien avec
lésion des ligaments antérieurs
lésion des ligaments antérieurs ilio
ilio-
-sacrés.
sacrés.
-
-Une instabilité verticale
Une instabilité verticale Tile
Tile C associe une ascension de l’aile iliaque et une
C associe une ascension de l’aile iliaque et une
lésion complète des ligaments antérieurs et postérieurs
lésion complète des ligaments antérieurs et postérieurs ilio
ilio-
-sacrés.
sacrés.
Une fracture associée peu déplacée de la partie antérieure de l’
Une fracture associée peu déplacée de la partie antérieure de l’anneau pelvien ou
anneau pelvien ou
des épines iliaques ne contre
des épines iliaques ne contre-
-indique pas l’intervention.
indique pas l’intervention.
Les lésions non déplacées ou parcellaire de l’ilion ne menaçant
Les lésions non déplacées ou parcellaire de l’ilion ne menaçant pas la stabilité
pas la stabilité
pelvienne ne nécessitent pas de fixation.
pelvienne ne nécessitent pas de fixation.
Un déplacement supérieur à 2 cm non réductible contre
Un déplacement supérieur à 2 cm non réductible contre-
-indique la procédure.
indique la procédure.

Classification de
Classification de Tile
Tile B et C
B et C
Tile
Tile B: rupture incomplète de l’arc postérieur
B: rupture incomplète de l’arc postérieur Tile
Tile C: rupture complète de l’arc postérieur
C: rupture complète de l’arc postérieur

Matériels et méthodes
Matériels et méthodes
La procédure est réalisée en salle de scanner
La procédure est réalisée en salle de scanner interventionnel
interventionnel (Philips
(Philips tomoscan
tomoscan
AV) avec arceau de scopie par un chirurgien et un radiologue.
AV) avec arceau de scopie par un chirurgien et un radiologue.
Le patient sous anesthésie générale est positionné en procubitus
Le patient sous anesthésie générale est positionné en procubitus ou en décubitus
ou en décubitus
latéral Une asepsie rigoureuse chirurgicale de la salle et de l’
latéral Une asepsie rigoureuse chirurgicale de la salle et de l’ensemble du
ensemble du
personnel est impérative.
personnel est impérative.
Après désinfection cutanée chirurgicale du patient, un champs st
Après désinfection cutanée chirurgicale du patient, un champs stérile transparent
érile transparent
est collé sur la peau et sépare le statif du scanner du champ o
est collé sur la peau et sépare le statif du scanner du champ opératoire.
pératoire.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%