Albinisme
Par Shinjita Das , MD, Harvard Medical School
Dernière révision totale oct. 2019| Dernière modification du contenu oct. 2019
L'albinisme oculocutané est une anomalie congénitale de la formation de mélanine qui provoque une
hypopigmentation diffuse de la peau, des cheveux et des yeux. L'albinisme oculaire affecte les yeux mais
généralement pas la peau. L'atteinte oculaire provoque un strabisme, un nystagmus et une diminution de la
vision. Le diagnostic d'albinisme oculocutané est généralement évident à l'examen la peau, mais un bilan
oculaire est nécessaire. On ne dispose d'aucun traitement autre que la protection de l'exposition aux UV.
(Voir aussi Revue générale des troubles de la pigmentation.)
Physiopathologie
L'albinisme oculocutané est un groupe de troubles héréditaires rares dans lesquels les mélanocytes sont présents, mais la
production de mélanine est absente ou fortement diminuée. L'albinisme oculocutané affecte les personnes de toutes
races et partout dans le monde. Les pathologies cutanées et oculaires (infection oculaire) sont toutes deux présentes. Les
signes d'atteinte oculaire comprennent un développement anormal des voies optiques, qui se manifeste par une
hypoplasie fovéale avec une diminution des photorécepteurs et une anomalie du parcours des fibres optiques
chiasmatiques. L'albinisme oculaire n'affecte généralement pas la peau.
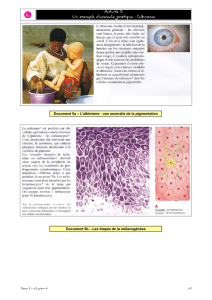
Albinisme (signes cutanés)
IMAGE COURTOISIE DE NOAH S. SCHEINFELD,
MD, AND THE DERMATOLOGY ONLINE
JOURNAL.
LE MANUELMSD
Version pour professionnels de la santé
La source d’informations médicales de confiance depuis 1899

La plupart des cas d'albinisme oculocutané sont autosomiques récessifs; une transmission autosomique dominante est
rare. Il existe 4 principaux types:
Le type I est dû à l'absence d'activité (OCA1B; 40% de tous les albinismes oculocutanés) ou à une réduction (OCA1B)
d'activité de la tyrosinase; la tyrosinase catalyse plusieurs étapes de la synthèse de la mélanine.
Le type II (50% de tous les albinismes oculocutanés) est provoqué par des mutations du gène P (pink-eyed). La
fonction de la protéine P n'est pas encore connue, mais elle pourrait comprendre la régulation du pH des organelles
et l'accumulation de glutathion vacuolaire. L'activité de la tyrosinase est présente.
Le type III n'est observé que chez les sujets dont la peau est par ailleurs foncée (types de peau de Fitzpatrick III à V,
voir tableau Classification de Fitzpatrick des types de peau). Elle est provoquée par des mutations de la tyrosinase-
related protein 1 dont le produit est important dans la synthèse de l'eumélanine, le plus commun des 3 types de
mélanine qui donnent leur couleur à la peau, aux cheveux et aux yeux.
Le type IV est une forme extrêmement rare dans laquelle l'anomalie porte sur un gène (SLC45A2) qui code une
protéine de transport membranaire concernée par le traitement de la tyrosinase et le mouvement des protéines
vers les mélanosomes. Le type IV est la forme la plus fréquente d'albinisme oculocutané au Japon.
Les albinismes de types Nettleship-Falls (OA1) et Forsius-Eriksson (OA2) sont extrêmement rares par rapport à l'albinisme
oculocutané. Ils sont transmis sur un mode héréditaire dominant lié à l'X. Habituellement, les signes sont limités aux yeux,
mais la peau peut être hypopigmentée. Les patients atteints de l'OA1 peuvent avoir une surdité d'apparition tardive.
Dans un autre groupe de maladies héréditaires, l'albinisme oculocutané clinique apparaît avec des troubles
hémorragiques. Dans le syndrome d'Hermansky-Pudlak, des signes similaires à ceux de l'albinisme oculocutané sont
observés en association avec des anomalies plaquettaires et une maladie du stockage lysosomal de la céroïde-lipofuscine
(qui peut entraîner une fibrose pulmonaire et une colite granulomateuse). Ce syndrome est rare, sauf chez le patient dont
la famille est originaire de Porto Rico, où son incidence est de 1 pour 1800. Dans le syndrome de Chédiak-Higashi, des
signes similaires à ceux de l'albinisme oculocutané sont présents, les cheveux sont gris argent et une réduction des
granules denses des plaquettes provoque une diathèse hémorragique. Les patients qui ont un syndrome de Chédiak-
Higashi ont un grave déficit immunitaire dû à des altérations fonctionnelles des granules lytiques des polynucléaires et
une dégénérescence neurologique progressive.
Symptomatologie
Il existe différentes formes génétiques d'albinisme oculocutané, toutes différentes sur le plan phénotypique.
Le type I (albinisme oculocutané, OCA1A) est l'albinisme classique tyrosinase négative; la peau et les cheveux sont d'un
blanc laiteux et les yeux sont bleu gris (la diminution de l'acuité visuelle est la plus sévère dans cette forme d'albinisme
oculocutané). La dilution de la pigmentation dans l'albinisme oculocutané (OCA1B) va d'évidente à subtile.
L'albinisme oculocutané type II a des phénotypes de dilution pigmentaire allant de minimes à modérés. Des naevus
pigmentés et des taches de rousseur (lentiginose) peuvent se développer du fait de l'exposition solaire; certaines taches de
rousseur grandissent et deviennent sombres. La couleur des yeux varie considérablement.
Dans l'albinisme oculocutané type III, la peau est brune, les cheveux sont roux (rougeâtres), et la couleur des yeux peut
être bleue ou brune.
Albinisme (signes oculaires)
BSIP, KOKEL/SCIENCE PHOTO LIBRARY

© 2019 Merck Sharp & Dohme Corp., une filiale de Merck & Co., Inc., Kenilworth, NJ, États-Unis)
Dans albinisme oculocutané de type IV, le phénotype est similaire à celui du type II.
Les patients qui présentent une atteinte oculaire peuvent présenter une diminution de la pigmentation rétinienne, ce qui
provoque une sensibilité à la lumière et un évitement de la lumière. De plus, un nystagmus, un strabisme, une réduction
de l'acuité visuelle et une perte de la vision binoculaire se produisent vraisemblablement par un défaut de routage des
fibres optiques.
Diagnostic
Bilan clinique
Le diagnostic de tous les types d'albinisme oculocutané et oculaire repose sur l'examen de la peau et des yeux. L'examen
oculaire précoce peut détecter une translucidité de l'iris, une réduction de la pigmentation rétinienne, une hypoplasie de la
fovéa, une baisse de l'acuité visuelle, strabisme et nystagmus.
Traitement
Protection solaire stricte
Parfois, intervention chirurgicale pour le strabisme
Il n'existe aucun traitement de l'albinisme.
Les patients sont à haut risque de coups de soleil et de cancers de la peau (en particulier carcinome malpighien) et doivent
donc éviter la lumière solaire directe, utiliser des lunettes de soleil avec filtre UV, porter des vêtements protecteurs et
utiliser un écran solaire avec facteur de protection solaire à large spectre aussi élevé que possible (p. ex., 50 ou plus), qui
protège contre les UVA et les UVB (voir prévention de l'exposition au soleil).
Certaines interventions chirurgicales peuvent diminuer le strabisme.
Points clés
L'albinisme oculo-cutané est un groupe de maladies généralement récessives autosomiques et rares,
aboutissant à une hypopigmentation de la peau, des cheveux et des yeux.
L'atteinte oculaire provoque une photosensibilité et souvent un nystagmus, un strabisme, une réduction
de l'acuité visuelle et une perte de la stéréoscopie binoculaire.
Examiner les yeux et la peau pour faire le diagnostic.
Apprendre aux patients la façon de protéger strictement la peau et les yeux de l'exposition au soleil.
1
/
3
100%