31-675-E-10
Stratégie
diagnostique
devant
une
surdité
de
l’adulte夽
M.
Kossowski
Résumé
:
Les
surdités
de
l’adulte
s’inscrivent
dans
des
cadres
nosologiques
conditionnés
par
la
nature
de
la
surdité.
La
première
étape
diagnostique
est
donc
une
qualification
du
déficit
auditif
qui
peut
être
une
hypoacousie
de
transmission,
de
perception
ou
de
type
mixte.
Elle
repose
avant
tout
sur
les
explorations
fonctionnelles
auditives
(audiométrie
tonale,
audiométrie
vocale,
impédancemétrie).
Le
cadre
nosologique
dans
les
surdités
de
transmission
est
défini
par
l’aspect
otoscopique.
Pour
les
surdités
de
perception,
le
cadre
nosologique
dépend
de
la
nature
endo-
ou
rétrocochléaire
de
la
surdité
mais
aussi
des
modalités
d’installation
aiguë
ou
brutale.
L’imagerie
est
indispensable
et
repose
avant
tout
sur
le
scanner
de
l’oreille
moyenne
en
cas
de
surdité
de
transmission,
l’imagerie
par
résonance
magnétique
(IRM)
et
le
scanner
en
cas
de
surdité
de
perception.
©
2020
Elsevier
Masson
SAS.
Tous
droits
réservés.
Plan
■Introduction
1
■Rappel
succinct
d’anatomie
fonctionnelle
1
■Évaluation
clinique
du
patient
hypoacousique
2
Données
de
l’interrogatoire
2
Otoscopie
2
Évaluation
clinique
fonctionnelle
3
Évaluation
audiométrique
du
patient
hypoacousique
3
■Diagnostic
des
surdités
de
transmission
5
Pathologie
du
méat
acoustique
externe
5
Pathologie
du
tympan
6
Pathologie
de
l’oreille
moyenne
6
■Diagnostic
des
surdités
de
perception
10
Explorations
complémentaires
de
base
10
Surdités
de
perception
bilatérales
11
Surdités
unilatérales
ou
à
prédominance
unilatérale
12
■Surdités
mixtes
13
■Surdités
centrales
13
■Conclusion
13
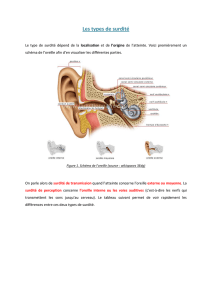
Introduction
Une
surdité
se
définit
par
une
élévation
des
seuils
auditifs
et/ou
par
des
troubles
de
l’intelligibilité
c’est-à-dire
des
difficultés
de
compréhension
de
la
parole.
Le
motif
de
consultation
est
soit
la
gêne
ressentie
par
le
patient,
soit
celle
remarquée
par
l’entourage.
La
stratégie
diagnostique
consiste
à
déterminer
le
type
d’atteinte
et
le
niveau
lésionnel
afin
de
pouvoir
proposer
des
solutions
thé-
rapeutiques.
Les
moyens
mis
en
œuvre
reposent
sur
l’examen
otoscopique,
les
explorations
fonctionnelles
de
l’audition
mais
aussi
sur
l’imagerie.
Rappel
succinct
d’anatomie
fonctionnelle
Toute
structure
sensorielle
comporte
un
capteur
périphérique
sensible
à
un
stimulus
qui
lui
est
propre,
des
structures
centrales
permettant
d’analyser
l’information
et
une
connexion
entre
les
deux.
Pour
l’appareil
auditif,
le
stimulus
est
le
son
qui
est
une
vibra-
tion
aérienne.
Le
capteur
périphérique
est
constitué
par
l’oreille
et
ses
trois
compartiments
:
•
l’oreille
externe
constituée
par
le
méat
acoustique
externe
(MAE)
et
le
pavillon.
Le
méat
acoustique
concentre
la
vibra-
tion
aérienne
et
la
conduit
vers
le
tympan,
situé
au
fond
du
MAE
;
•
l’oreille
moyenne [1,
2],
dont
la
particularité
physiologique
est
d’être
une
cavité
aérienne
(caisse
du
tympan)
et
d’assurer
la
continuité
entre
le
tympan
et
les
structures
de
l’oreille
interne
grâce
au
système
tympano-ossiculaire
constitué
de
dehors
en
dedans
du
tympan,
du
malléus,
de
l’incus
et
du
stapes.
Cette
continuité
assure
la
transmission
de
la
vibration
sonore,
ini-
tialement
aérienne,
vers
l’oreille
interne
(effet
columellaire).
Le
contenu
liquidien
de
l’oreille
interne
nécessite,
pour
assu-
rer
le
transfert
de
toute
l’énergie
acoustique
vers
l’oreille
interne,
que
le
système
tympano-ossiculaire
soit
un
amplifica-
teur
(adaptation
d’impédance).
Cette
adaptation
d’impédance
peut
être
modulée
en
fonction
de
l’intensité
sonore
et
en
cas
d’énergie
acoustique
potentiellement
agressive
pour
l’oreille
interne,
le
système
de
transmission
peut
être
rigidifié
par
la
contraction
synergique
des
muscles
tenseurs
du
tympan
et
sta-
pédien
(réflexe
stapédien).
Toute
entrave
au
fonctionnement
du
système
tympano-ossiculaire
peut
gêner
la
transmission
de
l’énergie
acoustique
à
l’oreille
interne.
Cette
entrave
peut
être
due
à
un
blocage
ossiculaire,
à
une
rupture,
à
un
pro-
cessus
gênant
la
bonne
vibration
(processus
occupant,
défaut
EMC
-
Radiologie
et
imagerie
médicale
-
musculosquelettique
-
neurologique
-
maxillofaciale 1
Volume
39
>
n◦1
>
mars
2020
http://dx.doi.org/10.1016/S1879-8551(20)43671-1
Téléchargé pour Anonymous User (n/a) à Centre for Research On Scientific and Technical Information à partir de ClinicalKey.fr par Elsevier sur mars 06, 2020.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2020. Elsevier Inc. Tous droits réservés.

31-675-E-10 Stratégie
diagnostique
devant
une
surdité
de
l’adulte
d’aération
de
la
caisse
du
tympan).
Oreille
moyenne
et
oreille
externe
assurent
la
transmission
de
la
vibration
aérienne
vers
l’oreille
interne.
Une
pathologie
de
ces
compartiments
peut
être
responsable
d’une
surdité
dite
«de
transmission
»;
•
l’oreille
interne
(cochlée
pour
la
partie
auditive) [3] :
c’est
une
structure
creusée
dans
le
rocher,
comportant
les
cellules
senso-
rielles
(cellules
ciliées
internes
trois
fois
plus
nombreuses
que
les
cellules
ciliées
externes)
disposées
le
long
du
canal
cochléaire.
La
fonction
de
la
cochlée
est
la
transduction
mécano-électrique
qui
permet
de
transformer
le
signal
vibratoire
en
signal
électrique.
Une
altération
des
cellules
sensorielles,
ou
un
dys-
fonctionnement
de
la
régulation
pressionnelle
des
liquides
de
l’oreille
interne
est
responsable
d’une
perturbation
de
la
fonc-
tion
de
transduction.
La
connexion
entre
les
structures
centrales
et
l’oreille
interne
est
assurée
par
le
nerf
auditif
qui
appartient
à
la
VIIIepaire
crâ-
nienne [4].
Cinq
pour
cent
des
fibres
nerveuses
sont
destinées
aux
cellules
ciliées
externes
avec
une
innervation
essentiellement
efférente
ayant
une
fonction
de
rétrocontrôle
majeure.
Ainsi,
95
%
des
fibres
nerveuses
sont
destinées
aux
cellules
ciliées
internes.
Elles
sont
essentiellement
afférentes,
avec
des
fibres
nerveuses
à
fort
taux
de
décharge
et
seuils
de
stimulation
bas
et
des
fibres
à
faible
taux
de
décharge
dont
les
seuils
de
stimulation
sont
élevés.
Le
rôle
de
ces
dernières
est
d’aider
à
mieux
compren-
dre
dans
un
environnement
bruyant,
par
leur
capacité
à
mieux
résister
aux
effets
de
masquage
dus
au
bruit
de
fond [5].
Ces
fibres
sont
beaucoup
plus
fragiles
au
bruit.
Le
neuromédiateur
au
niveau
de
la
synapse
est
le
glutamate,
toxique
lorsqu’il
est
libéré
en
excès.
Une
lésion
de
l’oreille
interne
perturbe
la
transduction
mécano-électrique,
responsable
d’une
surdité
de
perception
endo-
cochléaire.
Une
lésion
synaptique
ou
des
fibres
du
nerf
auditif
(neuropathie
auditive,
neurinome
de
l’acoustique)
est
responsable
d’une
surdité
de
perception
rétrocochléaire.
Dans
la
démarche
diagnostique
devant
une
surdité
de
perception,
la
détermination
du
niveau
de
l’atteinte,
endo-
ou
rétrocochléaire
est
capitale.
Les
structures
centrales [4] permettent
l’analyse
du
signal
élec-
trique
produit
par
la
stimulation
sonore.
Elles
contribuent
à
la
perception
spatiale
du
son
mais
aussi
à
la
discrimination.
Typiquement,
une
surdité
centrale
se
traduit
par
un
trouble
majeur
de
l’intelligibilité
alors
que
la
perception
sonore
est
peu
ou
pas
perturbée.
Évaluation
clinique
du
patient
hypoacousique
Données
de
l’interrogatoire
L’interrogatoire
d’un
patient
consultant
pour
un
trouble
de
l’audition
fait
préciser
un
certain
nombre
de
points
:
Antécédents
On
précise
:
•
les
antécédents
familiaux
de
surdité,
dans
l’optique
de
recher-
cher
des
facteurs
de
prédisposition
génétique
;
•
les
antécédents
personnels
otologiques
(otites,
pose
d’aérateurs,
notion
de
chirurgie
otologique)
;
•
les
antécédents
traumatiques,
qu’il
s’agisse
de
traumatisme
direct
(traumatisme
crânien,
fracture
du
rocher)
ou
de
trauma-
tismes
pressionnels
(exposition
traumato-sonore
dans
le
cadre
professionnel
ou
de
loisirs,
antécédents
de
barotraumatismes
ou
de
blasts).
Circonstances
d’apparition
de
l’hypoacousie
On
précise
le
caractère
brutal,
progressif
ou
fluctuant
de
l’hypoacousie,
le
caractère
unilatéral
ou
bilatéral
de
l’atteinte,
les
circonstances
de
survenue
de
l’hypoacousie
(spontanée,
contexte
traumatique,
contexte
infectieux
ou
inflammatoire),
les
signes
associés
otologiques
(acouphènes
et
leur
type,
troubles
de
l’équilibre,
voire
vertiges
vrais,
otorrhée,
otorragie,
otophonie)
ou
non
otologiques
(obstruction
nasale,
dysphagie,
dysphonie,
fausses
routes
alimentaires,
rhinolalie,
etc.).
Chacun
de
ces
élé-
ments
a
une
valeur
précise
pour
l’orientation
diagnostique
Quadrant post-supérieur
Malléus
Incus protympanum
Triangle
lumineux
Promontoire
Quadrant post-inférieur Quadrant antéro-inférieur
Quadrant
antéro-supérieur
Figure
1.
Tympan
normal.
Otoscopie
(Fig.
1)
L’examen
otoscopique
est
réalisé
avec
un
bon
éclairage
et,
si
nécessaire,
magnifié
par
l’utilisation
de
la
loupe
binoculaire.
Cet
examen
permet
dans
un
premier
temps
de
vérifier
l’absence
de
pathologie
du
méat
acoustique
et
sa
vacuité.
Le
tympan
est
alors
identifié.
Sa
vision,
selon
la
conformation
du
méat
acoustique
peut
ne
pas
être
complète
et,
dans
ce
cas,
l’utilisation
d’une
optique
rigide
à
30◦peut
être
utile.
Après
identification
du
manche
du
malléus,
le
tympan
est
divisé
mentalement
en
quatre
quadrants
:
par
rapport
à
l’axe
du
malléus,
on
différencie
la
moitié
antérieure
et
la
moitié
postérieure
et
par
rapport
à
la
perpendiculaire,
on
différencie
la
moitié
inférieure
et
supérieure.
Grâce
à
cette
partition
virtuelle,
on
distingue
:
•
le
quadrant
postéro-supérieur
:
il
correspond
à
la
projection
des
osselets
et
particulièrement
de
la
longue
apophyse
de
l’incus
et
l’articulation
incudo-stapédienne.
Ces
structures
peuvent
être
analysées
parfois
par
transparence.
En
cas
de
rétraction
tym-
panique,
elles
apparaissent
saillantes.
En
cas
de
perforation
tympanique
dans
ce
quadrant,
elles
sont
visibles
directement
;
•
le
quadrant
postéro-inférieur,
en
regard
duquel
se
projette
la
fenêtre
cochléaire
;
•
le
quadrant
antéro-inférieur,
marqué
par
le
reflet
de
l’éclairage
constituant
le
triangle
lumineux
;
•
le
quadrant
antéro-supérieur
correspondant
à
la
projection
du
protympanum,
point
de
départ
de
la
trompe
auditive.
Une
cinquième
zone
doit
être
examinée
:
la
pars
flaccida,
au-
dessus
de
la
courte
apophyse
du
tympan.
Lors
de
l’examen
otoscopique,
on
demande
au
patient
de
réali-
ser
une
manœuvre
de
Valsalva
:
la
surpression
engendrée
par
cette
manœuvre,
quand
elle
est
efficace,
voit
se
soulever
le
quadrant
postéro-supérieur
par
une
modification
du
reflet
et
témoigne
d’une
bonne
perméabilité
de
la
trompe
auditive.
Un
tympan
normal
apparaît
translucide,
nacré,
mobile
à
la
manœuvre
de
Valsalva,
avec
un
triangle
lumineux
bien
visible.
Le
tympan
peut
être
terne,
présenter
des
zones
de
faiblesse
très
transparentes
(pellucides),
des
zones
calcaire
(tympanosclérose)
:
on
parle
alors
de
tympan
cicatriciel
sans
que
cela
préjuge
d’une
pathologie.
Par
transparence,
on
peut
objectiver
un
éventuel
processus
occupant
rétrotympanique,
un
épanchement
séreux
(présence
de
liquide
avec
des
microbulles
d’air),
séromuqueux
(aspect
cireux
du
tympan),
muqueux
(aspect
cireux,
voire
bleuté),
purulent
ou
hématique.
Il
peut
être
fermé
et
:
•
rétracté
dans
sa
totalité,
ou
de
fac¸on
localisée.
La
réalisation
de
la
manœuvre
de
Valsalva
permet
de
vérifier
si
la
zone
rétractée
se
décolle
complètement,
partiellement
(adhérence
au
promon-
toire,
adhérence
à
l’incus
[myringo
incudopexie]
et/ou
au
stapes
[myringo
stapédopexie]),
si
le
fond
de
la
rétraction
de
la
poche
2EMC
-
Radiologie
et
imagerie
médicale
-
musculosquelettique
-
neurologique
-
maxillofaciale
Téléchargé pour Anonymous User (n/a) à Centre for Research On Scientific and Technical Information à partir de ClinicalKey.fr par Elsevier sur mars 06, 2020.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2020. Elsevier Inc. Tous droits réservés.

Stratégie
diagnostique
devant
une
surdité
de
l’adulte 31-675-E-10
Figure
2.
Otite
atélectasique.
Figure
3.
Perforation
tympanique
subtotale.
Oreille
sèche.
de
rétraction
est
entièrement
contrôlable
ou
non,
s’il
y
a
une
accumulation
de
squames
épidermiques
(Fig.
2)
;
•
très
épaissi,
couenneux,
avec
des
reliefs
mal
individualisables.
Il
peut
être
perforé
:
la
localisation
de
la
perforation
est
pré-
cisée,
ainsi
que
l’aspect
de
la
muqueuse
de
la
caisse
du
tympan
(saine
:
fond
de
caisse
ivoire,
sec
;
inflammatoire
:
fond
de
caisse
rosé,
oreille
«
humide
»
;
infecté
:
fond
de
caisse
granulomateux,
otorrhée
jaunâtre)
(Fig.
3,
4).
Enfin,
la
zone
de
la
pars
flacida
est
systématiquement
inspec-
tée
et
la
présence
de
croûte
nécessite
son
exérèse
pour
vérifier
l’intégrité
de
cette
zone.
À
l’issue
de
cet
examen
otoscopique,
après
nettoyage
du
conduit
auditif
si
nécessaire,
on
distingue
des
surdités
à
tympan
fermé
et
normal,
ce
qui
ne
permet
pas
à
ce
stade
de
préjuger
de
la
nature
de
la
surdité,
ni
de
sa
cause,
et
des
surdités
à
tympan
anormal,
patho-
logique
orientant
plutôt
vers
une
pathologie
de
l’oreille
moyenne.
Évaluation
clinique
fonctionnelle
L’acoumétrie
instrumentale
au
diapason
peut
paraître
un
exa-
men
désuet.
Pourtant,
elle
permet
d’éviter
certains
pièges
de
l’audiométrie
(cf.
infra).
Elle
a
le
mérite,
avant
la
réalisation
du
test
audiométrique,
d’orienter
vers
une
surdité
de
transmission,
ou
vers
une
surdité
de
perception,
voire
vers
une
cophose
unilatérale
(Fig.
5,
6).
Le
test
de
Weber
s’effectue
avec
un
diapason
grave
(125,
ou
256
Hz).
La
vibration
d’un
diapason
grave
posé
sur
le
front
se
transmet
par
vibration
osseuse
aux
deux
oreilles
internes.
Il
y
a
une
légère
déperdition
au
niveau
ossiculaire
par
vibration
rétrograde.
Le
patient
a
alors
le
sentiment
d’entendre
le
son
dans
toute
la
tête.
Le
Weber
est
dit
«
indifférent
».
Dans
le
cas
d’une
surdité
de
transmission,
même
mineure
(défaut
d’amplification
du
système
tympano-ossiculaire
de
5
dB),
la
déperdition
ossiculaire
rétrograde
est
moindre
et
donc
le
patient
a
le
sentiment
d’entendre
le
son
du
côté
déficitaire.
Dans
le
cas
Figure
4.
Perforation
tympanique
:
oreille
«
humide
».
d’une
surdité
de
perception,
la
déperdition
ossiculaire
rétrograde
est
la
même
de
chaque
côté.
Si
la
surdité
de
perception
concerne
la
fréquence
du
diapason,
le
son
est
mieux
perc¸u
du
côté
sain.
Si
la
surdité
de
perception
respecte
la
fréquence
du
diapason,
le
son
est
perc¸u
des
deux
côtés
de
fac¸on
identique.
Le
test
de
Rinne
compare
la
perception
sonore
par
voie
osseuse
avec
le
diapason
placé
sur
la
mastoïde
de
l’oreille
testée
et
la
per-
ception
par
voie
aérienne
lorsque
la
stimulation
sonore
est
placée
devant
l’oreille.
Dans
le
premier
cas,
la
vibration
est
transmise
aux
deux
oreilles
internes.
Dans
l’autre
condition,
la
vibration
sonore
est
transmise
par
le
système
tympano-ossiculaire
à
l’oreille
interne,
dont
on
rappelle
le
rôle
amplificateur
pour
adapter
les
impédances.
Ainsi,
l’effet
amplification
se
traduit
par
une
percep-
tion
plus
forte
par
voie
aérienne
que
par
voie
osseuse.
Le
Rinne
est
dit
«
positif
».
Si
l’amplification
ne
se
fait
pas,
du
fait
d’un
dysfonctionnement
tympano-ossiculaire,
le
son
est
moins
bien
perc¸u
par
voie
aérienne
que
par
voie
osseuse.
Le
Rinne
est
donc
négatif.
La
négativation
du
Rinne
nécessite
une
atteinte
significative
(perte
d’au
moins
20
dB
d’amplification).
Si
l’oreille
testée
est
cophotique,
la
conduction
osseuse
(CO)
est
toujours
perc¸ue
par
l’autre
oreille
interne
alors
que
la
conduction
aérienne
(CA)
n’est
pas
perc¸ue
par
l’oreille
testée
:
le
Rinne
est
aussi
négatif.
C’est
pourquoi
ces
deux
tests
sont
indissociables.
Dans
le
cadre
d’une
audition
normale
:
le
Weber
est
indifférent,
le
Rinne
positif
des
deux
côtés.
Dans
le
cadre
d’une
surdité
de
transmission
(Fig.
7)
:
•
unilatérale
:
le
Weber
est
latéralisé
du
côté
malentendant
et
le
Rinne
est
négatif
du
côté
sourd
(il
peut
être
normal
si
le
déficit
d’amplification
est
de
moins
de
20
dB)
;
•bilatérale
:
le
Weber
est
indifférent
ou
latéralisé
du
côté
le
plus
sourd,
le
Rinne
est
négatif
des
deux
côtés.
Dans
le
cadre
d’une
surdité
de
perception
(Fig.
7)
:
•
unilatérale
:
le
weber
est
indifférent
ou
latéralisé
du
côté
sain,
le
Rinne
est
positif
des
deux
côtés
;
•
bilatérale
:
le
Weber
est
indifférent,
le
Rinne
est
positif
des
deux
côtés
;
•
cophose
unilatérale
:
le
Weber
est
latéralisé
du
côté
sain,
le
Rinne
négatif
du
côté
sourd.
L’acoumétrie
vocale
s’effectue
à
la
voix
parlée,
en
demandant
au
patient
de
répéter
les
mots
qu’on
lui
prononce.
Elle
peut
se
faire
oreille
par
oreille
en
masquant
l’oreille
que
l’on
ne
souhaite
pas
tester
par
des
pressions
répétées
au
niveau
du
tragus.
Une
voix
chuchotée
non
perc¸ue
à
30
cm
correspond
à
une
perte
auditive
de
plus
de
30
dB.
Évaluation
audiométrique
du
patient
hypoacousique
L’audiométrie
a
deux
buts
:
•
qualifier
le
type
de
surdité,
la
démarche
diagnostique
étant
conditionnée
par
le
caractère
perceptif
ou
transmissionnel
du
déficit
;
•
quantifier
l’importance
du
déficit.
EMC
-
Radiologie
et
imagerie
médicale
-
musculosquelettique
-
neurologique
-
maxillofaciale 3
Téléchargé pour Anonymous User (n/a) à Centre for Research On Scientific and Technical Information à partir de ClinicalKey.fr par Elsevier sur mars 06, 2020.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2020. Elsevier Inc. Tous droits réservés.

31-675-E-10 Stratégie
diagnostique
devant
une
surdité
de
l’adulte
Figure
5.
Test
de
Weber
au
diapason
256
Hz.
A.
Chez
le
sujet
normal,
le
Weber
est
indifférent.
B.
Surdité
de
transmission
droite.
C.
Surdité
de
perception
droite.
Figure
6.
Test
de
Rinne
au
diapason
256
Hz.
A.
La
conduction
osseuse
est
inférieure
à
la
conduction
aérienne.
B.
Surdité
de
transmission
droite.
C.
Surdité
de
perception
droite.
Audiométrie
tonale
liminaire
L’exploration
fonctionnelle
auditive
a
fait
l’objet
d’un
article
de
l’EMC [6].
L’examen
doit
être
effectué
en
milieu
insonorisé,
oreille
par
oreille,
en
testant
la
CA
qui
est
le
reflet
du
fonctionnement
des
deux
étapes
que
sont
la
transmission
et
la
perception,
puis
la
CO
qui
évalue
le
fonctionnement
du
système
de
perception.
Une
différence
entre
les
seuils
en
CO
et
CA
témoigne
alors
de
la
part
transmissionnelle
du
déficit
:
on
parle
de
Rinne
audiométrique
qui
peut
être
quantifié.
Sans
revenir
sur
le
chapitre
d’exploration
fonc-
tionnelle
auditive,
il
faut
rappeler
l’importance
de
la
rigueur
dans
la
réalisation
de
cet
examen
et
surtout
la
nécessité
d’effectuer
un
assourdissement
de
l’oreille
controlatérale
dès
que
les
seuils
audi-
tifs
en
CA
dépassent
50
dB
et
systématique
pour
le
test
en
CO.
Un
mauvais
assourdissement
conduit
à
une
«
courbe
fantôme
»
:
cela
est
suspecté
notamment
en
cas
de
discordance
avec
l’acoumétrie.
La
CA
teste
le
système
de
transmission
plus
le
système
de
per-
ception.
La
CO
teste
le
système
de
perception.
La
différence
entre
CA
et
CO
correspond
au
déficit
de
transmis-
sion
:
le
Rinne
audiométrique.
Ce
bilan
audiométrique
permet
de
:
•
qualifier
le
déficit
auditif,
celui-ci
se
définissant
par
un
seuil
auditif
au-delà
de
20
dB
pour
une
fréquence
testée
(Fig.
8)
:
◦
surdité
de
perception
:
les
seuils
auditifs
en
CA
et
en
CO
sont
identiques,
◦
surdité
de
transmission
:
les
seuils
auditifs
en
CA
sont
élevés
alors
qu’en
CO
ils
sont
normaux.
L’écart
entre
les
seuils
en
CA
et
CO
constitue
le
Rinne
audiométrique.
L’assourdissement
est
indispensable
pour
éviter
les
courbes
fantômes,
◦
surdité
mixte
:
dès
lors
que
les
seuils
sont
élevés
en
CA
et
en
CO
mais
ne
sont
pas
superposés
;
4EMC
-
Radiologie
et
imagerie
médicale
-
musculosquelettique
-
neurologique
-
maxillofaciale
Téléchargé pour Anonymous User (n/a) à Centre for Research On Scientific and Technical Information à partir de ClinicalKey.fr par Elsevier sur mars 06, 2020.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2020. Elsevier Inc. Tous droits réservés.

Stratégie
diagnostique
devant
une
surdité
de
l’adulte 31-675-E-10
•
quantifier
ou
chiffrer
le
déficit.
Le
calcul
du
seuil
auditif
moyen
est
défini
par
le
Bureau
international
d’audiophonologie [7] et
se
différencie
d’autres
barèmes
de
calculs
utilisés,
notamment
en
médecine
d’expertise
(Tableau
1).
Le
pourcentage
de
perte
audi-
tive
calculé
à
partir
de
l’audiogramme
se
différencie
également
des
pourcentages
définis
en
médecine
d’expertise
(Tableau
2).
Audiométrie
vocale
(Fig.
9)
Elle
permet
d’évaluer
le
retentissement
fonctionnel
et
a
aussi
une
valeur
diagnostique
de
niveau
d’atteinte
endo-
ou
rétro-
cochléaire
en
cas
de
surdité
de
perception.
Les
paramètres
de
l’audiométrie
vocale
sont
le
seuil
d’intelligibilité,
valeur
en
dB
pour
laquelle
le
patient
perc¸oit
50
%
des
mots,
le
maxi-
mum
d’intelligibilité,
le
pourcentage
de
discrimination
(valeur
Surdité de transmission
Surdité de perception
cophose
Coté Sourd Coté sainWeber
Weber
Weber
Rinne−+
Rinne ++
Rinne +
+
Figure
7.
Acoumétrie
au
diapason.
en
pourcentage
de
mots
compris
à
35
dB
au-dessus
du
seuil
d’intelligibilité)
témoignant
d’éventuelles
distorsions
(Fig.
10,
11).
En
cas
de
surdité
de
perception,
un
décalage
entre
le
seuil
auditif
moyen
en
audiométrie
vocale
et
le
niveau
du
seuil
d’intelligibilité
(audiométrie
vocale
moins
bonne
que
ne
le
voudrait
l’audiométrie
tonale)
est
un
élément
en
faveur
d’une
atteinte
rétrocochléaire.
Diagnostic
des
surdités
de
transmission
Pathologie
du
méat
acoustique
externe
Les
surdités
de
transmission
liées
à
une
pathologie
du
conduit
auditif
externe
sont
très
rapidement
identifiables
par
l’examen
otoscopique
qui
met
en
évidence
un
corps
étranger
(bouchon
de
Tableau
1.
Quantification
de
la
perte
auditive
moyenne
(recommandation
RT
02
01
du
Bureau
international
d’audiophonologie
du
10
juillet
2017
:
classifica-
tion
audiométrique
des
déficiences
auditives.
Pour
chaque
oreille,
calculer
le
seuil
auditif
moyen
(le
seuil
pour
toute
fréquence
non
perc¸ue
est
noté
à
120
dB)
:Évaluation
du
seuil
auditif
global
en
cas
d’asymétrie
de
plus
de
15
dB
:
Audition
normale
0–20
dB
Déficience
auditive
légère 21–40
dB
Déficience
auditive
moyenne 1er degré
41–55
dB
2edegré
56–70
dB
Déficience
auditive
sévère 1er degré
71–80
dB
2edegré
81–90
dB
Déficience
auditive
profonde 1er degré
91–100
dB
2edegré
101–110
dB
3edegré
111–119
dB
Déficience
auditive
totale
Cophose
>
120
dB
0
250 500 1000 2000 4000 6000 8000
10
20
30
40
50
60
70
80
90
100
CO
CA
A
0
250 500 1000 2000 4000 6000 8000
10
20
30
40
50
60
70
80
90
100
B
0
250 500 1000 2000 4000 6000 8000
10
20
30
40
50
60
70
80
90
100
CO
CA
C
Figure
8.
Aspect
audiométrique
des
différents
types
de
surdité.
Les
courbes
peuvent
avoir
toutes
les
formes
possibles
selon
le
niveau
lésionnel,
mais
la
conduction
osseuse
et
la
conduction
aérienne
sont
accolées.
A.
Surdité
de
transmission.
Ecart
entre
la
CO
et
la
CA
:
Rinne
audiométrique.
Le
Rinne
acoumétrique
est
négatif
quand
le
Rinne
audiométrique
dépasse
20
dB.
B.
Surdité
de
perception.
C.
Surdité
mixte.
EMC
-
Radiologie
et
imagerie
médicale
-
musculosquelettique
-
neurologique
-
maxillofaciale 5
Téléchargé pour Anonymous User (n/a) à Centre for Research On Scientific and Technical Information à partir de ClinicalKey.fr par Elsevier sur mars 06, 2020.
Pour un usage personnel seulement. Aucune autre utilisation n´est autorisée. Copyright ©2020. Elsevier Inc. Tous droits réservés.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%