Mémoire - Pierre Pétillot

Collège Ostéopathique Sutherland
Dysfonctions ostéopathiques du caecum et du
côlon sigmoïde :
répercussion de leur traitement sur le
complexe articulaire occiput-atlas.
Mémoire en vue de l’obtention du Diplôme en Ostéopathie
Sous la direction de :
Barnabé MOULIN
Ostéopathe D.O. M.RO.F.
Pierre PÉTILLOT
Soutenu publiquement à Nantes, le 08 Décembre 2009

- 2 -
Remerciements
Je tiens à remercier :
L’existence du COS, son encadrement, ainsi que ses enseignants.
Philippe Pétillot, mon père, qui m’a transmis la passion de l’Ostéopathie, et qui m’a tant sensibilisé à
la pratique viscérale.
Maryvonne Houdeau, ma mère, pour son apport sur le plan médical, et pour son soutien.
Barnabé Moulin, mon maître de mémoire, pour son aide précieuse.
Paul Chauffour de m’avoir autorisé à utiliser ses travaux.

- 3 -
Sommaire
Remerciements……………………………………………………………………………………….. 2
Sommaire……………………………………………………………………………………………... 3
Introduction………………………………………………………………………………………...… 4
1. Rappels anatomo-physiologiques………………………………………………………...……… 5
1.1. Caecum et côlon sigmoïde…………………………………………………….……… 5
1.2. Complexe articulaire occipito-atloïdien………………………………………..…... 14
2.
Lignes myofasciales impliquées et hypothèses de lien mécanique……………………….…... 23
2.1. Introduction……………………………………………………………………..…... 23
2.2. Hypothèse fasciale…………………….…………………………………………..… 24
2.3. Hypothèse myofasciale : la Ligne Axiale Profonde…………………………..…… 29
3. Expérimentation…………………………………....………………………………………...… 33
3.1. Présentation du lien mécanique ostéopathique (LMO)……………………...…… 34
3.1.1. Définitions……………………………………………………….…………… 34
3.1.2. Choix de la technique du lien mécanique ostéopathique…………….…… 37
3.2. Matériel………………………………...……………………………………….…… 38
3.2.1. Tests utilisés……………………………………………………………..…… 38
3.2.2. Techniques correctives……………………………………………………… 41
3.3. Constitution de l’échantillon de population………………………...…………...… 43
3.4. Méthodologie………………………………………………………………………… 44
3.5. Fiche Patient…………………………………………………………………….…… 46
3.6. Composition des groupes pour l’étude préliminaire……………………………… 50
4. Résultats et Analyses…………………………………………………………………………… 51
5. Limites et Discussion……………………………………………………………………….…… 56
Conclusions.......................................................................................................................................... 57
Bibliographie....................................................................................................................................... 58
Annexes……………………………………………………………………………………………… 61
Table des matières............................................................................................................................... 89
Table des illustrations ........................................................................................................................ 92
Résumé et Mots-clés............................................................................................................................ 94

- 4 -
Introduction
Dans le cadre d’une pratique de cabinet, il est arrivé régulièrement de prendre en charge des patients
présentant des dysfonctions ostéopathiques au niveau des articulations occipito-atloïdiennes. La
systématique de diagnostic viscéral, utilisée chez chaque patient, a permis de constater l’existence,
dans le même temps, de dysfonctions au niveau du caecum ou du côlon sigmoïde, et parfois des deux.
A partir de cette observation, des tentatives de traitement des différents éléments ont été pratiquées,
laissant alors observer que, dans la majorité des cas, la libération des dysfonctions viscérales du côlon
semblait engendrer une libération, parfois partielle, souvent totale, du complexe articulaire occipito-
atloïdien.
Partant de ce constat, plusieurs questions se sont alors posées : existait-il un lien mécanique au travers
du corps pouvant relier ces éléments anatomiques ? Comment prouver l’éventuelle existence de ce
lien ? Et surtout comment mettre en évidence, de la manière la plus objective possible, l’efficacité d’un
traitement viscéral, effectué dans le but d’obtenir une libération de l’Occiput sur l’Atlas ?
Pour tenter d’apporter des réponses à ces questions, une recherche des possibles liens anatomiques a
été effectuée, puis un protocole expérimental faisant intervenir deux ostéopathes a été mis en place. A
partir de ce protocole, et pour des raisons de moyens, seule sera présentée, dans ce mémoire, une étude
préliminaire portant sur un échantillon de 37 patients.

- 5 -
1. Rappels anatomo-physiologiques :
1.1. Caecum et côlon sigmoïde :
1.1.1. Généralités :
1.1.1.1. Situation :
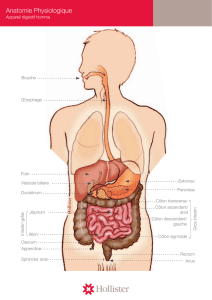
Fig. 1 : Muqueuse et musculeuse du gros intestin, d’après F. Netter
Le caecum et le côlon sigmoïde appartiennent au gros intestin. Le premier, situé le plus souvent
dans la fosse iliaque droite, fait suite à l’iléon et débute le côlon ascendant ; le second, situé
dans la fosse iliaque gauche, fait suite au côlon descendant et précède le rectum.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
1
/
95
100%