Des besoins pour la recherche

Cependant, après quelques an-
nées, la maladie évolue et les pous-
sées commencent à ne régresser
qu’imparfaitement, avec constitu-
tion d’un handicap progressive-
ment croissant. Les formes ayant
ce type d’évolution, que l’on peut
d’ailleurs observer d’emblée, sont
appelées formes “rémittentes pro-
gressives”. Aucun élément clinique
ou paraclinique ne permet actuel-
lement, en début d’évolution,
d’avoir un pronostic sur la gravité
de la maladie.
Le plus souvent, aucun examen
complémentaire n’est nécessaire
pour affirmer un diagnostic qui
reste avant tout clinique. Cepen-
dant, dans certains cas moins ty-
piques, le recours aux examens
complémentaires peut apporter
des éléments en faveur de la SEP
ou éliminer d’autres diagnostics.
Parmi eux, deux sont essentiels :
la ponction lombaire et l’IRM.
Un suivi adapté
Le diagnostic de SEP, souvent
synonyme pour les patients de
handicap profond et définitif,
ne doit pas être divulgué à la lé-
gère et sans concertation. Lors
d’une première crise, les neuro-
logues n’informent pas forcé-
ment le patient. En effet, c’est
lors de la deuxième crise – qui
peut survenir des années après
ou peut-être jamais – que l’IRM
va confirmer le diagnostic de
SEP. L’IRM constitue un indica-
teur très fin de l’évolution de la
maladie. L’examen permet de
traiter les lésions à un stade
précoce, ce qui paraît être clini-
quement efficace en termes de
prolongation des intervalles
entres deux poussées. Des études
récentes, ETOMS et CHAMPS,
laissent à penser que des doses
plus fortes et plus fréquentes
d’IFN bêta donnent de meil-
leures réponses.
A.-L.P.
8Professions Santé Infirmier Infirmière - No27-28 - juin-juillet-août 2001
Des besoins pour la recherche
Plus fréquente dans les régions
tempérées froides (Europe
du Nord, Amérique du Nord),
la SEP, dont la prévalence est,
en France, de un cas pour mille
habitants, enregistre environ
1200 nouveaux cas par an
et touche surtout les personnes
jeunes et les femmes en particu-
lier. Malgré les divers progrès, la
recherche a besoin de moyens.
La SEP est connue depuis la se-
conde moitié du XIXesiècle, grâce
aux travaux de Cruveilhier, puis
de Charcot à l’hôpital de la Sal-
pêtrière, mais sa cause reste in-
connue. Il ne s’agit pas d’une ma-
ladie héréditaire. Pour l’instant,
on envisage le schéma suivant :
infection virale entraînant l’ap-
parition d’une maladie auto-
immune avec destruction élective
de la myéline du système nerveux
central, chez un individu présen-
tant une susceptibilité génétique
à la maladie.
Représentant l’une des affec-
tions neurologiques non trau-
matiques les plus fréquentes, la
SEP est particulière par son évo-
lution par poussées plus ou
moins résolutives, et par le ca-
ractère multifocal de ses atteintes,
à l’origine d’une grande variété
de symptômes.
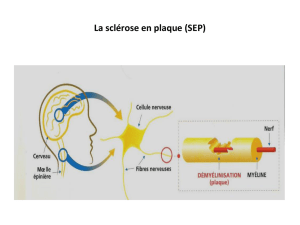
Physiopathologie
La SEP ne touche que la gaine qui
entoure les axones, c’est-à-dire les
prolongements du neurone.
Au cours des poussées succes-
sives, les lésions myéliniques, qui
siègent dans la substance blanche
du système nerveux central, altè-
rent le fonctionnement nerveux,
ce qui se manifeste par les symp-
tômes cliniques. La cicatrisation
de la plaque autorise à nouveau
un fonctionnement satisfaisant :
c’est la régression de la poussée.
Mais, au fur et à mesure que les
poussées se succèdent, la restitu-
tion anatomique ad integrum de-
vient plus aléatoire et des lésions
constituées apparaissent, se tra-
duisant par des perturbations
fonctionnelles durables : ce sont
les séquelles.
Des atteintes
neurologiques
Les signes neurologiques ren-
contrés sont variés, car ils dé-
pendent de la localisation des lé-
sions dans le système nerveux
central. Il peut s’agir de troubles
moteurs, de troubles sensitifs,
dont certains sont très évocateurs
du diagnostic. Souvent, la mala-
die débute par une atteinte du
nerf optique : c’est la névrite op-
tique rétrobulbaire, qui se traduit
par une diminution de l’acuité
visuelle d’un œil, souvent asso-
ciée à une douleur orbitaire ou
périorbitaire et à un trouble de la
vision des couleurs. Si la lésion
touche le cervelet, apparaît alors
un trouble de la coordination.
Les troubles sphinctériens à
type d’impériosités urinaires avec
fuites sont fréquents.
Dans la grande majorité des cas,
la maladie évolue au cours des
premières années sous forme
de poussées régressives (ce sont
les formes dites “rémittentes”).
Chaque poussée dure environ
deux à quatre semaines puis ré-
gresse sans laisser de séquelles.
La sclérose en plaques (SEP) est une maladie inflam-
matoire disséminée du système nerveux central.
Marie Dubois apporte son témoignage dans une
campagne de sensibilisation, celui d’une actrice à la
carrière hier prometteuse (“Jules et Jim”) et aujourd’hui
touchée par la maladie.
Sclérose en plaques
1
/
1
100%